Nội Soi Dạ Dày: Quy Trình Thực Hiện, Có Đau Không
Nội soi dạ dày: Khái niệm và vai trò trong chẩn đoán bệnh lý tiêu hóa
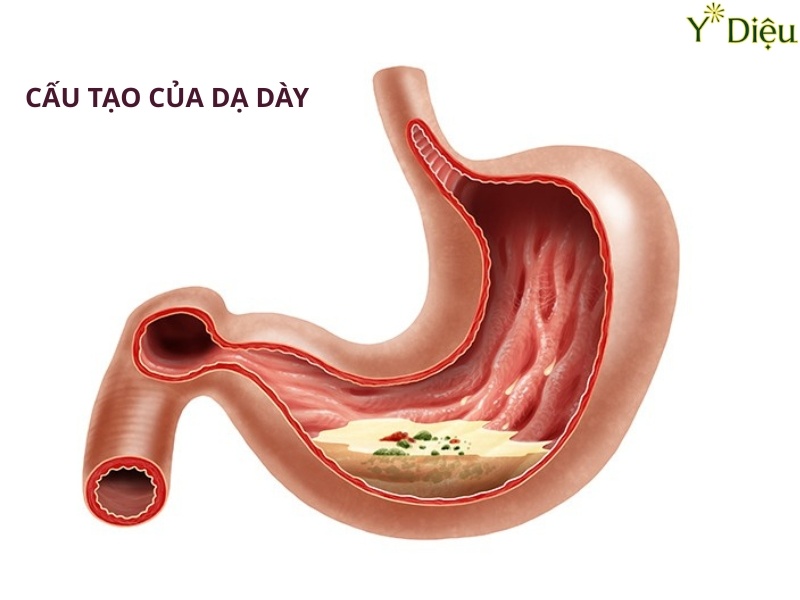
Nội soi dạ dày là một kỹ thuật thăm dò trực tiếp niêm mạc ống tiêu hóa trên, bao gồm thực quản, dạ dày và tá tràng, bằng cách sử dụng một ống soi mềm có gắn camera và nguồn sáng. Thiết bị này cho phép bác sĩ quan sát hình ảnh chi tiết, sắc nét của toàn bộ niêm mạc, giúp phát hiện sớm các tổn thương, bất thường hoặc dấu hiệu bệnh lý mà các phương pháp chẩn đoán hình ảnh thông thường như X-quang, siêu âm không thể nhận diện rõ ràng.

Nội soi dạ dày giúp chuẩn đoán các bệnh lý về dạ dày chính xác
Khái niệm và nguyên lý hoạt động: Nội soi dạ dày sử dụng một ống soi mềm, đường kính nhỏ (thường từ 5-10mm), có khả năng uốn cong linh hoạt theo cấu trúc giải phẫu của đường tiêu hóa trên. Đầu ống soi được trang bị camera độ phân giải cao và hệ thống chiếu sáng LED, truyền hình ảnh trực tiếp lên màn hình lớn. Nhờ đó, bác sĩ có thể quan sát toàn bộ bề mặt niêm mạc, nhận diện các thay đổi về màu sắc, hình thái, cấu trúc mô, phát hiện các tổn thương nhỏ như vết trợt, ổ loét, polyp, khối u hoặc các vùng niêm mạc bất thường.
Vai trò của nội soi dạ dày trong chẩn đoán bệnh lý tiêu hóa vô cùng quan trọng, đặc biệt trong các trường hợp:
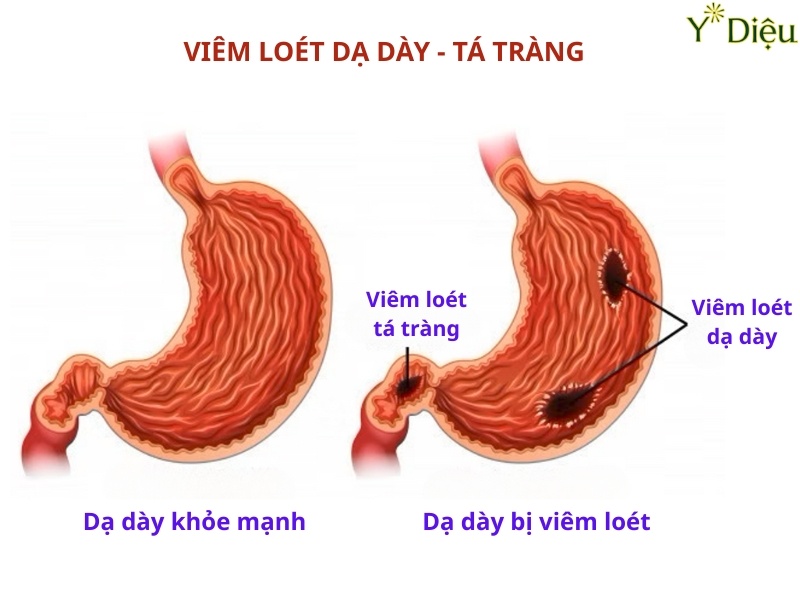
- Chẩn đoán viêm loét dạ dày-tá tràng: Nội soi cho phép xác định vị trí, kích thước, hình thái của ổ loét, mức độ tổn thương niêm mạc, đồng thời phát hiện các biến chứng như chảy máu, thủng, hẹp môn vị.
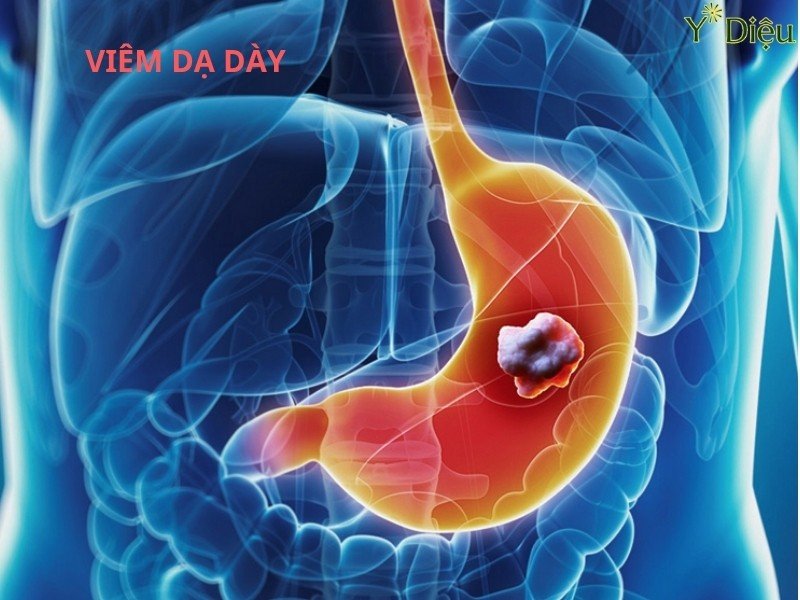
- Phát hiện và đánh giá ung thư dạ dày: Nội soi giúp phát hiện các tổn thương nghi ngờ ác tính, đánh giá mức độ xâm lấn, lấy mẫu sinh thiết mô để xác định bản chất tế bào học, từ đó hỗ trợ quyết định phác đồ điều trị phù hợp.
- Phát hiện polyp và các tổn thương tiền ung thư: Polyp dạ dày có thể được phát hiện sớm qua nội soi, đồng thời có thể tiến hành cắt bỏ ngay trong quá trình nội soi, giảm nguy cơ tiến triển thành ung thư.
- Chẩn đoán xuất huyết tiêu hóa trên: Nội soi là phương pháp tối ưu để xác định vị trí chảy máu, nguyên nhân (loét, giãn tĩnh mạch, khối u, dị dạng mạch máu), đồng thời thực hiện các thủ thuật cầm máu ngay tại chỗ.
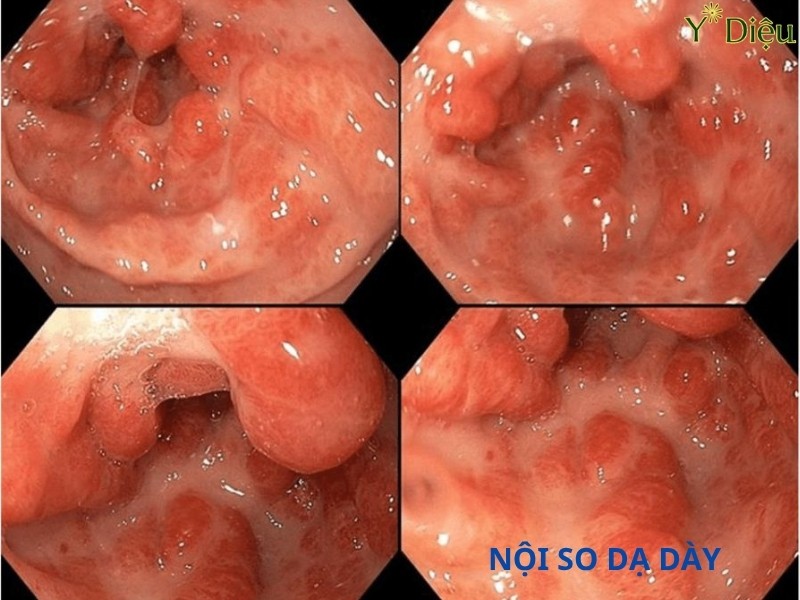
Hình ảnh trong quá trình nội soi dạ dày
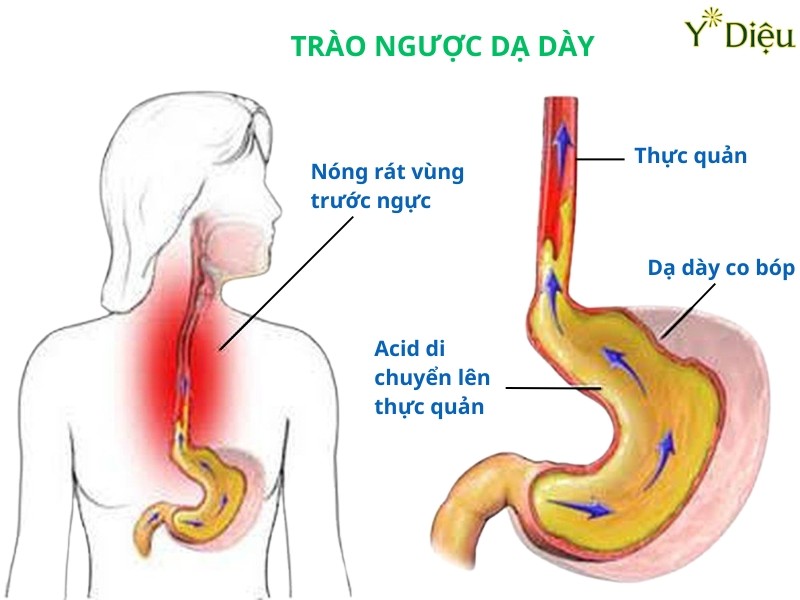
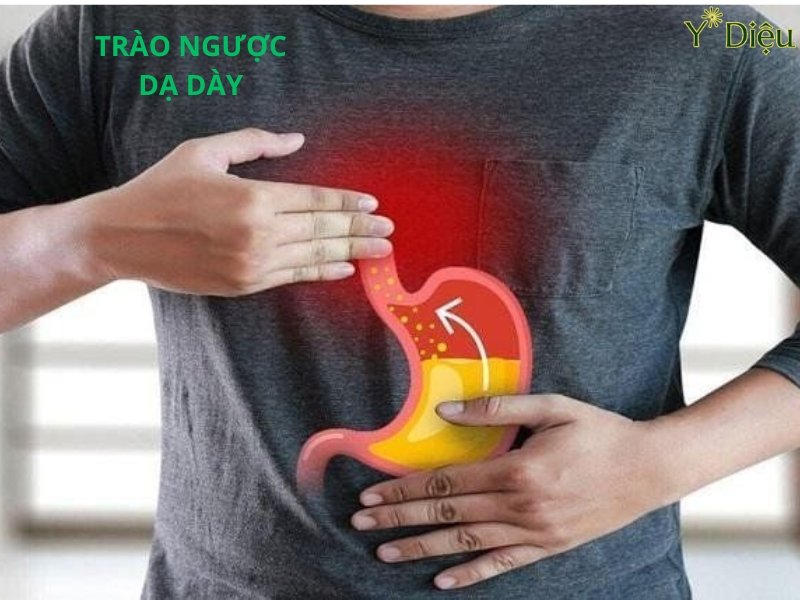
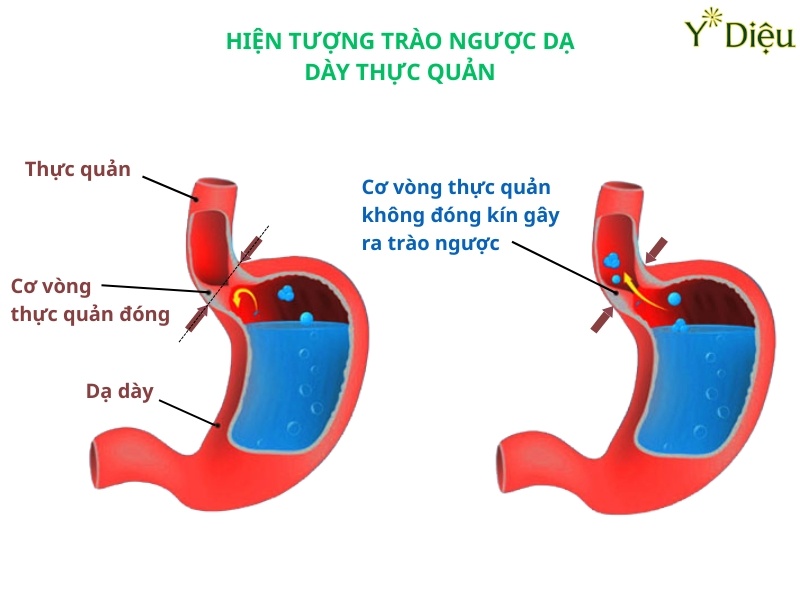
- Phát hiện dị vật, đánh giá rối loạn vận động thực quản-dạ dày: Nội soi giúp xác định vị trí, tính chất dị vật, đồng thời hỗ trợ lấy dị vật an toàn, đánh giá các rối loạn vận động như co thắt tâm vị, hẹp thực quản, trào ngược dạ dày-thực quản.
Ưu điểm vượt trội của nội soi dạ dày hiện đại:
- Độ chính xác cao: Hình ảnh thu được có độ phân giải cao, cho phép phát hiện các tổn thương nhỏ, kín đáo mà các phương pháp khác dễ bỏ sót.
- Khả năng can thiệp điều trị ngay trong quá trình nội soi: Bác sĩ có thể thực hiện các thủ thuật như sinh thiết mô (lấy mẫu mô để xét nghiệm giải phẫu bệnh), cắt polyp, cầm máu bằng clip, tiêm xơ, đốt điện, lấy dị vật, nong hẹp thực quản, đặt stent... giúp giảm thiểu nguy cơ phải phẫu thuật mở.
- Giảm cảm giác khó chịu cho người bệnh: Nhờ sử dụng ống soi mềm, đường kính nhỏ, kết hợp với gây tê tại chỗ hoặc gây mê ngắn, người bệnh ít bị đau, buồn nôn, khó chịu so với các thế hệ nội soi cũ.
- Khả năng theo dõi tiến triển bệnh và đánh giá hiệu quả điều trị: Nội soi giúp kiểm tra lại sau điều trị, đánh giá mức độ lành tổn thương, phát hiện sớm các biến chứng hoặc tái phát bệnh.
Các chỉ định nội soi dạ dày phổ biến:
- Đau thượng vị kéo dài, không đáp ứng điều trị thông thường
- Buồn nôn, nôn kéo dài không rõ nguyên nhân
- Xuất huyết tiêu hóa trên (nôn ra máu, đi ngoài phân đen)
- Khó nuốt, nuốt nghẹn, nuốt đau
- Sút cân không rõ nguyên nhân, thiếu máu mạn tính
- Tiền sử gia đình có ung thư dạ dày hoặc các bệnh lý ác tính đường tiêu hóa
- Theo dõi sau điều trị loét dạ dày-tá tràng, ung thư dạ dày, polyp dạ dày
Các kỹ thuật nội soi dạ dày hiện đại:
- Nội soi dạ dày truyền thống: Sử dụng ống soi mềm, quan sát hình ảnh trực tiếp trên màn hình.
- Nội soi dạ dày gây mê: Người bệnh được gây mê ngắn, giúp giảm cảm giác khó chịu, phù hợp với người có ngưỡng chịu đau thấp, trẻ em, người già.
- Nội soi dạ dày bằng công nghệ NBI (Narrow Band Imaging): Sử dụng ánh sáng dải tần hẹp để tăng độ tương phản hình ảnh niêm mạc, giúp phát hiện sớm các tổn thương tiền ung thư, ung thư giai đoạn sớm.
- Nội soi phóng đại: Cho phép quan sát chi tiết cấu trúc vi mô của niêm mạc, hỗ trợ chẩn đoán chính xác các tổn thương nhỏ, nghi ngờ ác tính.
- Nội soi siêu âm (EUS): Kết hợp đầu dò siêu âm vào ống nội soi, giúp đánh giá độ xâm lấn của khối u, tình trạng hạch lân cận, hướng dẫn sinh thiết tổn thương sâu.
Quy trình thực hiện nội soi dạ dày gồm các bước cơ bản:
- Người bệnh nhịn ăn tối thiểu 6 giờ trước khi nội soi để làm sạch dạ dày.
- Được giải thích về quy trình, ký cam kết đồng ý thực hiện thủ thuật.
- Gây tê vùng họng hoặc gây mê ngắn (nếu có chỉ định).
- Bác sĩ đưa ống soi qua miệng, thực quản, quan sát toàn bộ niêm mạc thực quản, dạ dày, tá tràng.
- Ghi nhận hình ảnh, phát hiện tổn thương, thực hiện các thủ thuật can thiệp nếu cần thiết.
- Kết thúc, người bệnh được theo dõi tại chỗ 30-60 phút trước khi ra về.
Một số lưu ý và chống chỉ định nội soi dạ dày:
- Không thực hiện nội soi khi người bệnh đang có rối loạn đông máu nặng, suy hô hấp, suy tim mất bù, sốc, hoặc vừa mới phẫu thuật vùng cổ họng, thực quản.
- Thận trọng với người cao tuổi, có bệnh lý tim mạch, hô hấp, cần được theo dõi sát trong và sau thủ thuật.
- Người bệnh cần thông báo cho bác sĩ về tiền sử dị ứng thuốc, các bệnh lý nền, thuốc đang sử dụng để được tư vấn phù hợp.
Các biến chứng có thể gặp khi nội soi dạ dày tuy hiếm gặp nhưng vẫn có thể xảy ra, bao gồm:
- Chảy máu sau sinh thiết, cắt polyp hoặc can thiệp cầm máu
- Thủng thực quản, dạ dày (rất hiếm, thường gặp ở người có tổn thương sâu, vết loét lớn)
- Phản ứng dị ứng với thuốc gây tê, gây mê
- Viêm phổi hít do trào ngược dịch dạ dày vào phổi (thường gặp ở người già, người có rối loạn nuốt)
Nội soi dạ dày là phương pháp chẩn đoán và can thiệp hiệu quả, an toàn, giúp phát hiện sớm, điều trị kịp thời các bệnh lý tiêu hóa trên, góp phần nâng cao chất lượng sống và giảm tỷ lệ biến chứng nguy hiểm cho người bệnh.
Chỉ định, chống chỉ định và quy trình thực hiện nội soi dạ dày
Chỉ định nội soi dạ dày
Nội soi dạ dày (gastroscopy) là phương pháp chẩn đoán hình ảnh trực tiếp, cho phép quan sát toàn bộ niêm mạc thực quản, dạ dày và tá tràng, đồng thời thực hiện các thủ thuật can thiệp khi cần thiết. Nội soi dạ dày được chỉ định rộng rãi trong các trường hợp có triệu chứng nghi ngờ bệnh lý dạ dày-tá tràng như:
- Đau thượng vị kéo dài, buồn nôn, nôn, đầy bụng, khó tiêu: Đặc biệt khi các triệu chứng này không đáp ứng với điều trị thông thường hoặc tái phát nhiều lần.
- Sụt cân không rõ nguyên nhân, thiếu máu không rõ nguyên nhân: Đặc biệt ở người trên 40 tuổi hoặc có các yếu tố nguy cơ ung thư dạ dày.
- Nôn ra máu, đi ngoài phân đen: Dấu hiệu xuất huyết tiêu hóa trên, cần xác định vị trí và nguyên nhân chảy máu.
- Tiền sử gia đình có ung thư dạ dày hoặc bản thân có tiền sử polyp, viêm loét dạ dày-tá tràng: Để tầm soát, phát hiện sớm các tổn thương tiền ung thư hoặc ung thư.
- Theo dõi sau điều trị viêm loét, polyp, ung thư dạ dày: Đánh giá hiệu quả điều trị, phát hiện tái phát hoặc biến chứng.
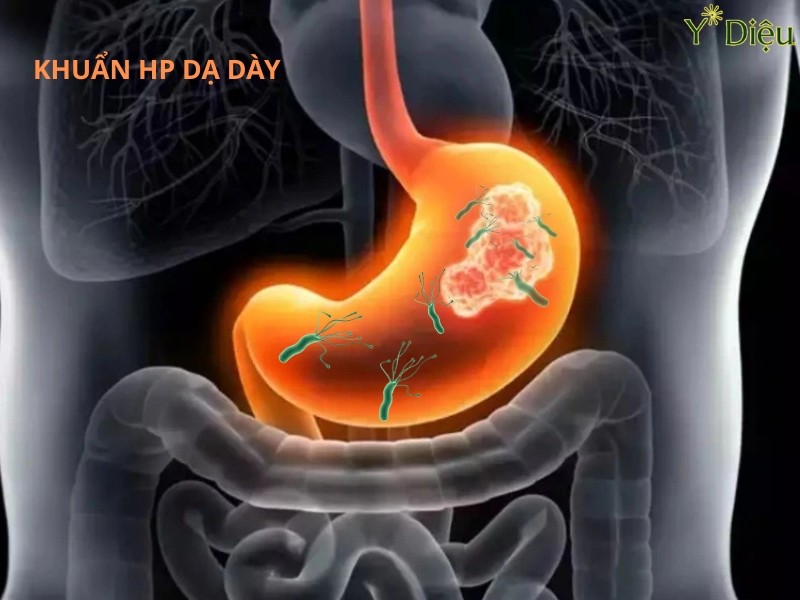
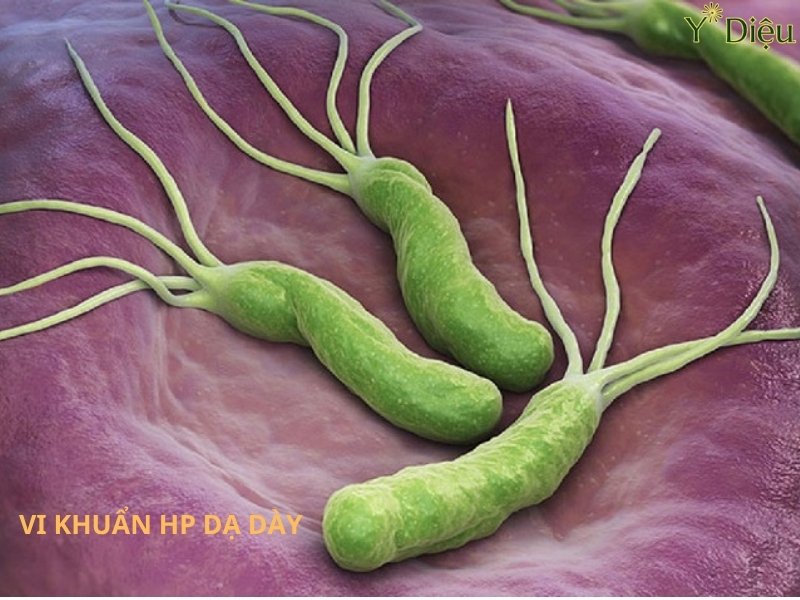
- Kiểm tra hiệu quả điều trị nội khoa, ngoại khoa: Đánh giá mức độ lành tổn thương, sự tồn tại của vi khuẩn Helicobacter pylori hoặc các yếu tố nguy cơ khác.
Khi có các dấu hiệu về đau tức thượng vị thì nên đi nội soi dạ dày để kiểm tra
Các chỉ định chuyên sâu của nội soi dạ dày bao gồm:
- Chẩn đoán viêm loét dạ dày-tá tràng: Nội soi giúp xác định chính xác vị trí, kích thước, hình thái và mức độ tổn thương của ổ loét. Ngoài ra, thủ thuật sinh thiết niêm mạc quanh ổ loét giúp xác định nguyên nhân (như nhiễm Helicobacter pylori, tổn thương ác tính hoặc lành tính). Nội soi còn giúp đánh giá nguy cơ biến chứng như thủng, chảy máu hoặc hẹp môn vị.
- Phát hiện và đánh giá khối u: Nội soi là phương pháp duy nhất cho phép phát hiện sớm các tổn thương dạng polyp, u lành tính hoặc ác tính, đặc biệt là ung thư dạ dày giai đoạn sớm. Bác sĩ có thể lấy mẫu mô (biopsy) để xét nghiệm giải phẫu bệnh, xác định bản chất tổn thương, mức độ xâm lấn, từ đó định hướng điều trị phù hợp.
- Chẩn đoán xuất huyết tiêu hóa: Nội soi giúp xác định chính xác vị trí chảy máu (ổ loét, giãn tĩnh mạch, tổn thương mạch máu, u...), đồng thời thực hiện các thủ thuật cầm máu như tiêm xơ, kẹp clip, đốt điện hoặc đặt băng cao su.
- Phát hiện dị vật hoặc tổn thương do nuốt dị vật: Nội soi giúp định vị dị vật, đánh giá mức độ tổn thương niêm mạc và tiến hành lấy dị vật ra ngoài một cách an toàn, hạn chế nguy cơ biến chứng thủng, chảy máu.
- Đánh giá các bất thường bẩm sinh hoặc rối loạn vận động: Phát hiện các dị dạng bẩm sinh như hẹp môn vị, túi thừa, dị dạng mạch máu, rối loạn nhu động dạ dày-tá tràng (liệt dạ dày, co thắt môn vị...), từ đó định hướng điều trị nội khoa hoặc phẫu thuật.
Ngoài ra, nội soi dạ dày còn được chỉ định trong các trường hợp đặc biệt như: đánh giá hiệu quả điều trị diệt Helicobacter pylori, theo dõi sau can thiệp cắt polyp, cắt niêm mạc, hoặc sau phẫu thuật dạ dày.
Chống chỉ định nội soi dạ dày
Nội soi dạ dày là thủ thuật xâm lấn, do đó cần cân nhắc kỹ lưỡng các chống chỉ định để đảm bảo an toàn cho người bệnh. Các chống chỉ định tuyệt đối bao gồm:
- Rối loạn đông máu nặng: Số lượng tiểu cầu thấp (<50.000/mm3), INR >1,5 hoặc đang dùng thuốc chống đông mà không thể ngừng.
- Suy hô hấp cấp, suy tim mất bù: Nguy cơ cao gây suy hô hấp, rối loạn huyết động trong quá trình nội soi.
- Sốc, viêm phúc mạc, thủng tạng rỗng: Những tình trạng này cần can thiệp ngoại khoa cấp cứu, nội soi có thể làm nặng thêm tình trạng bệnh.
- Bệnh nhân không hợp tác, rối loạn ý thức: Không đảm bảo an toàn khi thực hiện thủ thuật, tăng nguy cơ biến chứng hít sặc, tổn thương đường tiêu hóa.
Các chống chỉ định tương đối (cần cân nhắc lợi ích/nguy cơ, chỉ thực hiện khi thực sự cần thiết và có biện pháp dự phòng):
- Bệnh nhân có tiền sử dị ứng nặng với thuốc gây tê, gây mê: Cần đánh giá kỹ nguy cơ và chuẩn bị sẵn sàng các phương án xử trí sốc phản vệ.
- Bệnh nhân có bệnh lý tim mạch, hô hấp mạn tính nặng: Như bệnh phổi tắc nghẽn mạn tính, hen phế quản không kiểm soát, suy tim độ III-IV.
- Phụ nữ có thai: Chỉ thực hiện khi thực sự cần thiết, ưu tiên các phương pháp chẩn đoán không xâm lấn khác.
- Bệnh nhân đang có nhiễm trùng nặng, sốt cao: Nên trì hoãn nội soi cho đến khi kiểm soát được tình trạng nhiễm trùng.
Trước khi tiến hành nội soi, bác sĩ cần khai thác kỹ tiền sử dị ứng, các bệnh lý nền, đánh giá nguy cơ và giải thích rõ cho người bệnh về lợi ích, nguy cơ của thủ thuật.
Quy trình thực hiện nội soi dạ dày
Quy trình nội soi dạ dày gồm ba giai đoạn chính: chuẩn bị trước thủ thuật, tiến hành nội soi và theo dõi sau thủ thuật. Mỗi giai đoạn đều có những yêu cầu nghiêm ngặt nhằm đảm bảo an toàn và hiệu quả chẩn đoán, điều trị.
- Chuẩn bị trước thủ thuật:
- Bệnh nhân cần nhịn ăn ít nhất 6 giờ trước khi nội soi để dạ dày trống, giảm nguy cơ hít sặc và tăng khả năng quan sát niêm mạc.
- Ngưng các thuốc chống đông, chống kết tập tiểu cầu (nếu có thể) theo chỉ định của bác sĩ.
- Đánh giá các yếu tố nguy cơ: rối loạn đông máu, bệnh lý tim mạch, hô hấp, dị ứng thuốc.
- Giải thích quy trình, nguy cơ, lợi ích cho bệnh nhân và người nhà, ký cam kết đồng ý thực hiện thủ thuật.
- Đo huyết áp, mạch, SpO2, kiểm tra các chỉ số sinh tồn trước khi tiến hành.
- Tiến hành nội soi:
- Bệnh nhân nằm nghiêng trái, đầu hơi cúi, đặt canuyn răng để bảo vệ ống nội soi và răng.
- Gây tê tại chỗ vùng họng bằng lidocain hoặc gây mê nhẹ (nếu chỉ định).
- Bác sĩ đưa ống nội soi mềm qua miệng, thực quản xuống dạ dày và tá tràng, quan sát toàn bộ niêm mạc, phát hiện các tổn thương (viêm, loét, polyp, khối u, dị vật...)
- Thực hiện các thủ thuật cần thiết: sinh thiết mô, lấy dị vật, cầm máu, cắt polyp, tiêm xơ, kẹp clip, đốt điện...
- Toàn bộ quá trình được theo dõi sát các chỉ số sinh tồn, đảm bảo an toàn tối đa cho bệnh nhân.
- Theo dõi sau thủ thuật:
- Bệnh nhân được theo dõi tại chỗ từ 30 phút đến 2 giờ để phát hiện sớm các biến chứng như chảy máu, thủng, dị ứng thuốc, rối loạn hô hấp.
- Kiểm tra lại các chỉ số sinh tồn, đánh giá mức độ tỉnh táo, khả năng nuốt nước bọt, không còn cảm giác tê họng trước khi cho bệnh nhân ăn uống trở lại.
- Hướng dẫn bệnh nhân và người nhà về các dấu hiệu bất thường cần báo ngay cho bác sĩ (đau bụng dữ dội, nôn ra máu, đi ngoài phân đen, khó thở...)
- Ghi nhận kết quả nội soi, hình ảnh, sinh thiết (nếu có) và lên kế hoạch điều trị tiếp theo.
Một số lưu ý chuyên môn sâu:
- Đối với bệnh nhân có nguy cơ cao (bệnh lý tim mạch, hô hấp, người già yếu), nên thực hiện nội soi tại các cơ sở y tế có đầy đủ phương tiện hồi sức cấp cứu.
- Trong trường hợp cần can thiệp phức tạp (cắt polyp lớn, cầm máu ổ loét lớn...), nên phối hợp với các chuyên khoa liên quan để đảm bảo an toàn tối đa.
- Luôn tuân thủ nghiêm ngặt quy trình kiểm soát nhiễm khuẩn, tiệt trùng dụng cụ nội soi để phòng tránh lây nhiễm chéo.
- Đối với các trường hợp nghi ngờ ung thư dạ dày, cần lấy nhiều mẫu sinh thiết ở các vị trí khác nhau quanh tổn thương để tăng độ chính xác chẩn đoán.
Tham khảo thêm:
Các kỹ thuật nội soi dạ dày hiện đại và biến chứng có thể gặp
Các kỹ thuật nội soi dạ dày tiên tiến
Nội soi dạ dày là phương pháp then chốt trong chẩn đoán và điều trị các bệnh lý đường tiêu hóa trên. Sự phát triển của công nghệ y học đã mang lại nhiều kỹ thuật nội soi hiện đại, giúp nâng cao độ chính xác, an toàn và mở rộng chỉ định điều trị. Các kỹ thuật nổi bật bao gồm:
- Nội soi dạ dày bằng ống mềm siêu mỏng: Sử dụng ống soi có đường kính nhỏ hơn 5 mm, giúp giảm cảm giác khó chịu, hạn chế kích thích vùng hầu họng, phù hợp với trẻ em, người cao tuổi hoặc bệnh nhân có phản xạ nôn mạnh. Kỹ thuật này cho phép thực hiện qua đường miệng hoặc đường mũi, giảm thiểu nguy cơ tổn thương niêm mạc và rút ngắn thời gian phục hồi sau thủ thuật.
- Nội soi dạ dày gây mê: Áp dụng thuốc an thần hoặc gây mê ngắn để bệnh nhân không cảm nhận đau, lo lắng trong quá trình nội soi. Phương pháp này đặc biệt hữu ích cho người có tiền sử sợ thủ thuật, trẻ nhỏ hoặc các trường hợp cần thực hiện thủ thuật can thiệp kéo dài. Tuy nhiên, cần kiểm soát chặt chẽ các yếu tố nguy cơ liên quan đến gây mê.
- Nội soi dạ dày có gắn siêu âm nội soi (EUS): Kết hợp đầu dò siêu âm vào ống nội soi, cho phép đánh giá tổn thương dưới lớp niêm mạc, xác định độ sâu xâm lấn của khối u, phát hiện hạch di căn quanh dạ dày, tụy, gan. EUS còn hỗ trợ sinh thiết tổn thương sâu, dẫn lưu ổ áp xe hoặc nang giả tụy, góp phần quan trọng trong chẩn đoán và lập kế hoạch điều trị ung thư tiêu hóa.
- Nội soi phóng đại, nhuộm màu và ánh sáng dải hẹp (NBI): Sử dụng hệ thống quang học phóng đại hình ảnh niêm mạc lên 80-150 lần, kết hợp nhuộm màu hoặc ánh sáng dải hẹp để làm nổi bật cấu trúc vi mạch, mô học bề mặt. Kỹ thuật này giúp phát hiện sớm các tổn thương tiền ung thư, ung thư biểu mô tại chỗ, dị sản ruột, viêm teo niêm mạc mà nội soi thông thường dễ bỏ sót.
- Nội soi dạ dày can thiệp: Không chỉ dừng lại ở chẩn đoán, nội soi can thiệp cho phép thực hiện nhiều thủ thuật điều trị như:
- Cắt polyp, lấy dị vật đường tiêu hóa.
- Cầm máu do loét, giãn tĩnh mạch thực quản bằng clip, tiêm xơ, đốt điện, laser hoặc argon plasma.
- Nong hẹp thực quản, môn vị do sẹo xơ, u lành tính hoặc ác tính.
- Đặt stent kim loại giải phóng chỗ hẹp do ung thư.
- Cắt niêm mạc dưới (ESD) điều trị ung thư dạ dày giai đoạn sớm, giúp bảo tồn tối đa chức năng dạ dày.
- Nội soi dạ dày qua mũi: Sử dụng ống soi siêu nhỏ (đường kính 4-5 mm) đưa qua lỗ mũi, tránh kích thích họng, giảm phản xạ nôn, phù hợp với bệnh nhân sợ đau, có bệnh lý vùng hầu họng hoặc cần theo dõi lặp lại nhiều lần. Tuy nhiên, kỹ thuật này đòi hỏi bác sĩ có kinh nghiệm và đánh giá kỹ tình trạng mũi xoang trước khi thực hiện.
- Nội soi dạ dày kết hợp sinh thiết: Lấy mẫu mô tại các vị trí nghi ngờ tổn thương để thực hiện:
- Xét nghiệm vi khuẩn Helicobacter pylori (test urease nhanh, nuôi cấy, PCR).
- Giải phẫu bệnh xác định bản chất tổn thương (viêm, loạn sản, ung thư).
- Hóa mô miễn dịch, sinh học phân tử phát hiện đột biến gen, chỉ điểm ung thư.
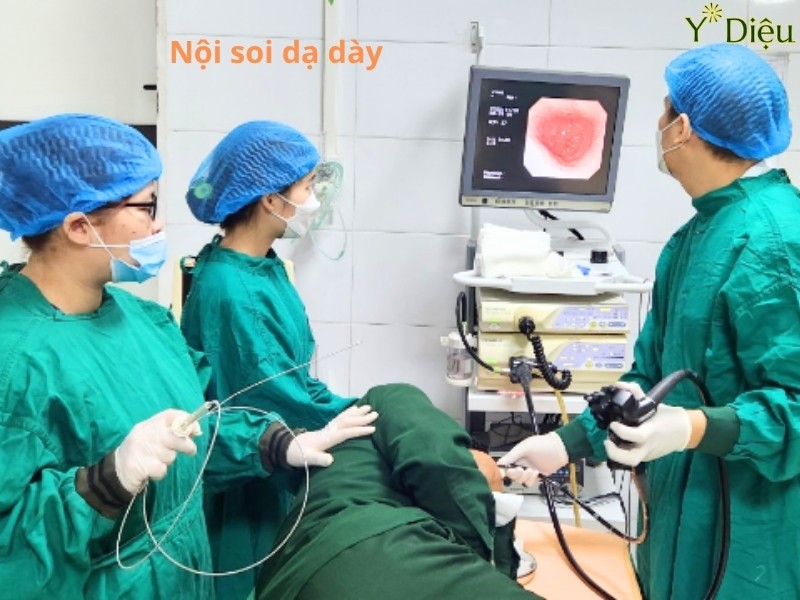
Có nhiều kỹ thuật soi dạ dày tiến tiến không gây ra đau, khó chịu
Các kỹ thuật nội soi hiện đại không chỉ nâng cao hiệu quả phát hiện bệnh lý sớm mà còn giúp cá thể hóa điều trị, giảm thiểu xâm lấn, rút ngắn thời gian nằm viện và tối ưu hóa tiên lượng cho người bệnh.
Biến chứng của nội soi dạ dày
Mặc dù nội soi dạ dày được đánh giá là thủ thuật an toàn, tỷ lệ biến chứng thấp (<0,1-0,5%), nhưng vẫn có thể gặp một số rủi ro, đặc biệt ở các trường hợp can thiệp phức tạp hoặc bệnh nhân có bệnh nền nặng. Các biến chứng thường gặp và cơ chế bao gồm:
- Đau họng, khó chịu, buồn nôn, nôn: Thường xuất hiện sau nội soi do kích thích vùng hầu họng hoặc phản xạ nôn. Triệu chứng này thường nhẹ, tự hết sau vài giờ đến 1 ngày.
- Chảy máu nhẹ tại vị trí sinh thiết hoặc can thiệp: Có thể gặp ở 1-2% trường hợp, thường tự cầm máu. Nguy cơ tăng ở bệnh nhân rối loạn đông máu, dùng thuốc chống đông, tổn thương mạch máu lớn hoặc thủ thuật cắt polyp, ESD.
- Thủng dạ dày, thực quản: Biến chứng hiếm gặp (<0,01%), chủ yếu trong các thủ thuật can thiệp sâu như cắt niêm mạc dưới, nong hẹp, lấy dị vật lớn. Thủng có thể gây viêm phúc mạc, nhiễm trùng ổ bụng, cần phát hiện sớm và can thiệp ngoại khoa kịp thời.
- Nhiễm trùng: Nguy cơ thấp nhờ quy trình vô khuẩn nghiêm ngặt, nhưng vẫn có thể xảy ra viêm họng, viêm phổi hít, nhiễm trùng huyết ở bệnh nhân suy giảm miễn dịch hoặc thủ thuật kéo dài.
- Dị ứng thuốc gây tê, gây mê: Phản ứng dị ứng, sốc phản vệ có thể xảy ra với tỷ lệ rất thấp. Biểu hiện từ nổi mề đay, khó thở, tụt huyết áp đến ngừng tim, cần xử trí cấp cứu ngay lập tức.
- Xuất huyết ồ ạt, sốc: Thường liên quan đến thủ thuật can thiệp lớn (cắt polyp kích thước lớn, ESD, nong hẹp), đặc biệt ở bệnh nhân có bệnh lý nền về máu, xơ gan, tăng áp lực tĩnh mạch cửa.
- Biến chứng tim mạch, hô hấp: Gặp ở bệnh nhân lớn tuổi, có bệnh lý nền tim mạch, hô hấp, hoặc do tác dụng phụ của thuốc an thần/gây mê (loạn nhịp, tụt huyết áp, suy hô hấp).
| Biến chứng | Tỷ lệ gặp (%) | Biểu hiện lâm sàng | Xử trí |
|---|---|---|---|
| Đau họng, buồn nôn | 10-20 | Khó chịu, đau nhẹ vùng họng, buồn nôn | Nghỉ ngơi, uống nước ấm, giảm dần sau 24h |
| Chảy máu nhẹ | 1-2 | Máu lẫn trong nước bọt, phân đen | Theo dõi, cầm máu qua nội soi nếu cần |
| Thủng tạng | <0,01 | Đau bụng dữ dội, bụng chướng, sốc | Phẫu thuật cấp cứu |
| Dị ứng, sốc phản vệ | <0,01 | Khó thở, nổi mẩn, tụt huyết áp | Ngừng thuốc, cấp cứu sốc phản vệ |
| Nhiễm trùng | <0,1 | Sốt, đau họng, viêm phổi | Kháng sinh, điều trị hỗ trợ |
Để giảm thiểu nguy cơ biến chứng, cần lựa chọn cơ sở y tế uy tín, bác sĩ nội soi giàu kinh nghiệm, tuân thủ nghiêm ngặt quy trình vô khuẩn, đánh giá kỹ chỉ định và chống chỉ định, đồng thời theo dõi sát bệnh nhân sau thủ thuật. Đặc biệt, các trường hợp có bệnh nền phức tạp, cần phối hợp đa chuyên khoa để đảm bảo an toàn tối đa cho người bệnh.
Nội soi dạ dày hiện đại không chỉ là công cụ chẩn đoán mà còn là phương pháp điều trị hiệu quả, góp phần phát hiện sớm, điều trị triệt để các bệnh lý tiêu hóa, nâng cao chất lượng sống cho người bệnh.