Dấu Hiệu Trào Ngược Dạ Dày Ở Người Lớn: Cách Điều Trị
Dấu hiệu trào ngược dạ dày ở người lớn
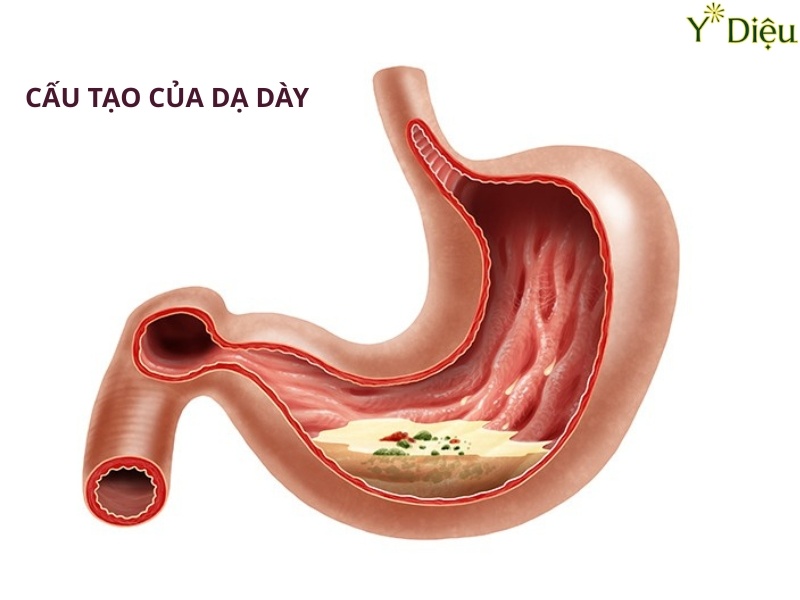
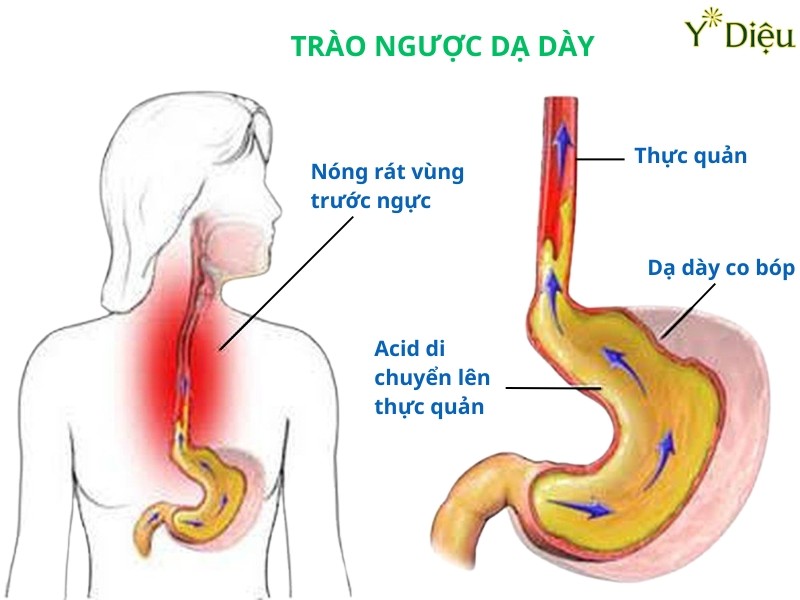
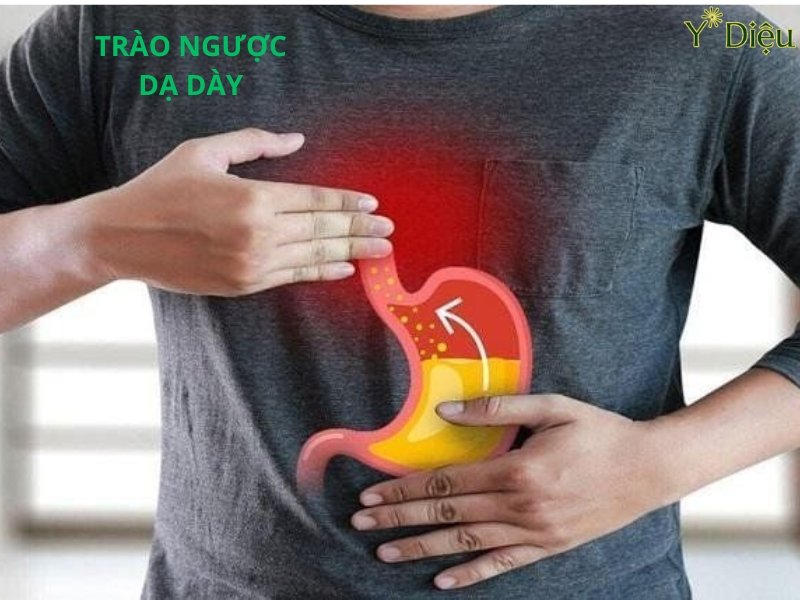
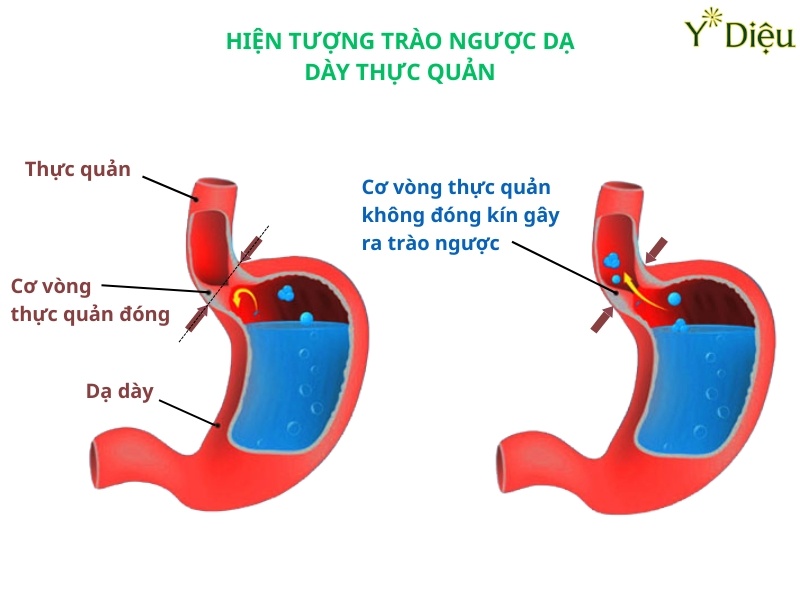
Trào ngược dạ dày thực quản (GERD) là một bệnh lý tiêu hóa mạn tính, xảy ra khi cơ thắt thực quản dưới hoạt động không hiệu quả, khiến axit và dịch tiêu hóa từ dạ dày trào ngược lên thực quản. Tình trạng này không chỉ gây khó chịu mà còn có thể dẫn đến nhiều biến chứng nguy hiểm nếu không được phát hiện và điều trị kịp thời. Các dấu hiệu nhận biết trào ngược dạ dày ở người lớn rất đa dạng, có thể xuất hiện riêng lẻ hoặc phối hợp, tùy thuộc vào mức độ tổn thương niêm mạc thực quản, thời gian mắc bệnh cũng như các yếu tố nguy cơ đi kèm.
Có nhiều dầu hiệu trào ngược dạ dày ở người lớn như ợ hơi ợ chua...
1. Triệu chứng điển hình tại đường tiêu hóa trên
- Cảm giác nóng rát sau xương ức (heartburn): Đây là triệu chứng đặc trưng nhất của GERD, thường xuất hiện sau khi ăn no, khi nằm hoặc cúi người. Người bệnh cảm thấy nóng rát lan từ vùng thượng vị lên phía sau xương ức, đôi khi lan lên cổ họng. Cảm giác này có thể kéo dài từ vài phút đến vài giờ, tăng lên khi ăn các thực phẩm nhiều dầu mỡ, cay nóng, hoặc uống rượu bia.
- Ợ chua, ợ hơi: Ợ chua là hiện tượng axit dạ dày trào ngược lên thực quản và miệng, gây vị chua hoặc đắng. Ợ hơi thường xảy ra sau bữa ăn hoặc khi thay đổi tư thế đột ngột.
- Cảm giác đắng miệng: Khi dịch mật hoặc axit dạ dày trào ngược lên cao, người bệnh có thể cảm nhận vị đắng rõ rệt ở khoang miệng, đặc biệt vào buổi sáng sớm hoặc sau khi nằm lâu.
- Khó nuốt, nuốt vướng: Tổn thương niêm mạc thực quản do axit lâu ngày có thể gây phù nề, viêm loét, dẫn đến cảm giác vướng, khó nuốt, thậm chí đau khi nuốt.
- Đau tức ngực: Đau thường xuất hiện ở vùng sau xương ức, có thể lan ra lưng hoặc lên cổ, dễ nhầm lẫn với đau thắt ngực do tim mạch. Đặc điểm đau liên quan rõ đến bữa ăn, tư thế và giảm khi dùng thuốc kháng axit.
- Buồn nôn và nôn: Một số trường hợp, đặc biệt khi trào ngược kéo dài hoặc mức độ nặng, người bệnh có thể xuất hiện buồn nôn, nôn sau ăn hoặc khi nằm xuống.

Khi bị trào ngược dạ dày sẽ thấy nóng rát hoặc ợ hơi, ợ chua
2. Triệu chứng ngoài tiêu hóa và biến chứng liên quan
- Đau họng kéo dài, khàn tiếng vào buổi sáng: Axit trào ngược lên họng gây viêm niêm mạc họng, dây thanh âm, dẫn đến đau rát họng, khàn tiếng, đặc biệt rõ rệt vào buổi sáng sau khi ngủ dậy.
- Ho khan kéo dài: Ho không rõ nguyên nhân, thường xuất hiện về đêm hoặc sau khi ăn, là hậu quả của kích thích thần kinh phế vị hoặc viêm niêm mạc đường hô hấp trên do axit.
- Cảm giác nghẹn ở cổ họng: Người bệnh có thể cảm thấy như có vật lạ hoặc khối u ở cổ họng, gây khó chịu, lo lắng, ảnh hưởng đến ăn uống và sinh hoạt.
- Khó thở, đau đầu, chóng mặt: Trào ngược kéo dài có thể gây co thắt phế quản, làm xuất hiện các triệu chứng hô hấp như khó thở, thở khò khè, đặc biệt ở người có tiền sử hen phế quản hoặc bệnh phổi mạn tính. Đôi khi, người bệnh còn cảm thấy đau đầu, chóng mặt do thiếu oxy tạm thời hoặc do ảnh hưởng của rối loạn thần kinh thực vật.
- Đau vùng thượng vị lan ra sau lưng: Đau thường âm ỉ, kéo dài, tăng lên sau ăn hoặc khi nằm, có thể lan ra sau lưng hoặc lên vai, dễ nhầm lẫn với các bệnh lý gan mật hoặc tim mạch.
Đau tức vùng thượng vị cũng là 1 dấu hiệu trào ngược dạ dày ở người lớn
3. Các yếu tố làm tăng nặng triệu chứng trào ngược
- Tư thế nằm hoặc cúi người: Khi nằm xuống hoặc cúi gập người, áp lực ổ bụng tăng lên, tạo điều kiện cho axit dạ dày dễ dàng trào ngược lên thực quản.
- Bữa ăn nhiều dầu mỡ, cay nóng, rượu bia: Các loại thực phẩm này làm giảm trương lực cơ thắt thực quản dưới, kích thích tiết axit dạ dày, làm nặng thêm các triệu chứng trào ngược.
- Ăn quá no hoặc ăn sát giờ đi ngủ: Dạ dày đầy thức ăn làm tăng áp lực lên cơ thắt thực quản dưới, tăng nguy cơ trào ngược, đặc biệt khi người bệnh nằm nghỉ ngay sau ăn.
- Thừa cân, béo phì, mang thai: Áp lực ổ bụng tăng cao ở những đối tượng này là yếu tố nguy cơ quan trọng thúc đẩy trào ngược dạ dày thực quản.
- Hút thuốc lá, căng thẳng kéo dài: Nicotin và stress làm giảm chức năng bảo vệ của cơ thắt thực quản dưới, đồng thời kích thích tiết axit dạ dày.
4. Phân biệt trào ngược dạ dày ở người lớn với các bệnh lý khác
Triệu chứng của GERD có thể dễ nhầm lẫn với các bệnh lý khác như đau thắt ngực do tim mạch, viêm loét dạ dày tá tràng, viêm họng mạn tính, hen phế quản hoặc rối loạn lo âu. Đặc biệt, đau ngực do GERD thường liên quan đến bữa ăn, thay đổi tư thế, giảm khi dùng thuốc kháng axit, trong khi đau ngực do tim mạch thường xuất hiện khi gắng sức, không liên quan đến ăn uống và không đáp ứng với thuốc kháng axit.
5. Các biến chứng nguy hiểm nếu không điều trị kịp thời
- Viêm thực quản mạn tính: Axit dạ dày làm tổn thương niêm mạc thực quản, gây viêm loét, chảy máu, thậm chí hình thành sẹo hẹp thực quản, gây khó nuốt kéo dài.
- Barrett thực quản: Biến chứng này là sự thay đổi cấu trúc tế bào niêm mạc thực quản, làm tăng nguy cơ ung thư thực quản.
- Viêm thanh quản, viêm phổi hít: Axit trào ngược lên đường hô hấp trên có thể gây viêm thanh quản, viêm phổi do hít phải dịch dạ dày, đặc biệt ở người cao tuổi hoặc có bệnh lý nền hô hấp.
6. Khi nào cần đi khám chuyên khoa tiêu hóa?
- Triệu chứng kéo dài trên 2 tuần, không đáp ứng với các biện pháp thay đổi lối sống hoặc thuốc không kê đơn.
- Khó nuốt, nuốt đau, sụt cân không rõ nguyên nhân, nôn ra máu hoặc đi ngoài phân đen.
- Đau ngực dữ dội, khó thở, tim đập nhanh, đặc biệt ở người có tiền sử bệnh tim mạch.
Việc nhận biết sớm và chính xác các dấu hiệu trào ngược dạ dày ở người lớn có ý nghĩa quan trọng trong việc phòng ngừa biến chứng và nâng cao chất lượng sống cho người bệnh. Nếu xuất hiện các triệu chứng nghi ngờ, nên chủ động thăm khám chuyên khoa để được chẩn đoán và điều trị phù hợp.
Khi đau tức ngực dữ dội nên đi khám và điều trị ngay lập tức
Nguyên nhân gây trào ngược dạ dày ở người lớn
Trào ngược dạ dày thực quản (GERD) ở người lớn là một rối loạn tiêu hóa phổ biến, có thể xuất phát từ nhiều nguyên nhân phức tạp liên quan đến cơ chế sinh lý, giải phẫu, bệnh lý nền và thói quen sinh hoạt. Hiểu rõ các yếu tố này giúp phòng ngừa và kiểm soát hiệu quả bệnh lý.
1. Suy yếu cơ thắt thực quản dưới (LES)
Cơ thắt thực quản dưới (Lower Esophageal Sphincter - LES) đóng vai trò như một van một chiều giữa thực quản và dạ dày, ngăn không cho dịch vị và thức ăn trào ngược lên thực quản. Khi LES bị suy yếu hoặc giãn bất thường, axit và dịch tiêu hóa dễ dàng di chuyển ngược lên thực quản, gây ra các triệu chứng điển hình của GERD.
- Nguyên nhân gây suy yếu LES:
- Rối loạn thần kinh kiểm soát cơ thắt
- Ảnh hưởng của một số loại thuốc (thuốc an thần, thuốc chống trầm cảm, thuốc chẹn canxi, thuốc chống viêm không steroid - NSAIDs)
- Tiếp xúc kéo dài với axit dạ dày do các đợt trào ngược trước đó
- Yếu tố di truyền hoặc bẩm sinh
2. Tăng áp lực ổ bụng gây trào ngược dạ dày ở người lớn
Áp lực trong ổ bụng tăng cao sẽ đẩy mạnh dịch vị từ dạ dày lên thực quản, đặc biệt khi cơ thắt thực quản dưới đã suy yếu. Một số yếu tố làm tăng áp lực ổ bụng gồm:
- Béo phì: Lượng mỡ tích tụ quanh ổ bụng làm tăng áp lực nội tạng, thúc đẩy trào ngược.
- Mang thai: Sự phát triển của thai nhi làm tăng áp lực lên dạ dày và cơ hoành, dễ gây trào ngược, đặc biệt ở 3 tháng cuối thai kỳ.
- Táo bón kéo dài: Việc rặn khi đi đại tiện làm tăng áp lực ổ bụng, góp phần thúc đẩy trào ngược.
- Mặc quần áo quá chật: Đai lưng, quần bó sát vùng bụng có thể làm tăng áp lực lên dạ dày.
3. Thói quen ăn uống và sinh hoạt không hợp lý gây trào ngược dạ dày ở người lớn
Nhiều thói quen trong ăn uống và sinh hoạt hiện đại góp phần làm tăng nguy cơ mắc trào ngược dạ dày thực quản:
- Ăn quá no: Khi dạ dày căng đầy, áp lực lên LES tăng, dễ gây trào ngược.
- Ăn sát giờ đi ngủ: Nằm ngay sau khi ăn khiến trọng lực không hỗ trợ giữ thức ăn trong dạ dày, tạo điều kiện cho axit trào ngược.
- Tiêu thụ thực phẩm kích thích:
- Thực phẩm giàu chất béo, đồ chiên rán: Làm chậm quá trình làm rỗng dạ dày và giảm trương lực LES.
- Thực phẩm cay nóng: Kích thích niêm mạc dạ dày, tăng tiết axit.
- Cà phê, socola: Chứa methylxanthine làm giãn cơ thắt thực quản dưới.
- Rượu bia, nước ngọt có gas: Làm giảm trương lực LES và tăng sản xuất axit dạ dày.
- Hút thuốc lá: Nicotin làm giảm trương lực LES và tăng tiết axit dạ dày.
- Thói quen nằm ngay sau khi ăn hoặc vận động mạnh sau ăn: Làm tăng nguy cơ trào ngược.
4. Ảnh hưởng của thuốc và hóa chất cũng gây trào ngược dạ dày ở người lớn
Nhiều loại thuốc có thể ảnh hưởng trực tiếp hoặc gián tiếp đến chức năng của LES hoặc làm thay đổi nhu động thực quản, bao gồm:
- Thuốc chống viêm không steroid (NSAIDs): Làm tổn thương niêm mạc dạ dày, giảm trương lực LES.
- Thuốc an thần, thuốc chống trầm cảm: Ảnh hưởng đến hệ thần kinh kiểm soát LES.
- Thuốc chẹn canxi: Được sử dụng trong điều trị tăng huyết áp, có thể làm giãn cơ trơn LES.
- Thuốc giãn cơ, thuốc điều trị hen suyễn: Làm giảm trương lực cơ thắt thực quản dưới.
Lưu ý: Việc sử dụng các loại thuốc này cần được theo dõi chặt chẽ ở những bệnh nhân có tiền sử trào ngược dạ dày thực quản.
5. Bệnh lý nền và rối loạn chức năng tiêu hóa
Nhiều bệnh lý mạn tính hoặc rối loạn chức năng tiêu hóa có thể làm tăng nguy cơ hoặc làm nặng thêm tình trạng trào ngược:
- Tiểu đường: Tổn thương thần kinh thực vật có thể gây rối loạn nhu động dạ dày, làm chậm quá trình làm rỗng dạ dày, tăng nguy cơ trào ngược.
- Xơ cứng bì: Bệnh lý tự miễn gây xơ hóa và giảm nhu động thực quản, làm giảm khả năng đẩy axit trở lại dạ dày.
- Thoát vị hoành: Một phần dạ dày bị đẩy lên qua cơ hoành vào lồng ngực, làm suy yếu chức năng của LES.
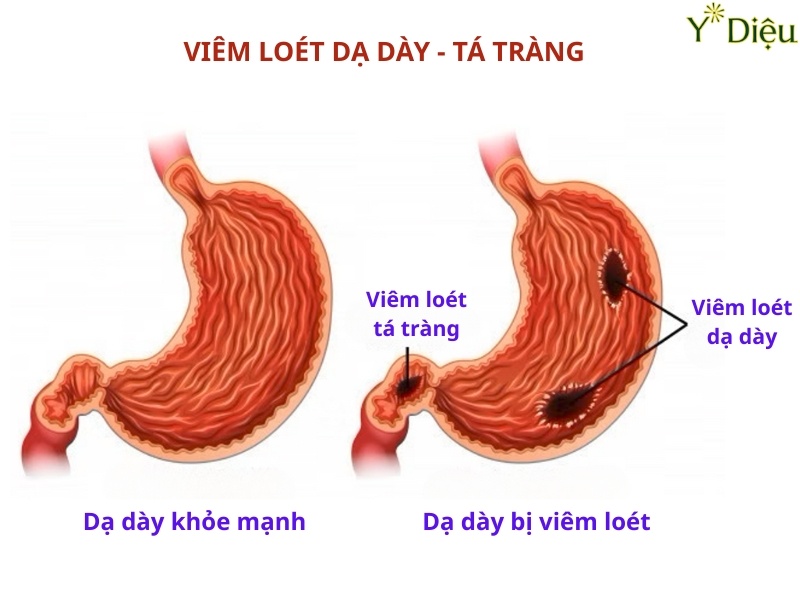
- Loét dạ dày tá tràng: Làm thay đổi áp lực trong dạ dày, tăng nguy cơ trào ngược.
- Rối loạn vận động thực quản: Suy giảm nhu động thực quản khiến axit lưu lại lâu hơn, tăng nguy cơ tổn thương niêm mạc.
6. Yếu tố di truyền và bẩm sinh gây trào ngược dạ dày ở người lớn
Một số trường hợp trào ngược dạ dày thực quản có yếu tố di truyền hoặc bẩm sinh, như bất thường cấu trúc cơ thắt thực quản dưới, dị tật cơ hoành hoặc các rối loạn thần kinh bẩm sinh ảnh hưởng đến nhu động thực quản.
7. Ảnh hưởng của stress và rối loạn tâm thần kinh
Stress kéo dài, lo âu, trầm cảm có thể làm thay đổi hoạt động của hệ thần kinh thực vật, ảnh hưởng đến nhu động dạ dày-thực quản và làm giảm trương lực LES. Ngoài ra, stress còn làm tăng tiết axit dạ dày, thúc đẩy các đợt trào ngược.
8. Các yếu tố khác gây trào ngược dạ dày ở người lớn
- Tuổi tác: Người lớn tuổi có nguy cơ cao hơn do sự lão hóa của các cơ quan tiêu hóa, giảm trương lực cơ thắt thực quản dưới và nhu động thực quản.
- Chấn thương vùng bụng hoặc phẫu thuật vùng bụng trên: Có thể làm thay đổi cấu trúc giải phẫu, ảnh hưởng đến chức năng LES.
- Thói quen sinh hoạt ít vận động: Làm tăng nguy cơ béo phì và rối loạn tiêu hóa.
Biến chứng nguy hiểm của trào ngược dạ dày thực quản ở người lớn
Trào ngược dạ dày thực quản (GERD) là một bệnh lý tiêu hóa mạn tính, trong đó dịch vị acid từ dạ dày trào ngược lên thực quản, gây tổn thương niêm mạc thực quản và các cơ quan lân cận. Nếu không được phát hiện và điều trị kịp thời, GERD có thể dẫn đến nhiều biến chứng nguy hiểm, ảnh hưởng nghiêm trọng đến sức khỏe và chất lượng sống của người bệnh. Các biến chứng này không chỉ giới hạn ở thực quản mà còn có thể tác động đến hệ hô hấp, tai mũi họng và thậm chí làm tăng nguy cơ ung thư. Dưới đây là phân tích chuyên sâu về các biến chứng thường gặp và cơ chế bệnh sinh của chúng.
Trào ngược dạ dày có thể gây ra nhiều biến chứng nguy hiểm
1. Viêm thực quản (Esophagitis)
Viêm thực quản là biến chứng phổ biến nhất của GERD, xảy ra khi acid dạ dày tiếp xúc kéo dài với niêm mạc thực quản, gây tổn thương, viêm loét và phù nề. Viêm thực quản có thể chia thành nhiều mức độ, từ viêm nhẹ (đỏ, phù nề niêm mạc) đến viêm nặng (loét, chảy máu, bào mòn sâu). Triệu chứng điển hình gồm đau rát sau xương ức, khó nuốt, nuốt đau, cảm giác nóng rát lan lên cổ họng. Nếu không điều trị, viêm thực quản kéo dài có thể dẫn đến xuất huyết thực quản hoặc hình thành các ổ loét sâu.
2. Loét thực quản (Esophageal Ulcer)
Loét thực quản là hậu quả của viêm thực quản kéo dài, khi lớp niêm mạc bị phá hủy sâu, tạo thành các ổ loét. Loét thực quản thường gây đau dữ dội khi nuốt, có thể kèm theo xuất huyết nhẹ (nôn ra máu, đi ngoài phân đen) hoặc xuất huyết nặng đe dọa tính mạng. Các ổ loét lâu lành có nguy cơ để lại sẹo xơ, làm hẹp lòng thực quản.
3. Hẹp thực quản do sẹo xơ (Esophageal Stricture)
Hẹp thực quản là biến chứng mạn tính, hình thành do quá trình lành sẹo sau viêm loét thực quản. Sẹo xơ làm giảm đường kính thực quản, gây khó nuốt, nuốt nghẹn, dễ bị sặc thức ăn, thậm chí tắc nghẽn hoàn toàn. Người bệnh thường có biểu hiện giảm cân nhanh, suy dinh dưỡng do ăn uống khó khăn. Hẹp thực quản cần can thiệp nong thực quản hoặc phẫu thuật để phục hồi chức năng nuốt.
4. Xuất huyết tiêu hóa (Gastrointestinal Bleeding)
Xuất huyết tiêu hóa là biến chứng nguy hiểm, có thể xảy ra do loét thực quản hoặc vỡ các mạch máu dưới niêm mạc bị tổn thương. Biểu hiện lâm sàng gồm nôn ra máu tươi hoặc máu bầm, đi ngoài phân đen, hoa mắt, chóng mặt, tụt huyết áp. Xuất huyết nặng không được xử lý kịp thời có thể dẫn đến sốc mất máu, đe dọa tính mạng.
5. Barrett thực quản (Barrett’s Esophagus)
Barrett thực quản là biến chứng đặc biệt nghiêm trọng, xảy ra khi các tế bào lát tầng bình thường của niêm mạc thực quản bị thay thế bởi tế bào trụ dạng ruột do tiếp xúc kéo dài với acid dạ dày. Đây là quá trình dị sản, làm tăng nguy cơ phát triển ung thư biểu mô tuyến thực quản (adenocarcinoma). Barrett thực quản thường không có triệu chứng đặc hiệu, chỉ được phát hiện qua nội soi và sinh thiết. Tỷ lệ chuyển thành ung thư thực quản ở bệnh nhân Barrett thực quản cao gấp 30-40 lần so với người bình thường.
6. Ung thư thực quản (Esophageal Cancer)
Ung thư thực quản là biến chứng ác tính nhất của GERD, đặc biệt ở những bệnh nhân có Barrett thực quản. Ung thư thường phát triển âm thầm, chỉ biểu hiện khi đã ở giai đoạn muộn với các triệu chứng như khó nuốt tăng dần, đau sau xương ức, sụt cân nhanh, nôn ra máu. Tiên lượng ung thư thực quản rất xấu nếu phát hiện muộn, tỷ lệ sống sau 5 năm chỉ khoảng 15-20%.
7. Biến chứng ngoài thực quản
- Viêm họng mạn tính, viêm thanh quản: Acid dạ dày trào ngược lên vùng hầu họng có thể gây viêm họng kéo dài, khàn tiếng, đau rát họng, ho kéo dài, thậm chí mất tiếng.
- Viêm phổi hít (Aspiration Pneumonia): Khi acid hoặc thức ăn trào ngược xâm nhập vào đường hô hấp, nguy cơ viêm phổi hít tăng cao, đặc biệt ở người già, trẻ nhỏ hoặc bệnh nhân có rối loạn nuốt.
- Hen suyễn, rối loạn hô hấp: GERD có thể làm nặng thêm các bệnh lý hô hấp như hen phế quản, viêm phế quản mạn, gây ho kéo dài, khó thở, thở khò khè do kích thích thần kinh phế vị và viêm đường thở.
- Viêm tai giữa, viêm xoang: Acid trào ngược có thể lan lên vùng mũi họng, gây viêm tai giữa, viêm xoang tái phát, đặc biệt ở trẻ em.
Cơ chế bệnh sinh của các biến chứng
Acid dạ dày và các enzyme tiêu hóa như pepsin, mật khi trào ngược lên thực quản sẽ phá hủy hàng rào bảo vệ niêm mạc, làm tăng tính thấm thành mạch, kích hoạt phản ứng viêm và quá trình oxy hóa. Sự tiếp xúc kéo dài với acid còn làm thay đổi cấu trúc tế bào, thúc đẩy quá trình dị sản, loạn sản và ung thư hóa. Ngoài ra, acid trào ngược còn kích thích các thụ thể thần kinh tại thực quản và vùng hầu họng, gây co thắt phế quản, tăng tiết nhầy, phù nề niêm mạc đường hô hấp.
Yếu tố nguy cơ làm tăng biến chứng
- Béo phì, thừa cân làm tăng áp lực ổ bụng, thúc đẩy trào ngược.
- Hút thuốc lá, uống rượu bia, sử dụng chất kích thích làm giảm trương lực cơ thắt thực quản dưới.
- Chế độ ăn nhiều chất béo, đồ cay nóng, cà phê, socola, bạc hà.
- Stress kéo dài, rối loạn giấc ngủ.
- Bệnh lý nền như tiểu đường, xơ cứng bì, thoát vị hoành.
Chẩn đoán và theo dõi biến chứng
- Nội soi thực quản dạ dày: Phát hiện tổn thương viêm, loét, Barrett thực quản, ung thư sớm.
- Sinh thiết niêm mạc: Đánh giá mức độ dị sản, loạn sản, xác định ung thư.
- Đo pH thực quản 24h: Xác định mức độ trào ngược acid.
- Chụp X-quang thực quản có cản quang: Đánh giá hẹp thực quản, khối u.
Lưu ý: Việc phát hiện sớm và điều trị tích cực GERD có vai trò quan trọng trong phòng ngừa các biến chứng nguy hiểm. Người bệnh cần tuân thủ phác đồ điều trị, thay đổi lối sống và tái khám định kỳ để kiểm soát bệnh hiệu quả.
Chẩn đoán trào ngược dạ dày thực quản
Khám lâm sàng và khai thác triệu chứng
Chẩn đoán trào ngược dạ dày thực quản (GERD) bắt đầu bằng việc khai thác bệnh sử chi tiết và khám lâm sàng kỹ lưỡng. Bác sĩ sẽ tập trung vào các triệu chứng điển hình như nóng rát sau xương ức (heartburn), ợ chua, đau ngực không điển hình, ho kéo dài, khàn tiếng, khó nuốt hoặc cảm giác vướng ở cổ họng. Đặc biệt, cần xác định rõ:
- Thời điểm xuất hiện triệu chứng: Thường xảy ra sau ăn no, khi cúi người, hoặc khi nằm xuống.
- Mối liên quan với bữa ăn: Triệu chứng thường nặng lên sau khi ăn các thực phẩm nhiều dầu mỡ, cay nóng, chua hoặc uống rượu bia, cà phê.
- Ảnh hưởng của tư thế: Tăng lên khi nằm hoặc cúi gập người, giảm khi đứng hoặc ngồi thẳng.
- Các yếu tố làm nặng hoặc giảm nhẹ triệu chứng: Dùng thuốc kháng acid có thể làm giảm triệu chứng; stress, lo âu hoặc béo phì có thể làm nặng thêm.
- Triệu chứng ngoài thực quản: Ho kéo dài, khàn tiếng, đau họng, hen suyễn không đáp ứng điều trị, sâu răng, viêm xoang tái phát.
Bác sĩ cũng cần khai thác tiền sử bệnh lý liên quan như loét dạ dày tá tràng, viêm mũi họng mạn tính, hen phế quản, tiền sử phẫu thuật vùng bụng trên hoặc sử dụng thuốc có thể làm giảm trương lực cơ thắt thực quản dưới (anticholinergic, nitrate, chẹn kênh canxi, benzodiazepine...).
Khám thực thể thường không đặc hiệu, tuy nhiên có thể phát hiện các dấu hiệu như giảm cân không rõ nguyên nhân, thiếu máu, nuốt nghẹn tiến triển – đây là các dấu hiệu cảnh báo cần loại trừ ung thư thực quản hoặc các bệnh lý nghiêm trọng khác.
Cận lâm sàng hỗ trợ chẩn đoán trào ngược dạ dày ở người lớn
Khi triệu chứng không điển hình, kéo dài, không đáp ứng điều trị hoặc có dấu hiệu cảnh báo, các xét nghiệm cận lâm sàng sẽ giúp xác định mức độ tổn thương, phân biệt với các bệnh lý khác và đánh giá biến chứng của GERD.
- Nội soi thực quản - dạ dày - tá tràng (EGD):
- Quan sát trực tiếp niêm mạc thực quản, phát hiện các tổn thương như viêm, loét, chảy máu, hẹp thực quản, Barrett thực quản (biến đổi dị sản ruột của niêm mạc thực quản).
- Đánh giá mức độ viêm thực quản theo thang điểm Los Angeles (A, B, C, D).
- Sinh thiết tổn thương nghi ngờ ung thư hoặc Barrett thực quản để xác định mô học.
- Phát hiện các biến chứng như polyp, u, dị vật hoặc các bệnh lý phối hợp (loét dạ dày, viêm hang vị...)
- Đo pH thực quản 24 giờ (24-hour ambulatory esophageal pH monitoring):
- Được coi là tiêu chuẩn vàng để xác định trào ngược acid, đặc biệt ở bệnh nhân có triệu chứng không điển hình hoặc nội soi bình thường.
- Đánh giá tần suất, thời gian và mức độ trào ngược acid vào thực quản, xác định mối liên quan giữa triệu chứng và các đợt trào ngược.
- Phân biệt trào ngược acid với các nguyên nhân khác gây triệu chứng tương tự.
- Chụp X-quang thực quản có uống thuốc cản quang (Barium swallow):
- Phát hiện các bất thường giải phẫu như thoát vị hoành, hẹp thực quản, túi thừa, khối u hoặc các biến chứng như loét, sẹo hẹp.
- Đánh giá chức năng vận động thực quản, phát hiện các rối loạn nhu động hoặc trào ngược dịch cản quang lên thực quản.
- Ít nhạy và đặc hiệu hơn nội soi, thường chỉ định khi nghi ngờ biến chứng hoặc không thực hiện được nội soi.
- Đo áp lực thực quản (Esophageal manometry):
- Đánh giá chức năng vận động của thực quản và cơ thắt thực quản dưới (LES).
- Phát hiện các rối loạn vận động như co thắt thực quản, achalasia, hoặc giảm trương lực cơ thắt thực quản dưới – yếu tố nguy cơ của GERD.
- Hỗ trợ xác định vị trí đặt đầu dò pH trong đo pH thực quản 24 giờ.
Ngoài các xét nghiệm trên, một số trường hợp có thể cần thực hiện thêm các phương pháp khác như:
- Đo trở kháng thực quản (Impedance monitoring): Phát hiện cả trào ngược không acid, đánh giá hiệu quả điều trị ức chế acid.
- Xét nghiệm Helicobacter pylori: Tìm kiếm nguyên nhân phối hợp hoặc loại trừ các bệnh lý dạ dày khác.
- Các xét nghiệm máu: Đánh giá tình trạng thiếu máu, viêm, hoặc các rối loạn chuyển hóa liên quan.
Việc lựa chọn các xét nghiệm cận lâm sàng cần dựa trên triệu chứng lâm sàng, yếu tố nguy cơ, đáp ứng điều trị ban đầu và sự hiện diện của các dấu hiệu cảnh báo như nuốt nghẹn, sụt cân, nôn ra máu, thiếu máu, tiền sử gia đình ung thư đường tiêu hóa.
| Phương pháp | Ưu điểm | Nhược điểm | Chỉ định chính |
|---|---|---|---|
| Nội soi thực quản - dạ dày - tá tràng | Quan sát trực tiếp tổn thương, sinh thiết, phát hiện biến chứng | Xâm lấn nhẹ, chi phí cao hơn, không phát hiện được trào ngược không acid | Triệu chứng kéo dài, không đáp ứng điều trị, có dấu hiệu cảnh báo |
| Đo pH thực quản 24 giờ | Đánh giá chính xác tần suất, mức độ trào ngược acid | Khó chịu khi đặt đầu dò, không phát hiện trào ngược không acid | Triệu chứng không điển hình, nội soi bình thường |
| Chụp X-quang thực quản có cản quang | Phát hiện bất thường giải phẫu, biến chứng hẹp, thoát vị hoành | Độ nhạy và đặc hiệu thấp, không đánh giá được niêm mạc | Nghi ngờ biến chứng, không thực hiện được nội soi |
| Đo áp lực thực quản | Đánh giá vận động thực quản, hỗ trợ chẩn đoán rối loạn vận động | Không phát hiện tổn thương niêm mạc, không xác định được trào ngược acid | Nghi ngờ rối loạn vận động, chuẩn bị đo pH thực quản |
Chẩn đoán trào ngược dạ dày thực quản đòi hỏi sự phối hợp chặt chẽ giữa khai thác triệu chứng lâm sàng và các xét nghiệm cận lâm sàng chuyên sâu. Việc đánh giá toàn diện giúp xác định chính xác mức độ bệnh, phát hiện biến chứng và lựa chọn phương pháp điều trị phù hợp, đồng thời loại trừ các nguyên nhân khác có triệu chứng tương tự.
Cách điều trị trào ngược dạ dày ở người lớn
Điều chỉnh lối sống và chế độ ăn uống
Điều chỉnh lối sống và chế độ ăn uống là nền tảng quan trọng trong kiểm soát và điều trị trào ngược dạ dày thực ở người lớn. Những thay đổi này không chỉ giúp giảm triệu chứng mà còn hạn chế nguy cơ tái phát và biến chứng lâu dài. Một số khuyến nghị chuyên sâu bao gồm:
- Ăn thành nhiều bữa nhỏ trong ngày: Việc chia nhỏ bữa ăn giúp giảm áp lực lên dạ dày, hạn chế hiện tượng trào ngược. Mỗi bữa nên ăn vừa đủ no, tránh ăn quá nhiều cùng lúc.
- Tránh ăn sát giờ đi ngủ: Nên ăn tối trước khi đi ngủ ít nhất 2-3 giờ để dạ dày có thời gian tiêu hóa, giảm nguy cơ axit trào ngược khi nằm.
- Kiểm soát thực phẩm kích thích: Hạn chế tối đa các loại thực phẩm và đồ uống dễ gây kích thích niêm mạc dạ dày và làm giãn cơ thắt thực quản dưới như: thực phẩm nhiều dầu mỡ, chiên rán, thức ăn cay nóng, chua, socola, bạc hà, cà phê, rượu bia, nước ngọt có gas.
- Kê cao đầu giường khi ngủ: Nâng cao đầu giường khoảng 15-20 cm giúp trọng lực hỗ trợ ngăn axit trào ngược lên thực quản vào ban đêm. Không nên dùng nhiều gối vì có thể gây gập cổ, ảnh hưởng hô hấp.
- Giảm cân nếu thừa cân, béo phì: Thừa cân làm tăng áp lực ổ bụng, thúc đẩy trào ngược. Giảm cân hợp lý giúp cải thiện đáng kể triệu chứng.
- Tránh mặc quần áo bó sát vùng bụng: Quần áo chật làm tăng áp lực lên dạ dày, dễ gây trào ngược.
- Bỏ thuốc lá: Nicotin trong thuốc lá làm giảm trương lực cơ thắt thực quản dưới, tăng nguy cơ trào ngược.
- Kiểm soát căng thẳng, stress: Căng thẳng kéo dài ảnh hưởng đến nhu động tiêu hóa, làm nặng thêm triệu chứng. Nên áp dụng các biện pháp thư giãn, thiền, yoga hoặc các hoạt động giải trí lành mạnh.
- Tập luyện thể dục đều đặn: Vận động nhẹ nhàng như đi bộ, bơi lội, yoga giúp tăng cường nhu động tiêu hóa, hỗ trợ kiểm soát cân nặng và giảm stress.
Lưu ý: Một số người có thể nhạy cảm với các loại thực phẩm khác nhau, nên ghi chú lại thực phẩm gây triệu chứng để loại bỏ khỏi khẩu phần ăn.
Điều trị trào ngược dạ dày ở người lớn bằng thuốc
Điều trị nội khoa là phương pháp chủ lực trong kiểm soát triệu chứng và ngăn ngừa biến chứng của trào ngược dạ dày thực quản. Việc lựa chọn thuốc cần dựa trên mức độ nặng nhẹ của bệnh, đáp ứng điều trị và các bệnh lý đi kèm. Các nhóm thuốc chính bao gồm:
- Thuốc ức chế bơm proton (PPI): Omeprazole, Esomeprazole, Pantoprazole, Lansoprazole... là nhóm thuốc mạnh nhất trong việc ức chế tiết axit dạ dày. PPI giúp làm lành tổn thương niêm mạc thực quản, giảm nhanh triệu chứng ợ nóng, đau rát. Thường dùng liều cao trong 4-8 tuần, sau đó giảm liều duy trì hoặc ngắt quãng theo chỉ định bác sĩ. Lưu ý, sử dụng lâu dài có thể làm tăng nguy cơ thiếu hụt vitamin B12, magiê, loãng xương, nhiễm trùng tiêu hóa.
- Thuốc kháng histamin H2: Ranitidine, Famotidine, Nizatidine... có tác dụng ức chế tiết axit dạ dày ở mức độ vừa phải, thường dùng cho trường hợp nhẹ hoặc hỗ trợ khi không dung nạp PPI. Tuy nhiên, nhóm này có thể giảm hiệu quả sau một thời gian sử dụng dài (hiện tượng dung nạp thuốc).
- Thuốc bảo vệ niêm mạc: Sucralfate, Alginat (Gaviscon) tạo lớp màng bảo vệ trên bề mặt niêm mạc thực quản và dạ dày, ngăn axit và pepsin tấn công. Alginat còn có tác dụng tạo “bọt nổi” ngăn axit trào ngược lên thực quản, đặc biệt hữu ích khi dùng sau bữa ăn hoặc khi có triệu chứng về đêm.
- Thuốc tăng cường vận động tiêu hóa: Domperidone, Metoclopramide, Itopride... giúp tăng trương lực cơ thắt thực quản dưới, thúc đẩy làm rỗng dạ dày, giảm thời gian lưu trữ thức ăn trong dạ dày. Nhóm thuốc này đặc biệt hữu ích ở bệnh nhân có kèm triệu chứng đầy bụng, chậm tiêu. Tuy nhiên, cần thận trọng với tác dụng phụ trên hệ thần kinh (Metoclopramide) hoặc tim mạch (Domperidone).
Lưu ý: Việc sử dụng thuốc cần tuân thủ chỉ định của bác sĩ chuyên khoa tiêu hóa. Không tự ý tăng liều, ngừng thuốc hoặc phối hợp nhiều loại thuốc cùng lúc để tránh tác dụng phụ và tương tác thuốc không mong muốn.
| Nhóm thuốc | Ví dụ | Cơ chế tác dụng | Lưu ý khi sử dụng |
|---|---|---|---|
| Ức chế bơm proton (PPI) | Omeprazole, Esomeprazole | Giảm tiết axit dạ dày mạnh | Dùng trước ăn sáng, không dùng kéo dài nếu không có chỉ định |
| Kháng histamin H2 | Ranitidine, Famotidine | Giảm tiết axit mức vừa | Có thể giảm hiệu quả sau thời gian dài |
| Bảo vệ niêm mạc | Sucralfate, Alginat | Bảo vệ niêm mạc thực quản, dạ dày | Dùng cách xa các thuốc khác 1-2 giờ |
| Tăng vận động tiêu hóa | Domperidone, Metoclopramide | Tăng trương lực cơ thắt thực quản dưới, làm rỗng dạ dày | Thận trọng với tác dụng phụ thần kinh, tim mạch |
Can thiệp ngoại khoa và thủ thuật
Khi các biện pháp điều trị nội khoa không mang lại hiệu quả hoặc bệnh nhân xuất hiện biến chứng nghiêm trọng như hẹp thực quản, loét thực quản, xuất huyết tiêu hóa, nguy cơ ung thư hóa, bác sĩ sẽ cân nhắc các phương pháp can thiệp ngoại khoa hoặc thủ thuật nội soi chuyên sâu. Một số phương pháp phổ biến và chuyên biệt:
- Phẫu thuật tạo van chống trào ngược (Nissen fundoplication): Đây là tiêu chuẩn vàng trong điều trị ngoại khoa GERD. Bác sĩ sẽ sử dụng phần đáy dạ dày quấn quanh đoạn dưới thực quản để tăng cường chức năng cơ thắt thực quản dưới, ngăn axit trào ngược. Phẫu thuật có thể thực hiện qua nội soi ổ bụng, giúp giảm đau, phục hồi nhanh và ít biến chứng.
- Các thủ thuật nội soi tăng cường chức năng cơ thắt thực quản dưới: Một số kỹ thuật hiện đại như tiêm chất làm đầy, đặt vòng từ ftính (LINX), tạo nếp gấp niêm mạc thực quản (Stretta, EsophyX) giúp tăng trương lực cơ thắt thực quản dưới mà không cần phẫu thuật mở. Các thủ thuật này phù hợp với bệnh nhân không muốn hoặc không đủ điều kiện phẫu thuật lớn.
- Điều trị các bệnh lý nền liên quan: Trào ngược dạ dày thực quản có thể liên quan đến các bệnh lý khác như thoát vị hoành, loét dạ dày, tiểu đường. Việc kiểm soát tốt các bệnh lý này góp phần quan trọng trong kiểm soát và phòng ngừa tái phát trào ngược.
- Can thiệp điều trị biến chứng: Nếu đã xuất hiện hẹp thực quản, loét thực quản, bác sĩ có thể chỉ định nong thực quản, đặt stent hoặc điều trị loét bằng thuốc đặc hiệu, kết hợp theo dõi sát để phòng ngừa ung thư hóa.
Lưu ý: Quyết định phẫu thuật hoặc thủ thuật cần được cân nhắc kỹ lưỡng dựa trên mức độ nặng của bệnh, tuổi tác, tình trạng sức khỏe tổng thể và mong muốn của người bệnh. Sau can thiệp, bệnh nhân vẫn cần duy trì chế độ ăn uống, sinh hoạt hợp lý để phòng ngừa tái phát.
Tham khảo: Cách chữa trào ngược dạ dày ở người lớn bằng cao dạ cẩm