viêm dạ dày mạn tính: triệu chứng và cách điều trị
Viêm dạ dày mạn tính: Tổng quan về bệnh lý
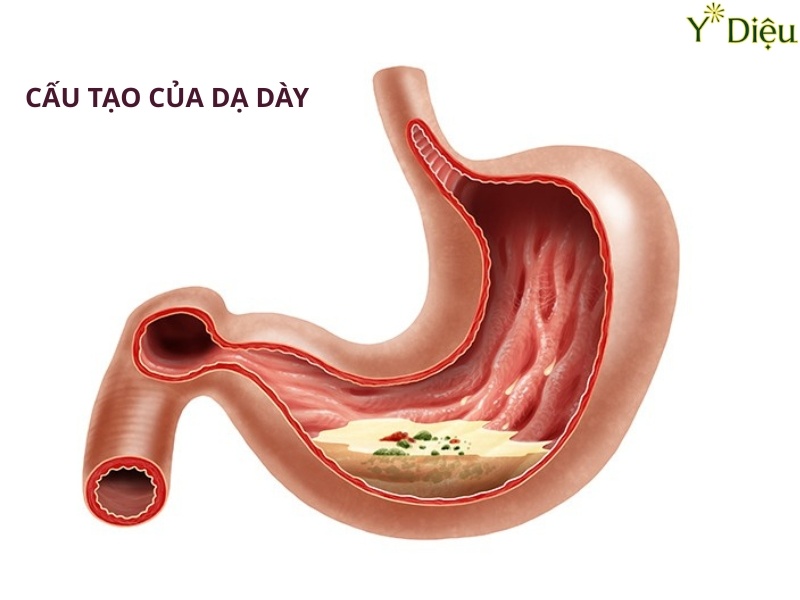
Viêm dạ dày mạn tính là tình trạng tổn thương viêm kéo dài của niêm mạc dạ dày, đặc trưng bởi sự thâm nhiễm tế bào viêm, thoái hóa và biến đổi cấu trúc mô học của lớp niêm mạc. Quá trình này diễn ra âm thầm, kéo dài hàng tháng đến nhiều năm, thường không có triệu chứng rầm rộ như viêm dạ dày cấp tính, nhưng lại tiềm ẩn nguy cơ tiến triển thành các biến chứng nghiêm trọng như loét dạ dày, xuất huyết tiêu hóa, thiếu máu do thiếu vitamin B12, và đặc biệt là ung thư dạ dày.

Viêm dạ dày mạn tính diễn ra âm thầm, kéo dài.
Cơ chế bệnh sinh của viêm dạ dày mạn tính liên quan đến sự mất cân bằng giữa các yếu tố bảo vệ và các yếu tố tấn công lên niêm mạc dạ dày. Các yếu tố tấn công bao gồm acid dịch vị, pepsin, vi khuẩn Helicobacter pylori (Hp), các chất độc hại từ thuốc hoặc thực phẩm, trong khi các yếu tố bảo vệ là chất nhầy, bicarbonat, lưu lượng máu niêm mạc và các yếu tố miễn dịch tại chỗ. Khi các yếu tố tấn công vượt trội, niêm mạc dạ dày bị tổn thương kéo dài, dẫn đến viêm mạn tính.
Phân loại viêm dạ dày mạn tính
Viêm dạ dày mạn tính được phân loại dựa trên nguyên nhân, vị trí tổn thương và đặc điểm mô học. Hai nhóm chính bao gồm:
- Viêm dạ dày mạn tính do nhiễm khuẩn (chủ yếu là H. pylori): Đây là nguyên nhân phổ biến nhất, chiếm tới 80-90% các trường hợp. Vi khuẩn H. pylori xâm nhập và cư trú ở lớp nhầy bảo vệ niêm mạc, tiết ra các enzyme và độc tố gây tổn thương tế bào biểu mô, kích thích phản ứng viêm kéo dài.
- Viêm dạ dày mạn tính tự miễn: Thường gặp ở người lớn tuổi, đặc trưng bởi sự xuất hiện của các tự kháng thể chống lại tế bào thành dạ dày và yếu tố nội tại, dẫn đến teo niêm mạc, giảm tiết acid và giảm hấp thu vitamin B12, gây thiếu máu ác tính.
- Viêm dạ dày mạn tính do hóa chất hoặc thuốc: Sử dụng kéo dài các thuốc chống viêm không steroid (NSAIDs), corticosteroid, rượu, hút thuốc lá hoặc tiếp xúc với các hóa chất độc hại có thể làm tổn thương trực tiếp niêm mạc dạ dày, gây viêm mạn tính.
- Viêm dạ dày mạn tính không đặc hiệu: Bao gồm các trường hợp không xác định được nguyên nhân rõ ràng, có thể liên quan đến yếu tố di truyền, stress kéo dài hoặc các rối loạn chuyển hóa.
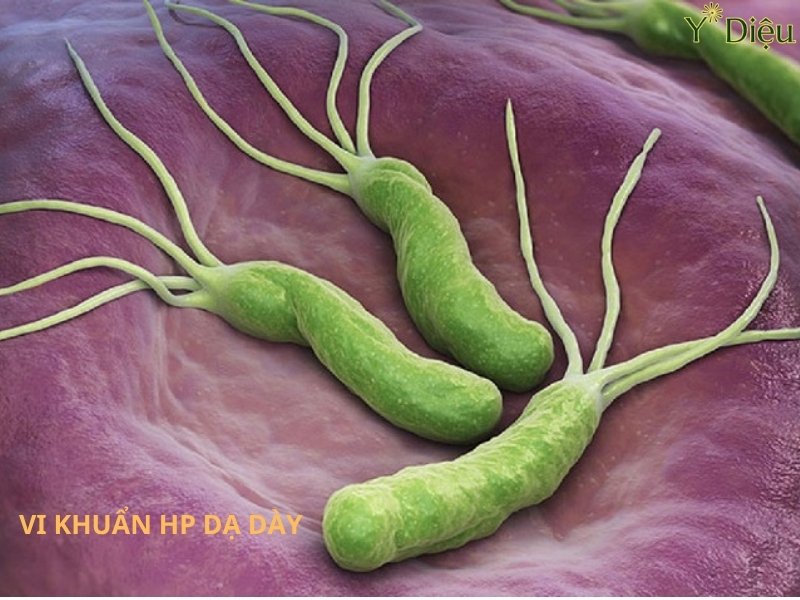
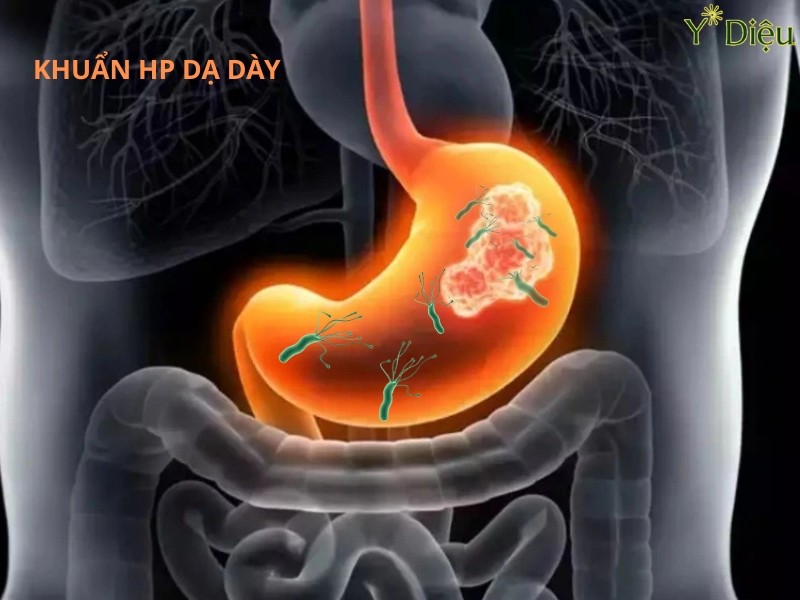
Vi khuẩn Hp là thủ phạm chính gây ra Viêm dạ dày mạn tính.
Đặc điểm mô học và tiến triển bệnh
Về mặt mô học, viêm dạ dày mạn tính được đặc trưng bởi sự thâm nhiễm tế bào lympho, tương bào, đôi khi có bạch cầu đa nhân trung tính ở lớp niêm mạc. Quá trình viêm kéo dài có thể dẫn đến:
- Teo niêm mạc dạ dày: Mất dần các tuyến tiết acid và enzyme tiêu hóa, làm giảm chức năng tiêu hóa của dạ dày.
- Chuyển sản ruột: Niêm mạc dạ dày bị thay thế một phần bởi các tế bào biểu mô dạng ruột, làm tăng nguy cơ ung thư hóa.
- Loạn sản: Xuất hiện các tế bào bất thường, là giai đoạn tiền ung thư.
Quá trình tiến triển từ viêm mạn tính đến ung thư dạ dày thường kéo dài nhiều năm, phụ thuộc vào mức độ tổn thương, yếu tố nguy cơ và sự can thiệp điều trị.
Yếu tố nguy cơ của viêm dạ dày mạn tính
- Nhiễm H. pylori: Là yếu tố nguy cơ hàng đầu, đặc biệt ở các quốc gia đang phát triển với tỷ lệ nhiễm cao.
- Sử dụng thuốc kéo dài: Đặc biệt là NSAIDs, aspirin, corticosteroid.
- Lạm dụng rượu, hút thuốc lá: Làm tăng nguy cơ tổn thương niêm mạc dạ dày.
- Bệnh tự miễn: Như viêm tuyến giáp Hashimoto, đái tháo đường type 1, tăng nguy cơ viêm dạ dày tự miễn.
- Yếu tố di truyền: Gia đình có người mắc ung thư dạ dày hoặc các bệnh lý dạ dày mạn tính.
- Chế độ ăn uống không hợp lý: Ăn nhiều thực phẩm muối chua, hun khói, nitrat, ít rau xanh và trái cây.
- Căng thẳng kéo dài: Stress tâm lý có thể làm tăng tiết acid và giảm khả năng bảo vệ của niêm mạc dạ dày.
Nguyên nhân gây viêm dạ dày mạn tính
Nhiễm vi khuẩn Helicobacter pylori
Helicobacter pylori (H. pylori) là nguyên nhân phổ biến nhất gây viêm dạ dày mạn tính trên toàn cầu, đặc biệt ở các quốc gia đang phát triển. Vi khuẩn này có hình xoắn, di chuyển linh hoạt nhờ các lông roi, giúp chúng xâm nhập sâu vào lớp nhầy bảo vệ niêm mạc dạ dày. Đặc điểm nổi bật của H. pylori là khả năng tiết enzyme urease, phân giải ure thành amoniac và carbon dioxide, từ đó trung hòa môi trường acid xung quanh, tạo điều kiện thuận lợi cho vi khuẩn tồn tại và phát triển.
Sự hiện diện kéo dài của H. pylori trên niêm mạc dạ dày kích thích phản ứng viêm mạn tính thông qua việc hoạt hóa các tế bào miễn dịch, giải phóng cytokine và các chất trung gian hóa học gây viêm. Quá trình này làm tổn thương lớp tế bào biểu mô, phá vỡ hàng rào bảo vệ niêm mạc, dẫn đến các biến đổi mô học như teo niêm mạc, dị sản ruột và tăng sinh tế bào. Nếu không được điều trị, viêm dạ dày mạn tính do H. pylori có thể tiến triển thành loét dạ dày-tá tràng, thậm chí ung thư dạ dày (đặc biệt là ung thư biểu mô tuyến).
Đường lây truyền chủ yếu của H. pylori là qua đường miệng-miệng hoặc phân-miệng, liên quan mật thiết đến điều kiện vệ sinh môi trường, nguồn nước, thực phẩm và thói quen sinh hoạt. Tỷ lệ nhiễm H. pylori ở trẻ em cao hơn người lớn, và có xu hướng tăng dần theo tuổi. Ngoài ra, các yếu tố như mật độ dân cư đông đúc, dùng chung vật dụng cá nhân, hoặc tiếp xúc gần với người nhiễm cũng làm tăng nguy cơ lây nhiễm.
- Biến đổi mô học do H. pylori: Viêm mạn tính, teo niêm mạc, dị sản ruột, tăng sinh tế bào.
- Biến chứng lâu dài: Loét dạ dày-tá tràng, ung thư dạ dày, u lympho niêm mạc (MALT lymphoma).
- Yếu tố nguy cơ lây nhiễm: Vệ sinh kém, nguồn nước ô nhiễm, thói quen ăn uống chung.
Yếu tố tự miễn và các nguyên nhân khác
Viêm dạ dày mạn tính tự miễn là một thể bệnh đặc biệt, chiếm tỷ lệ nhỏ hơn nhưng có ý nghĩa lâm sàng quan trọng. Bệnh xảy ra khi hệ miễn dịch sản xuất kháng thể chống lại các tế bào thành của dạ dày và yếu tố nội tại (intrinsic factor). Hậu quả là giảm tiết acid hydrochloric (achlorhydria), giảm hấp thu vitamin B12 do thiếu yếu tố nội tại, dẫn đến thiếu máu hồng cầu to (thiếu máu Biermer). Viêm dạ dày tự miễn thường tiến triển âm thầm, liên quan đến các bệnh tự miễn khác như viêm tuyến giáp Hashimoto, bệnh Addison, đái tháo đường type 1, hoặc bệnh bạch biến.
Cơ chế bệnh sinh của viêm dạ dày tự miễn chủ yếu là do rối loạn điều hòa miễn dịch, làm mất dung nạp với kháng nguyên của tế bào thành. Sự phá hủy tế bào thành kéo theo giảm sản xuất acid và yếu tố nội tại, gây rối loạn tiêu hóa và thiếu hụt vitamin B12 kéo dài. Ngoài ra, tình trạng tăng gastrin máu mạn tính do giảm acid có thể dẫn đến tăng sản tế bào G và nguy cơ hình thành u carcinoid dạ dày.
- Biểu hiện lâm sàng: Thiếu máu, rối loạn tiêu hóa, viêm lưỡi, tổn thương thần kinh ngoại vi.
- Liên quan bệnh tự miễn: Viêm tuyến giáp, đái tháo đường type 1, bệnh Addison.
- Biến chứng: Tăng nguy cơ ung thư biểu mô tuyến dạ dày, u carcinoid.
Có nhiều nguyên nhân gây ra viêm dạ dày mạn tính.
Thuốc chống viêm không steroid (NSAIDs) và corticosteroid là nguyên nhân phổ biến thứ hai gây viêm dạ dày mạn tính, đặc biệt ở người cao tuổi hoặc bệnh nhân có bệnh lý mạn tính cần sử dụng thuốc kéo dài. NSAIDs ức chế enzyme cyclooxygenase (COX), làm giảm tổng hợp prostaglandin bảo vệ niêm mạc dạ dày, từ đó làm tăng nguy cơ tổn thương, viêm và loét. Corticosteroid cũng góp phần làm suy yếu hàng rào bảo vệ niêm mạc, tăng nguy cơ xuất huyết tiêu hóa khi phối hợp với NSAIDs.
- Nguy cơ cao ở: Người già, bệnh nhân dùng nhiều loại thuốc, tiền sử loét dạ dày.
- Biểu hiện: Đau thượng vị, khó tiêu, xuất huyết tiêu hóa, thiếu máu mạn tính.
- Phòng ngừa: Sử dụng liều thấp nhất có hiệu quả, phối hợp thuốc bảo vệ niêm mạc (PPI, misoprostol).
Rượu bia và thuốc lá là các yếu tố nguy cơ quan trọng, tác động trực tiếp lên niêm mạc dạ dày. Rượu làm tăng tiết acid, phá vỡ lớp nhầy bảo vệ, đồng thời gây tổn thương tế bào biểu mô qua các chất chuyển hóa độc hại như acetaldehyde. Thuốc lá làm giảm lưu lượng máu nuôi niêm mạc, ức chế tổng hợp prostaglandin, tăng nguy cơ viêm, loét và chậm lành vết thương. Sự phối hợp giữa rượu và thuốc lá làm tăng đáng kể nguy cơ tiến triển thành viêm dạ dày mạn tính, loét và ung thư dạ dày.
- Rượu: Tăng tiết acid, phá vỡ hàng rào bảo vệ, độc tế bào.
- Thuốc lá: Giảm tưới máu, ức chế prostaglandin, tăng nguy cơ loét và ung thư.
- Kết hợp: Tác động hiệp đồng, làm nặng thêm tổn thương niêm mạc.
Yếu tố di truyền cũng đóng vai trò nhất định trong cơ chế bệnh sinh viêm dạ dày mạn tính. Một số biến thể gen liên quan đến đáp ứng miễn dịch, tổng hợp cytokine, hoặc khả năng sửa chữa DNA có thể làm tăng nguy cơ mắc bệnh, đặc biệt ở những người có tiền sử gia đình bị ung thư dạ dày hoặc các bệnh tự miễn.
Stress kéo dài (stress tâm lý hoặc stress thực thể như chấn thương, phẫu thuật lớn, bỏng nặng) có thể làm rối loạn vận động dạ dày, tăng tiết acid, giảm lưu lượng máu niêm mạc, từ đó thúc đẩy quá trình viêm và tổn thương mạn tính.
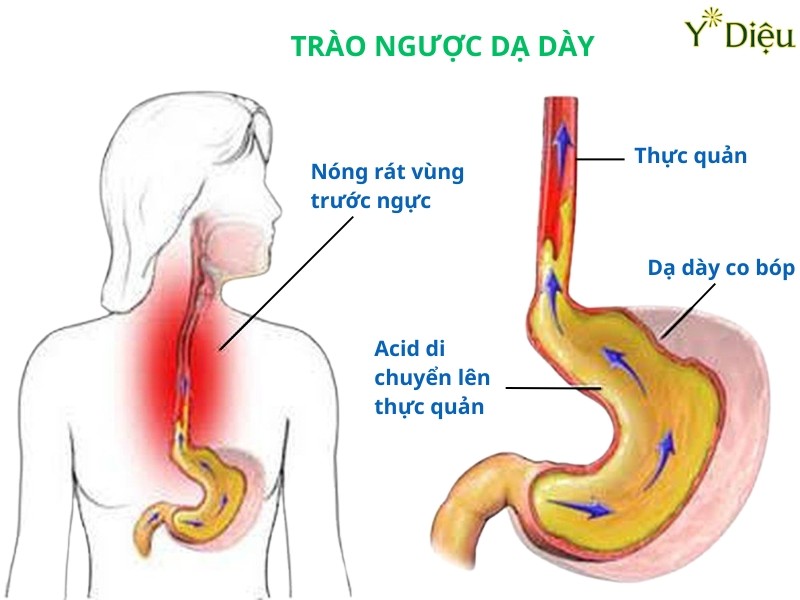
Trào ngược mật (bile reflux) là tình trạng dịch mật từ tá tràng trào ngược lên dạ dày, gây tổn thương hóa học lên niêm mạc, phá vỡ lớp nhầy bảo vệ và kích thích phản ứng viêm kéo dài. Trào ngược mật thường gặp ở bệnh nhân sau phẫu thuật dạ dày, hoặc rối loạn vận động cơ thắt môn vị.
Nhiễm virus như cytomegalovirus (CMV), herpes simplex virus (HSV) có thể gây viêm dạ dày mạn tính, đặc biệt ở bệnh nhân suy giảm miễn dịch (HIV/AIDS, sau ghép tạng). Virus xâm nhập và nhân lên trong tế bào biểu mô, gây hoại tử, viêm và loét niêm mạc.
Tiếp xúc với hóa chất độc hại (chì, thủy ngân, các dung môi hữu cơ) hoặc ăn phải thực phẩm chứa chất bảo quản, phụ gia hóa học cũng có thể gây tổn thương trực tiếp lên niêm mạc dạ dày, thúc đẩy quá trình viêm mạn tính.
- Yếu tố di truyền: Biến thể gen liên quan miễn dịch, tiền sử gia đình ung thư dạ dày.
- Stress kéo dài: Rối loạn vận động, tăng tiết acid, giảm tưới máu niêm mạc.
- Trào ngược mật: Tổn thương hóa học, viêm mạn tính sau phẫu thuật dạ dày.
- Nhiễm virus: CMV, HSV, đặc biệt ở người suy giảm miễn dịch.
- Hóa chất độc hại: Chì, thủy ngân, dung môi hữu cơ, phụ gia thực phẩm.
- Nhiễm H. pylori: Nguyên nhân phổ biến nhất
- Viêm dạ dày tự miễn: Tổn thương tế bào thành, giảm acid
- Thuốc NSAIDs, corticosteroid: Gây tổn thương trực tiếp niêm mạc
- Rượu bia, thuốc lá: Làm tăng nguy cơ viêm và loét
- Yếu tố di truyền, stress, hóa chất: Tác động gián tiếp hoặc trực tiếp
Tham khảo thêm : Cách điều trị viêm dạ dày mạn tính bằng đông y
Triệu chứng của viêm dạ dày mạn tính
Biểu hiện lâm sàng thường gặp
Viêm dạ dày mạn tính là tình trạng viêm kéo dài của niêm mạc dạ dày, thường tiến triển âm thầm với các triệu chứng không đặc hiệu, dễ bị bỏ qua hoặc nhầm lẫn với các rối loạn tiêu hóa chức năng khác. Đặc trưng của bệnh là các đợt đau âm ỉ vùng thượng vị, mức độ đau thường không dữ dội nhưng kéo dài, tăng lên sau ăn hoặc khi đói. Người bệnh có thể cảm thấy đầy bụng, khó tiêu, đặc biệt sau khi ăn các thức ăn nhiều dầu mỡ, cay nóng hoặc uống rượu bia. Cảm giác buồn nôn, đôi khi nôn nhẹ, thường xuất hiện vào buổi sáng hoặc sau bữa ăn lớn.
Ngoài ra, chán ăn là biểu hiện khá phổ biến, dẫn đến sụt cân không rõ nguyên nhân, ảnh hưởng đến chất lượng cuộc sống và sức khỏe tổng thể. Một số trường hợp ghi nhận triệu chứng ợ hơi, ợ chua, nóng rát vùng thượng vị, cảm giác này thường rõ rệt hơn khi người bệnh nằm hoặc cúi gập người. Đặc biệt, ở những bệnh nhân có viêm dạ dày mạn tính tự miễn, quá trình phá hủy tế bào thành dạ dày làm giảm sản xuất yếu tố nội tại, dẫn đến rối loạn hấp thu vitamin B12. Hệ quả là các biểu hiện thiếu máu như mệt mỏi, hoa mắt, chóng mặt, tê bì tay chân, lưỡi đỏ bóng xuất hiện, đôi khi kèm theo rối loạn thần kinh ngoại biên.
Một số bệnh nhân có thể không có triệu chứng rõ ràng, chỉ phát hiện tình cờ qua nội soi tiêu hóa hoặc xét nghiệm máu định kỳ. Tuy nhiên, khi bệnh tiến triển, các triệu chứng sẽ trở nên rõ rệt hơn, ảnh hưởng đến sinh hoạt hàng ngày và làm tăng nguy cơ biến chứng.
- Đau âm ỉ vùng thượng vị: Đau thường kéo dài, không dữ dội, tăng lên sau ăn hoặc khi đói, có thể lan ra sau lưng hoặc lên ngực.
- Đầy bụng, khó tiêu, buồn nôn: Cảm giác chướng bụng, ăn nhanh no, buồn nôn nhẹ, đôi khi nôn sau bữa ăn lớn hoặc khi dùng thực phẩm kích thích.
- Chán ăn, sụt cân: Mất cảm giác ngon miệng, ăn ít, giảm cân từ từ mà không rõ nguyên nhân.
- Ợ hơi, ợ chua, nóng rát thượng vị: Thường xuất hiện sau ăn hoặc khi nằm, cảm giác nóng rát lan lên ngực.
- Thiếu máu, mệt mỏi: Đặc biệt ở viêm dạ dày mạn tính tự miễn, biểu hiện bằng da xanh xao, hoa mắt, chóng mặt, tê bì chi, lưỡi đỏ bóng.
Biến chứng và dấu hiệu cảnh báo
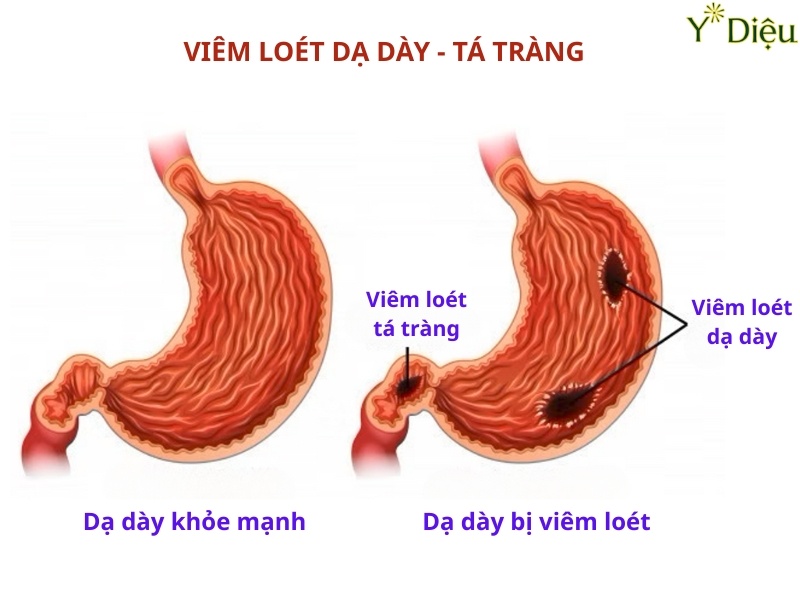
Viêm dạ dày mạn tính nếu không được phát hiện và điều trị kịp thời có thể dẫn đến nhiều biến chứng nguy hiểm, ảnh hưởng nghiêm trọng đến sức khỏe. Một trong những biến chứng thường gặp là loét dạ dày-tá tràng, do lớp niêm mạc bị tổn thương kéo dài, tạo điều kiện cho acid dịch vị ăn mòn sâu hơn vào thành dạ dày. Loét có thể gây đau dữ dội, xuất huyết tiêu hóa hoặc thủng dạ dày.
Xuất huyết tiêu hóa là biến chứng nghiêm trọng, biểu hiện bằng nôn ra máu tươi hoặc máu bầm, đi ngoài phân đen như bã cà phê. Đây là tình trạng cấp cứu, cần được xử trí ngay để tránh nguy cơ sốc mất máu, đe dọa tính mạng. Ngoài ra, viêm mạn tính kéo dài có thể gây hẹp môn vị do xơ hóa, khiến thức ăn không xuống được ruột non, dẫn đến nôn ói kéo dài, mất nước, rối loạn điện giải.
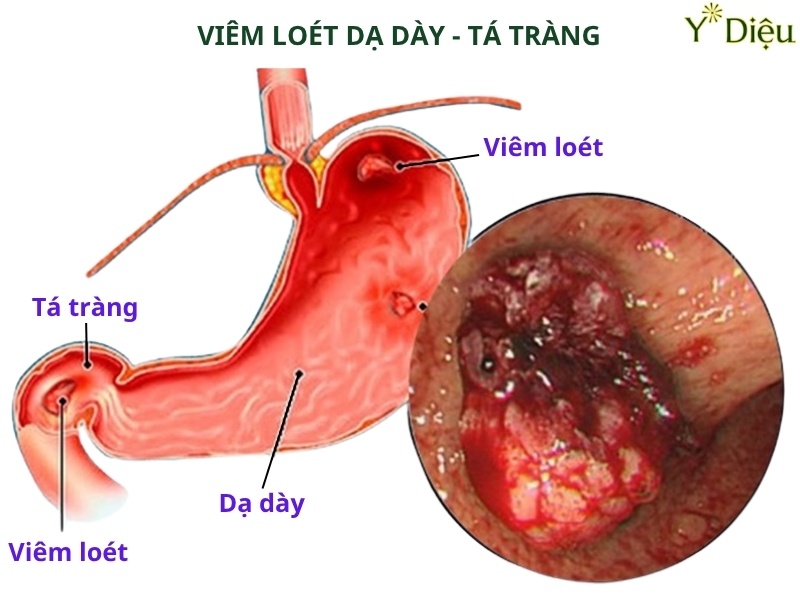
Khi biến chứng nặng có thể gây ra viêm loét hoặc xuất huyết dạ dày
Đặc biệt, viêm dạ dày mạn tính, nhất là thể teo niêm mạc hoặc có nhiễm Helicobacter pylori kéo dài, làm tăng nguy cơ ung thư hóa niêm mạc dạ dày. Quá trình chuyển sản ruột, loạn sản tế bào là những biến đổi tiền ung thư, thường không có triệu chứng đặc hiệu cho đến khi bệnh tiến triển nặng.
Một số dấu hiệu cảnh báo cần đặc biệt lưu ý, khi xuất hiện phải đến ngay cơ sở y tế chuyên khoa tiêu hóa để được thăm khám và can thiệp kịp thời:
- Nôn ra máu: Máu có thể đỏ tươi hoặc màu nâu sẫm, lẫn với thức ăn.
- Đi ngoài phân đen: Phân có màu đen như nhựa đường, mùi hôi, là dấu hiệu của xuất huyết tiêu hóa trên.
- Đau bụng dữ dội, liên tục: Đau không giảm khi dùng thuốc, có thể kèm theo sốt, vã mồ hôi, tụt huyết áp.
- Sụt cân nhanh, không rõ nguyên nhân: Giảm cân nhiều trong thời gian ngắn, kèm theo mệt mỏi, chán ăn.
- Thiếu máu nặng: Da xanh xao, hoa mắt, chóng mặt, khó thở, đánh trống ngực.
- Khó nuốt: Cảm giác vướng, nghẹn khi nuốt, có thể là dấu hiệu của tổn thương ác tính vùng tâm vị hoặc thực quản.
| Triệu chứng | Đặc điểm lâm sàng | Ý nghĩa lâm sàng |
|---|---|---|
| Đau thượng vị | Âm ỉ, kéo dài, tăng sau ăn hoặc khi đói | Biểu hiện tổn thương niêm mạc dạ dày |
| Đầy bụng, khó tiêu | Chướng bụng, ăn nhanh no, buồn nôn nhẹ | Rối loạn vận động và tiết dịch dạ dày |
| Chán ăn, sụt cân | Ăn ít, giảm cân từ từ | Ảnh hưởng hấp thu và chuyển hóa |
| Thiếu máu | Mệt mỏi, hoa mắt, tê bì chi, lưỡi đỏ bóng | Thiếu vitamin B12 do viêm dạ dày tự miễn |
| Xuất huyết tiêu hóa | Nôn ra máu, đi ngoài phân đen | Biến chứng nguy hiểm, cần cấp cứu |
Việc nhận biết sớm các triệu chứng và dấu hiệu cảnh báo của viêm dạ dày mạn tính có ý nghĩa quan trọng trong việc phòng ngừa biến chứng và bảo vệ sức khỏe hệ tiêu hóa. Khi có bất kỳ biểu hiện bất thường nào liên quan đến tiêu hóa kéo dài, nên chủ động thăm khám chuyên khoa để được chẩn đoán chính xác và điều trị phù hợp.
Chẩn đoán viêm dạ dày mạn tính
Cận lâm sàng và nội soi tiêu hóa
Viêm dạ dày mạn tính là một bệnh lý phức tạp, tiến triển âm thầm với các biểu hiện lâm sàng không đặc hiệu như đau thượng vị, đầy bụng, khó tiêu, buồn nôn kéo dài. Do đó, chẩn đoán xác định chủ yếu dựa vào các phương pháp cận lâm sàng và nội soi tiêu hóa hiện đại, giúp đánh giá chính xác mức độ tổn thương, nguyên nhân và nguy cơ biến chứng của bệnh.
- Nội soi dạ dày (Gastroscopy): Đây là tiêu chuẩn vàng trong chẩn đoán viêm dạ dày mạn tính. Nội soi cho phép quan sát trực tiếp niêm mạc dạ dày, phát hiện các dấu hiệu đặc trưng như:
- Niêm mạc sung huyết, phù nề, xung huyết rải rác hoặc lan tỏa.
- Vùng niêm mạc bị teo mỏng, mất nếp gấp, màu nhợt nhạt (gợi ý viêm teo mạn tính).
- Ổ loét, xơ hóa, các vùng dị sản ruột hoặc biến đổi cấu trúc niêm mạc.
- Xuất hiện các hạt lympho, polyp hoặc tổn thương tiền ung thư.
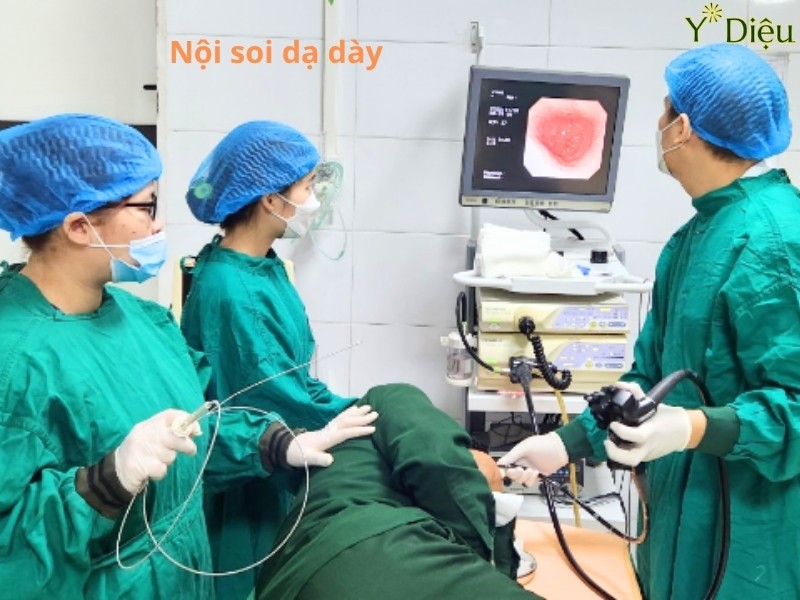
Nội soi để biết được tình trạng viêm dạ dày mạn tính
- Sinh thiết niêm mạc dạ dày: Trong quá trình nội soi, bác sĩ sẽ lấy nhiều mảnh sinh thiết ở các vị trí khác nhau (hang vị, thân vị, góc bờ cong nhỏ) để:
- Đánh giá mô học: xác định mức độ viêm, sự hiện diện của tế bào viêm mạn tính (lympho bào, tương bào), mức độ teo tuyến, dị sản ruột, loạn sản hoặc các dấu hiệu ác tính sớm.
- Phát hiện Helicobacter pylori (H. pylori): nhuộm đặc biệt hoặc PCR giúp xác định sự hiện diện của vi khuẩn này, yếu tố nguy cơ hàng đầu gây viêm dạ dày mạn tính và ung thư dạ dày.
- Đánh giá nguy cơ ung thư hóa: các tổn thương dị sản ruột, loạn sản mức độ cao là yếu tố cảnh báo nguy cơ tiến triển thành ung thư dạ dày.
- Các xét nghiệm hỗ trợ khác:
- Xét nghiệm máu:
- Tìm kháng thể kháng H. pylori (IgG, IgA): hỗ trợ phát hiện nhiễm H. pylori, đặc biệt khi không thể thực hiện nội soi.
- Định lượng vitamin B12: giảm trong viêm dạ dày teo mạn tính do giảm hấp thu.
- Công thức máu: phát hiện thiếu máu nhược sắc, thiếu máu hồng cầu to (gợi ý thiếu vitamin B12 hoặc xuất huyết mạn tính).
- Test hơi thở ure (Urea breath test): Phát hiện H. pylori dựa trên khả năng phân giải ure thành CO2 của vi khuẩn. Đây là phương pháp không xâm lấn, độ nhạy và độ đặc hiệu cao, phù hợp để chẩn đoán và theo dõi hiệu quả điều trị diệt H. pylori.
- Xét nghiệm phân tìm kháng nguyên H. pylori: Đơn giản, không xâm lấn, hữu ích trong trường hợp trẻ em hoặc người không thể nội soi.
- Xét nghiệm máu:
- Chẩn đoán hình ảnh: Siêu âm ổ bụng, chụp cắt lớp vi tính (CT scan) ít có giá trị trong chẩn đoán viêm dạ dày mạn tính, chủ yếu dùng để loại trừ các nguyên nhân khác hoặc phát hiện biến chứng (u, hạch, thủng, xuất huyết...).
Chẩn đoán viêm dạ dày mạn tính là sự phối hợp giữa lâm sàng, nội soi, mô bệnh học và các xét nghiệm hỗ trợ, trong đó nội soi và sinh thiết đóng vai trò quyết định trong xác định loại hình tổn thương, mức độ tiến triển và nguy cơ biến chứng.
Phân loại viêm dạ dày mạn tính
Viêm dạ dày mạn tính được phân loại dựa trên nguyên nhân, vị trí tổn thương và đặc điểm mô học. Hệ thống phân loại Sydney (Sydney System) là tiêu chuẩn quốc tế được sử dụng rộng rãi, giúp chuẩn hóa chẩn đoán, tiên lượng và điều trị.
- Phân loại theo nguyên nhân:
- Viêm do H. pylori: Chiếm tỷ lệ cao nhất, liên quan chặt chẽ đến viêm teo, dị sản ruột và nguy cơ ung thư dạ dày. H. pylori gây tổn thương niêm mạc thông qua các độc tố, kích thích phản ứng viêm kéo dài.
- Viêm dạ dày mạn tính tự miễn (Autoimmune gastritis): Thường gặp ở người lớn tuổi, liên quan đến sự phá hủy tế bào thành dạ dày, giảm tiết acid và yếu tố nội tại, dẫn đến thiếu vitamin B12 và thiếu máu ác tính.
- Viêm do hóa chất hoặc thuốc: Sử dụng kéo dài NSAIDs, corticosteroids, rượu, mật trào ngược gây tổn thương niêm mạc, viêm mạn tính.
- Viêm dạ dày mạn tính do các nguyên nhân khác: Nhiễm virus, nấm, ký sinh trùng, bức xạ, dị ứng thực phẩm, bệnh hệ thống (sarcoidosis, Crohn...).
- Phân loại theo vị trí tổn thương:
- Viêm hang vị: Thường gặp nhất, liên quan chặt chẽ đến H. pylori, tăng nguy cơ loét tá tràng.
- Viêm thân vị: Thường gặp trong viêm dạ dày tự miễn, nguy cơ cao teo tuyến, giảm tiết acid, thiếu vitamin B12.
- Viêm lan tỏa: Tổn thương cả hang vị và thân vị, nguy cơ cao tiến triển thành dị sản ruột, loạn sản và ung thư dạ dày.
- Phân loại mô học theo hệ thống Sydney:
- Viêm dạ dày mạn tính nông (Superficial chronic gastritis): Viêm chủ yếu ở lớp niêm mạc bề mặt, ít hoặc không có teo tuyến, thường gặp ở giai đoạn sớm hoặc do H. pylori.
- Viêm dạ dày mạn tính teo (Atrophic gastritis): Teo tuyến niêm mạc, giảm số lượng tế bào tuyến, nguy cơ cao dị sản ruột và ung thư dạ dày. Có thể do H. pylori hoặc tự miễn.
- Viêm dạ dày mạn tính hoạt động (Active chronic gastritis): Có sự xâm nhập của bạch cầu đa nhân trung tính, phản ánh tình trạng viêm cấp tính trên nền mạn tính, thường gặp khi nhiễm H. pylori hoạt động.
- Viêm dạ dày mạn tính dị sản (Metaplastic gastritis): Xuất hiện các tế bào dị sản ruột trong niêm mạc dạ dày, là dấu hiệu cảnh báo nguy cơ tiến triển thành ung thư dạ dày.
| Thể viêm dạ dày mạn tính | Đặc điểm mô học | Ý nghĩa lâm sàng |
|---|---|---|
| Viêm nông | Viêm lớp niêm mạc bề mặt, không teo tuyến | Thường là giai đoạn sớm, đáp ứng tốt điều trị |
| Viêm teo | Teo tuyến, giảm tế bào tuyến, có thể dị sản ruột | Nguy cơ cao tiến triển thành ung thư dạ dày |
| Viêm hoạt động | Xâm nhập bạch cầu đa nhân, viêm cấp trên nền mạn | Liên quan nhiễm H. pylori hoạt động, cần điều trị triệt để |
| Viêm dị sản | Xuất hiện tế bào dị sản ruột trong niêm mạc | Dấu hiệu cảnh báo nguy cơ ung thư hóa |
Phân loại chính xác giúp bác sĩ lựa chọn phác đồ điều trị phù hợp, theo dõi sát nguy cơ biến chứng và xây dựng chiến lược phòng ngừa ung thư dạ dày hiệu quả. Việc áp dụng hệ thống Sydney còn giúp chuẩn hóa báo cáo mô bệnh học, thuận lợi cho nghiên cứu và so sánh quốc tế.
Phương pháp điều trị viêm dạ dày mạn tính
Điều trị nguyên nhân và triệu chứng
Viêm dạ dày mạn tính là tình trạng tổn thương kéo dài của niêm mạc dạ dày, thường liên quan đến các yếu tố như nhiễm vi khuẩn Helicobacter pylori (H. pylori), sử dụng thuốc chống viêm không steroid (NSAIDs), rối loạn miễn dịch hoặc các yếu tố môi trường. Nguyên tắc điều trị tập trung vào việc loại bỏ nguyên nhân, kiểm soát triệu chứng và phòng ngừa biến chứng lâu dài như loét, xuất huyết hoặc ung thư dạ dày.
- Diệt H. pylori bằng phác đồ kháng sinh: Đối với trường hợp xác định nhiễm H. pylori, phác đồ diệt khuẩn phối hợp thường bao gồm 3-4 loại thuốc: hai loại kháng sinh (thường là clarithromycin, amoxicillin hoặc metronidazole), một thuốc ức chế bơm proton (PPI: omeprazole, esomeprazole, lansoprazole) và có thể bổ sung bismuth. Thời gian điều trị kéo dài 10-14 ngày. Việc tuân thủ đúng liều lượng, thời gian và không tự ý ngừng thuốc là yếu tố quyết định thành công. Sau điều trị, cần kiểm tra lại bằng test hơi thở ure hoặc xét nghiệm phân để xác nhận đã diệt trừ hoàn toàn vi khuẩn.
- Ngưng hoặc thay thế thuốc gây hại dạ dày: Nếu nguyên nhân là do sử dụng NSAIDs, cần ngưng thuốc hoặc thay thế bằng các thuốc ít độc tính hơn đối với dạ dày (ví dụ: paracetamol). Trong trường hợp không thể ngưng NSAIDs, nên phối hợp với thuốc bảo vệ niêm mạc dạ dày để giảm nguy cơ tổn thương.
- Thuốc ức chế acid, bảo vệ niêm mạc: Các thuốc ức chế tiết acid như PPI (omeprazole, pantoprazole, rabeprazole) hoặc H2-blocker (ranitidine, famotidine) giúp giảm tiết acid, tạo điều kiện cho niêm mạc dạ dày hồi phục. Ngoài ra, các thuốc bao phủ niêm mạc như sucralfate, bismuth hoặc misoprostol có tác dụng bảo vệ và thúc đẩy quá trình lành vết loét. Đối với bệnh nhân có nguy cơ cao (người lớn tuổi, tiền sử loét, dùng nhiều thuốc), việc phối hợp các nhóm thuốc này là cần thiết.
Đối với viêm dạ dày tự miễn, ngoài điều trị triệu chứng, cần chú ý đến nguy cơ thiếu vitamin B12 do giảm hấp thu ở dạ dày. Bệnh nhân cần được bổ sung vitamin B12 định kỳ (dạng tiêm hoặc uống) để phòng ngừa thiếu máu hồng cầu to và các biến chứng thần kinh.
Điều chỉnh lối sống và chế độ ăn uống
Điều chỉnh lối sống và chế độ ăn uống là yếu tố hỗ trợ không thể thiếu trong kiểm soát viêm dạ dày mạn tính. Những thay đổi này giúp giảm gánh nặng lên niêm mạc dạ dày, hạn chế tái phát và tăng hiệu quả điều trị thuốc.
- Chế độ ăn uống hợp lý, tránh chất kích thích: Người bệnh nên hạn chế tối đa rượu bia, thuốc lá, cà phê, nước ngọt có gas, thực phẩm cay nóng, nhiều dầu mỡ, đồ chiên rán, thực phẩm chế biến sẵn. Ưu tiên các món hấp, luộc, nấu mềm, dễ tiêu hóa. Nên ăn chậm, nhai kỹ, chia nhỏ bữa ăn (4-6 bữa/ngày), tránh ăn quá no hoặc để bụng quá đói. Bổ sung rau xanh, trái cây ít acid, thực phẩm giàu chất xơ và vitamin giúp tăng cường sức đề kháng niêm mạc dạ dày.

Nên ăn uống đầy đủ dinh dưỡng, những thực phẩm có lợi cho dạ dày
- Kiểm soát stress, tăng cường vận động: Stress kéo dài làm tăng tiết acid dạ dày, giảm khả năng bảo vệ của niêm mạc. Người bệnh nên áp dụng các biện pháp giảm stress như thiền, yoga, nghe nhạc, đọc sách, duy trì giấc ngủ đủ 7-8 giờ mỗi ngày. Tập thể dục nhẹ nhàng (đi bộ, bơi lội, đạp xe) giúp tăng tuần hoàn máu, cải thiện chức năng tiêu hóa và nâng cao sức khỏe tổng thể.
- Bổ sung vitamin B12 nếu thiếu hụt: Đối với viêm dạ dày tự miễn hoặc các trường hợp có nguy cơ thiếu hụt vitamin B12, cần xét nghiệm định kỳ và bổ sung vitamin B12 theo chỉ định của bác sĩ. Việc này giúp phòng ngừa thiếu máu, rối loạn thần kinh và các biến chứng lâu dài.
Ngoài ra, người bệnh cần chủ động theo dõi các dấu hiệu bất thường như đau bụng dữ dội, nôn ra máu, đi ngoài phân đen, sụt cân nhanh... để kịp thời tái khám và xử trí biến chứng. Việc tái khám định kỳ, kiểm tra lại sau điều trị (đặc biệt với nhiễm H. pylori) là rất quan trọng nhằm đánh giá hiệu quả và điều chỉnh phác đồ nếu cần thiết.
Một số lưu ý chuyên sâu trong điều trị viêm dạ dày mạn tính:
- Phối hợp đa chuyên khoa: Trong các trường hợp phức tạp (bệnh nhân có nhiều bệnh nền, dùng nhiều thuốc), cần phối hợp giữa bác sĩ tiêu hóa, dinh dưỡng, nội tiết để tối ưu hóa điều trị và phòng ngừa tương tác thuốc.
- Kiểm soát các yếu tố nguy cơ khác: Kiểm soát tốt các bệnh lý đi kèm như tiểu đường, tăng huyết áp, rối loạn lipid máu cũng góp phần giảm nguy cơ biến chứng dạ dày.
- Giáo dục sức khỏe: Tư vấn cho người bệnh về tầm quan trọng của tuân thủ điều trị, nhận biết dấu hiệu cảnh báo và chủ động phòng ngừa tái phát.
Tham khảo thêm : Bí Quyết Giảm Đau Dạ Dày Hiệu Quả, An Toàn Ngay Tại Nhà