Viêm Phế Quản: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
Định nghĩa và phân loại viêm phế quản
Viêm phế quản là tình trạng viêm nhiễm lớp niêm mạc của các ống phế quản – những cấu trúc dạng ống dẫn khí chính từ khí quản vào sâu trong phổi, nơi khí oxy được trao đổi với máu. Khi lớp niêm mạc này bị tổn thương, các phản ứng viêm sẽ làm tăng tiết dịch nhầy, gây phù nề thành phế quản, làm hẹp lòng ống dẫn khí và dẫn đến các triệu chứng điển hình như ho, khò khè, khó thở và tiết đờm. Viêm phế quản là một trong những bệnh lý hô hấp phổ biến nhất, có thể gặp ở mọi lứa tuổi, nhưng tỷ lệ mắc cao hơn ở trẻ nhỏ, người cao tuổi, người hút thuốc lá, người có bệnh nền mạn tính hoặc hệ miễn dịch suy yếu.
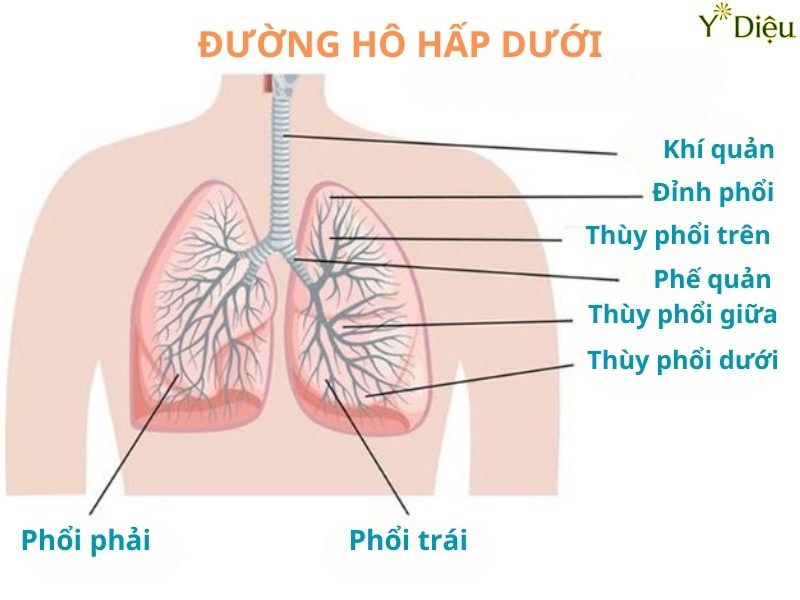
Đường hô hấp dưới và vị trí của phế quản
Về mặt chuyên môn, viêm phế quản được phân loại thành hai thể chính: Cấp tính và mạn tính. Mỗi thể bệnh có đặc điểm lâm sàng, nguyên nhân, cơ chế bệnh sinh và hướng điều trị khác nhau.
Viêm phế quản cấp tính
Là tình trạng viêm niêm mạc phế quản xuất hiện đột ngột, thường kéo dài dưới 3 tuần, hiếm khi vượt quá 4-6 tuần. Đặc trưng bởi các triệu chứng ho khan hoặc ho có đờm, đau rát họng, sốt nhẹ, mệt mỏi, đôi khi kèm khó thở nhẹ.
Nguyên nhân chủ yếu của là do nhiễm virus (chiếm khoảng 85-95% trường hợp), phổ biến nhất là các loại virus gây cảm lạnh thông thường như rhinovirus, coronavirus, virus cúm (influenza), virus hợp bào hô hấp (RSV), adenovirus,... Trong một số trường hợp, viêm phế quản cấp có thể do vi khuẩn (ví dụ: Mycoplasma pneumoniae, Chlamydia pneumoniae, Bordetella pertussis), đặc biệt ở những đối tượng có nguy cơ cao hoặc khi bệnh kéo dài, nặng lên.
Các yếu tố nguy cơ thúc đẩy viêm phế quản cấp tính gồm:
- Tiếp xúc với không khí lạnh, ô nhiễm, bụi mịn, hóa chất độc hại
- Hút thuốc lá chủ động hoặc thụ động
- Suy giảm miễn dịch (trẻ nhỏ, người già, bệnh nhân ung thư, HIV...)
- Bệnh nền hô hấp mạn tính như hen phế quản, giãn phế quản
- Tiền sử dị ứng hoặc viêm mũi xoang kéo dài
Đa số trường hợp viêm phế quản cấp tính có thể tự khỏi mà không để lại di chứng, tuy nhiên ở một số người bệnh có thể tiến triển thành viêm phổi hoặc các biến chứng nặng nếu không được chăm sóc đúng cách.
Viêm phế quản mạn tính
Là một thể bệnh kéo dài, đặc trưng bởi tình trạng ho khạc đờm kéo dài ít nhất 3 tháng trong một năm và lặp lại liên tục trong ít nhất 2 năm liên tiếp, không do các nguyên nhân khác như lao phổi, giãn phế quản, ung thư phổi. Đây là một thành phần quan trọng của bệnh phổi tắc nghẽn mạn tính (COPD).
Cơ chế bệnh sinh của viêm phế quản mạn tính liên quan đến sự kích thích kéo dài của các yếu tố độc hại lên niêm mạc phế quản, dẫn đến:
- Tăng sản và phì đại tuyến tiết nhầy, làm tăng tiết đờm
- Phá hủy và biến đổi cấu trúc lông chuyển, giảm khả năng làm sạch đường thở
- Thâm nhiễm tế bào viêm mạn tính (chủ yếu là đại thực bào, lympho bào, bạch cầu đa nhân trung tính)
- Hẹp lòng phế quản do phù nề, xơ hóa thành phế quản
Nguyên nhân hàng đầu của viêm phế quản mạn tính là hút thuốc lá (chiếm trên 80% trường hợp). Ngoài ra, các yếu tố nguy cơ khác bao gồm:
- Tiếp xúc lâu dài với bụi nghề nghiệp (bụi than, bụi gỗ, bụi bông, hóa chất...)
- Ô nhiễm không khí trong nhà và ngoài trời
- Nhiễm trùng hô hấp tái diễn nhiều lần từ nhỏ
- Yếu tố di truyền (thiếu hụt alpha-1 antitrypsin)
Viêm phế quản mạn tính thường tiến triển âm thầm, các đợt cấp có thể xuất hiện khi có nhiễm trùng hoặc tiếp xúc với các yếu tố kích thích mạnh. Nếu không kiểm soát tốt, bệnh có thể dẫn đến suy hô hấp, tăng áp động mạch phổi, suy tim phải và làm giảm đáng kể chất lượng cuộc sống.
So sánh viêm phế quản cấp tính và mạn tính
| Tiêu chí | Cấp tính | Mạn tính |
|---|---|---|
| Khởi phát | Đột ngột | Âm thầm, kéo dài |
| Thời gian | Vài ngày đến vài tuần | Ít nhất 3 tháng/năm, liên tục ≥2 năm |
| Nguyên nhân chính | Virus, vi khuẩn | Hút thuốc lá, bụi nghề nghiệp, ô nhiễm |
| Triệu chứng | Ho, đau họng, sốt nhẹ, mệt mỏi | Ho khạc đờm kéo dài, khó thở tăng dần |
| Biến chứng | Viêm phổi, bội nhiễm | Suy hô hấp, tăng áp phổi, suy tim phải |
| Khả năng hồi phục | Thường tự khỏi | Không hồi phục hoàn toàn, tiến triển mạn tính |
Phân loại viêm phế quản theo nguyên nhân và đặc điểm lâm sàng
Ngoài hai thể chính, viêm phế quản còn có thể được phân loại dựa trên nguyên nhân gây bệnh hoặc đặc điểm lâm sàng:
- Do dị ứng: Thường gặp ở người có cơ địa dị ứng, hen phế quản, tiếp xúc với dị nguyên (bụi nhà, phấn hoa, lông động vật...)
- Do bội nhiễm: Xảy ra khi có sự phối hợp giữa nhiễm virus và bội nhiễm vi khuẩn, thường nặng hơn, kéo dài hơn
- Viêm phế quản tăng tiết nhầy: Đặc trưng bởi lượng đờm tiết ra nhiều, dai dẳng, thường gặp ở người hút thuốc lá lâu năm
- Do co thắt: Có biểu hiện co thắt phế quản, gây khò khè, khó thở, thường gặp ở trẻ nhỏ hoặc người có tiền sử hen
Việc phân loại chính xác viêm phế quản có ý nghĩa quan trọng trong việc lựa chọn phương pháp điều trị, tiên lượng và phòng ngừa các biến chứng nguy hiểm.
Cơ chế bệnh sinh và yếu tố nguy cơ
Viêm phế quản là tình trạng viêm nhiễm của niêm mạc phế quản, có thể xuất hiện dưới dạng cấp tính hoặc mạn tính. Cơ chế bệnh sinh của viêm phế quản liên quan chặt chẽ đến phản ứng viêm phức tạp của hệ miễn dịch khi phế quản tiếp xúc với các tác nhân gây bệnh hoặc các yếu tố kích thích từ môi trường.
Khi hệ miễn dịch kém dễ gây ra tinh trạng viêm phế quản
1. Cơ chế bệnh sinh
Khi các tác nhân như virus, vi khuẩn, bụi bẩn, hóa chất độc hại, hoặc khói thuốc xâm nhập vào đường hô hấp, chúng kích hoạt hàng loạt phản ứng miễn dịch tại chỗ. Quá trình này bao gồm:
- Hoạt hóa tế bào miễn dịch: Các đại thực bào, bạch cầu trung tính, lympho T được huy động đến vị trí tổn thương, nhận diện và tiêu diệt tác nhân gây bệnh.
- Giải phóng các chất trung gian hóa học: Histamin, prostaglandin, leukotriene, cytokine (như IL-1, IL-6, TNF-α) được phóng thích, gây giãn mạch, tăng tính thấm thành mạch, dẫn đến phù nề niêm mạc phế quản.
- Tăng tiết chất nhầy: Các tế bào tiết nhầy (goblet cells) tăng hoạt động, sản xuất nhiều dịch nhầy hơn nhằm bẫy và loại bỏ tác nhân lạ. Tuy nhiên, khi lượng dịch nhầy quá nhiều sẽ gây tắc nghẽn lòng phế quản.
- Co thắt cơ trơn phế quản: Dưới tác động của các chất trung gian, cơ trơn phế quản co lại, làm hẹp đường dẫn khí, gây ra các triệu chứng như ho, khò khè, khó thở.
- Biến đổi cấu trúc niêm mạc: Nếu viêm kéo dài, các tế bào biểu mô phế quản có thể bị tổn thương, bong tróc, thậm chí xơ hóa, làm giảm khả năng bảo vệ và phục hồi của niêm mạc.
Quá trình viêm này không chỉ gây ra các triệu chứng lâm sàng mà còn làm tăng nguy cơ bội nhiễm, đặc biệt ở những người có hệ miễn dịch suy yếu hoặc mắc các bệnh nền mạn tính.
2. Vai trò của các tác nhân gây bệnh
- Virus: Là nguyên nhân phổ biến nhất gây viêm phế quản cấp, đặc biệt là các chủng virus cúm, virus hợp bào hô hấp (RSV), rhinovirus, coronavirus. Virus xâm nhập và phá hủy tế bào biểu mô phế quản, tạo điều kiện cho vi khuẩn bội nhiễm.
- Vi khuẩn: Thường gặp ở viêm phế quản mạn hoặc các trường hợp bội nhiễm sau nhiễm virus. Các vi khuẩn thường gặp gồm Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis.
- Chất kích thích hóa học và bụi bẩn: Tiếp xúc lâu dài với các chất này (bụi gỗ, bụi than, khí SO2, NO2, formaldehyde, amoniac...) gây tổn thương trực tiếp niêm mạc phế quản, kích hoạt phản ứng viêm mạn tính.
- Khói thuốc lá: Chứa hàng nghìn hóa chất độc hại, trong đó có nhiều chất gây viêm, phá hủy lông chuyển, làm giảm khả năng làm sạch của đường hô hấp.
3. Các yếu tố nguy cơ chính
- Hút thuốc lá: Là yếu tố nguy cơ hàng đầu của viêm phế quản mạn tính. Khói thuốc làm tổn thương lớp lông chuyển, tăng tiết nhầy, giảm khả năng loại bỏ dị vật và vi sinh vật. Người hút thuốc lá chủ động và thụ động đều có nguy cơ cao mắc bệnh.
- Ô nhiễm không khí: Tiếp xúc lâu dài với bụi mịn PM2.5, khí thải công nghiệp, khí độc (SO2, NO2, CO), hóa chất bay hơi trong môi trường sống và làm việc làm tăng nguy cơ, đặc biệt ở đô thị lớn.
- Nhiễm trùng hô hấp trên: Các bệnh cảm lạnh, cúm, viêm họng, viêm xoang làm suy yếu hàng rào bảo vệ của đường hô hấp, tạo điều kiện cho tác nhân gây bệnh lan xuống phế quản.
- Hệ miễn dịch yếu: Người già, trẻ nhỏ, phụ nữ mang thai, bệnh nhân mắc các bệnh mạn tính (đái tháo đường, suy thận, HIV/AIDS, ung thư) có hệ miễn dịch suy giảm, dễ mắc và diễn tiến nặng.
- Tiền sử dị ứng hoặc hen phế quản: Những người có cơ địa dị ứng, hen phế quản thường có phản ứng viêm quá mức khi tiếp xúc với dị nguyên, làm tăng nguy cơ viêm phế quản.
- Yếu tố di truyền: Một số nghiên cứu cho thấy các biến thể gen liên quan đến đáp ứng miễn dịch, cấu trúc niêm mạc phế quản có thể làm tăng nguy cơ mắc mạn tính.
- Môi trường sống và làm việc: Làm việc trong môi trường nhiều bụi, hóa chất (công nhân mỏ, xây dựng, nông nghiệp, nhà máy hóa chất) hoặc sống trong không gian chật hẹp, kém thông thoáng cũng là yếu tố nguy cơ quan trọng.
- Tiếp xúc với dị nguyên: Lông thú, phấn hoa, nấm mốc, mạt bụi nhà có thể kích thích phản ứng viêm ở người nhạy cảm.
4. Tác động của các yếu tố nguy cơ đến tiến triển bệnh
- Hút thuốc lá và ô nhiễm không khí không chỉ làm tăng nguy cơ mắc bệnh mà còn thúc đẩy quá trình chuyển từ viêm phế quản cấp sang mạn tính, gây tổn thương cấu trúc phế quản không hồi phục.
- Nhiễm trùng lặp đi lặp lại làm suy yếu hàng rào bảo vệ niêm mạc, tăng nguy cơ bội nhiễm và biến chứng như viêm phổi, giãn phế quản.
- Hệ miễn dịch yếu khiến bệnh dễ tái phát, kéo dài, khó đáp ứng điều trị và tăng nguy cơ biến chứng nặng.
- Cơ địa dị ứng, hen phế quản làm tăng phản ứng viêm, dẫn đến triệu chứng nặng hơn và nguy cơ chuyển sang hen phế quản mạn tính.
5. Sự khác biệt giữa viêm phế quản cấp và mạn tính
| Đặc điểm | Viêm phế quản cấp | Viêm phế quản mạn |
|---|---|---|
| Nguyên nhân chính | Virus, vi khuẩn, dị nguyên | Hút thuốc lá, ô nhiễm, nhiễm trùng lặp lại |
| Thời gian tiến triển | Dưới 3 tuần | Trên 3 tháng/năm, ít nhất 2 năm liên tiếp |
| Triệu chứng | Ho, khò khè, sốt nhẹ, đau rát họng | Ho kéo dài, nhiều đờm, khó thở tăng dần |
| Khả năng hồi phục | Thường tự khỏi | Khó hồi phục hoàn toàn, nguy cơ biến chứng |
Hiểu rõ cơ chế bệnh sinh và các yếu tố nguy cơ giúp phòng ngừa, phát hiện sớm và điều trị hiệu quả viêm phế quản, đặc biệt ở các nhóm đối tượng nguy cơ cao.
Triệu chứng lâm sàng và chẩn đoán
Triệu chứng điển hình
Viêm phế quản là tình trạng viêm nhiễm lớp niêm mạc của phế quản, có thể xuất hiện dưới hai dạng: cấp tính và mạn tính. Mỗi dạng bệnh có những đặc điểm lâm sàng riêng biệt, tuy nhiên, một số triệu chứng điển hình thường gặp ở cả hai dạng bao gồm:
- Ho kéo dài: Đây là triệu chứng nổi bật nhất, có thể xuất hiện đột ngột hoặc tiến triển từ từ. Ho thường bắt đầu khan, sau đó chuyển sang ho có đờm. Đờm có thể màu trắng, vàng hoặc xanh, phản ánh mức độ và tính chất của viêm nhiễm.
- Khạc đờm: Đờm thường đặc, dính, đôi khi có mùi hôi. Ở viêm phế quản cấp, đờm thường trong hoặc vàng nhạt, còn ở viêm phế quản mạn tính, đờm có thể xanh, vàng đậm, thậm chí lẫn máu nếu có tổn thương niêm mạc nặng.
- Đau rát họng: Cảm giác đau hoặc rát ở vùng họng, đặc biệt khi ho nhiều, có thể kèm theo khàn tiếng.
- Khó thở, tức ngực: Bệnh nhân có thể cảm thấy khó thở, nặng ngực, nhất là khi gắng sức hoặc về đêm. Ở những trường hợp nặng, khó thở xuất hiện cả khi nghỉ ngơi.
- Sốt nhẹ: Sốt thường không cao, dao động từ 37,5 – 38,5°C, kèm theo cảm giác ớn lạnh, đau nhức cơ thể.
- Mệt mỏi, đau đầu: Do tình trạng viêm nhiễm và ho kéo dài, bệnh nhân thường cảm thấy mệt mỏi, uể oải, giảm khả năng lao động và sinh hoạt hàng ngày.

Viêm phế quản có thể gây ra tình trạng ho kéo dài
Ở viêm phế quản mạn tính, các triệu chứng có tính chất dai dẳng, ho và khạc đờm xuất hiện hầu như hàng ngày, đặc biệt vào buổi sáng sau khi ngủ dậy. Thời gian kéo dài ít nhất 3 tháng mỗi năm và liên tục trong 2 năm trở lên. Đôi khi, bệnh nhân xuất hiện các cơn khó thở cấp, khò khè, đặc biệt khi tiếp xúc với các yếu tố kích thích như khói thuốc lá, bụi, hóa chất hoặc thay đổi thời tiết. Ngoài ra, ở những trường hợp tiến triển nặng, có thể xuất hiện dấu hiệu của suy hô hấp mạn tính như tím môi, đầu chi, phù ngoại vi.
Một số triệu chứng khác có thể gặp:
- Khò khè: Nghe rõ khi thở ra, đặc biệt ở bệnh nhân có tiền sử dị ứng hoặc hen phế quản phối hợp.
- Chán ăn, sút cân: Thường gặp ở viêm phế quản mạn tính kéo dài, ảnh hưởng đến chất lượng cuộc sống.
- Ngủ không ngon giấc: Do ho nhiều về đêm, làm gián đoạn giấc ngủ.
Phương pháp chẩn đoán
Chẩn đoán dựa trên sự kết hợp giữa khai thác triệu chứng lâm sàng, tiền sử bệnh, thăm khám thực thể và các xét nghiệm cận lâm sàng hỗ trợ. Việc phân biệt giữa cấp và mạn tính, cũng như loại trừ các bệnh lý hô hấp khác như viêm phổi, hen phế quản, COPD là rất quan trọng.
- Khai thác bệnh sử và triệu chứng lâm sàng: Bác sĩ sẽ hỏi chi tiết về thời gian xuất hiện, tính chất và diễn tiến của ho, khạc đờm, các yếu tố làm nặng hoặc giảm triệu chứng, tiền sử hút thuốc lá, tiếp xúc với hóa chất, bụi nghề nghiệp, tiền sử dị ứng hoặc các bệnh lý hô hấp mạn tính khác.
- Khám thực thể: Khi nghe phổi bằng ống nghe, bác sĩ có thể phát hiện các tiếng ran ẩm, ran rít, ran ngáy ở hai phế trường, đặc biệt là vùng đáy phổi. Đôi khi có thể nghe thấy tiếng thở khò khè, giảm thông khí ở các vùng phổi bị ảnh hưởng.
Các xét nghiệm hỗ trợ thường được chỉ định nhằm xác định chẩn đoán, đánh giá mức độ tổn thương và loại trừ các bệnh lý khác:
- X-quang phổi: Hình ảnh X-quang phổi ở viêm phế quản cấp thường không đặc hiệu, chủ yếu giúp loại trừ các bệnh lý khác như viêm phổi, lao phổi hoặc khối u phổi. Ở mạn tính, có thể thấy dày thành phế quản, tăng đậm phế mạch, hình ảnh phổi tăng sáng nếu có khí phế thũng phối hợp.
- Xét nghiệm đờm: Được thực hiện để tìm vi khuẩn, virus hoặc tế bào bất thường. Kỹ thuật nhuộm Gram, nuôi cấy đờm giúp xác định tác nhân gây bệnh, đặc biệt trong các trường hợp nghi ngờ bội nhiễm hoặc không đáp ứng với điều trị thông thường. Ngoài ra, xét nghiệm tế bào học đờm giúp loại trừ ung thư phổi ở những bệnh nhân có nguy cơ cao.
- Đo chức năng hô hấp (spirometry): Đánh giá mức độ tắc nghẽn đường thở, đặc biệt quan trọng trong viêm phế quản mạn tính. Chỉ số FEV1/FVC giảm cho thấy có tắc nghẽn luồng khí, giúp phân biệt với các bệnh lý khác như hen phế quản, COPD. Đo chức năng hô hấp còn giúp theo dõi tiến triển và đáp ứng điều trị.
- Công thức máu: Giúp phát hiện dấu hiệu nhiễm trùng (tăng bạch cầu, tăng CRP), hoặc dấu hiệu dị ứng (tăng bạch cầu ái toan). Ở viêm phế quản cấp do virus, số lượng bạch cầu thường không tăng cao, trong khi nhiễm khuẩn sẽ có tăng bạch cầu đa nhân trung tính.
Ngoài các xét nghiệm trên, trong một số trường hợp đặc biệt, bác sĩ có thể chỉ định thêm:
- Định lượng khí máu động mạch: Đánh giá mức độ suy hô hấp, đặc biệt ở bệnh nhân mạn tính nặng hoặc có dấu hiệu suy hô hấp cấp.
- Nội soi phế quản: Được chỉ định khi nghi ngờ có dị vật, khối u hoặc tổn thương bất thường trong lòng phế quản, hoặc khi cần lấy mẫu dịch phế quản để xét nghiệm chuyên sâu.
- Xét nghiệm vi sinh vật học: PCR, test nhanh virus cúm, RSV, adenovirus... giúp xác định tác nhân gây bệnh, đặc biệt trong các đợt dịch hoặc ở trẻ nhỏ.
Việc chẩn đoán phân biệt viêm phế quản với các bệnh lý khác như viêm phổi, hen phế quản, giãn phế quản, COPD, ung thư phổi là rất quan trọng để lựa chọn phương pháp điều trị phù hợp. Đặc biệt, ở người lớn tuổi, người có bệnh nền hoặc suy giảm miễn dịch, các triệu chứng có thể không điển hình, cần phối hợp nhiều phương pháp chẩn đoán để tránh bỏ sót hoặc chẩn đoán nhầm lẫn.
Tham khảo thêm: Cách tống đờm ra khỏi cổ nhanh chóng
Điều trị viêm phế quản
Nguyên tắc điều trị
Điều trị viêm phế quản cần dựa trên cơ chế bệnh sinh, phân biệt rõ giữa cấp tính và mạn tính để lựa chọn phác đồ phù hợp. Mục tiêu chính là kiểm soát triệu chứng, cải thiện chức năng hô hấp, ngăn ngừa biến chứng và giảm thiểu nguy cơ tái phát.
Cấp tính thường do virus (chiếm khoảng 90% trường hợp), nên điều trị chủ yếu là hỗ trợ, không lạm dụng kháng sinh. Các biện pháp bao gồm:
- Nghỉ ngơi và bù nước: Nghỉ ngơi giúp cơ thể phục hồi, uống nhiều nước (2–2,5 lít/ngày) giúp làm loãng đờm, hỗ trợ tống xuất dịch tiết.
- Thuốc giảm ho: Chỉ sử dụng khi ho khan, ho nhiều gây mất ngủ hoặc ảnh hưởng sinh hoạt. Các thuốc như dextromethorphan, codein cần dùng đúng chỉ định, tránh lạm dụng vì có thể ức chế phản xạ bảo vệ của đường thở.
- Thuốc hạ sốt, giảm đau: Paracetamol hoặc ibuprofen giúp kiểm soát sốt và đau họng, đau ngực.
- Kháng sinh: Chỉ dùng khi có bằng chứng nhiễm khuẩn (sốt cao kéo dài, đờm mủ, bạch cầu tăng, CRP/Procalcitonin tăng) hoặc bệnh nhân có nguy cơ biến chứng cao (người già, bệnh nền mạn tính, suy giảm miễn dịch). Lựa chọn kháng sinh dựa trên phổ tác dụng và khả năng đề kháng tại địa phương.
- Thuốc long đờm: Acetylcystein, bromhexin, ambroxol giúp làm loãng đờm, hỗ trợ tống xuất dịch tiết, đặc biệt khi đờm đặc quánh.
Viêm phế quản mạn tính (thường gặp ở người hút thuốc lá, tiếp xúc hóa chất, bụi nghề nghiệp) đòi hỏi điều trị lâu dài, đa mô thức và cá thể hóa theo mức độ nặng của bệnh. Các nhóm thuốc và biện pháp điều trị bao gồm:
- Thuốc giãn phế quản:
- Dạng hít: Beta-2 agonist (salbutamol, formoterol), anticholinergic (ipratropium, tiotropium) giúp làm giãn cơ trơn phế quản, giảm co thắt, cải thiện thông khí. Dạng hít ưu tiên vì tác dụng nhanh, ít tác dụng phụ toàn thân.
- Dạng uống: Theophyllin, tuy nhiên cần theo dõi nồng độ thuốc trong máu do nguy cơ ngộ độc.
- Corticosteroid:
- Dạng hít: Budesonide, fluticasone giúp giảm viêm niêm mạc phế quản, kiểm soát triệu chứng, giảm đợt cấp. Chỉ định khi bệnh nhân có triệu chứng kéo dài hoặc đáp ứng kém với giãn phế quản đơn thuần.
- Dạng uống: Chỉ dùng trong đợt cấp nặng, thời gian ngắn để hạn chế tác dụng phụ (loãng xương, tăng đường huyết, suy thượng thận...)
- Thuốc long đờm: Giúp làm loãng, giảm độ nhớt của đờm, hỗ trợ tống xuất dịch tiết, giảm nguy cơ bội nhiễm.
- Kháng sinh: Chỉ định khi có dấu hiệu bội nhiễm vi khuẩn (đợt cấp với đờm mủ, sốt, khó thở tăng, xét nghiệm viêm tăng). Lựa chọn kháng sinh phổ rộng, ưu tiên nhóm macrolid, cephalosporin thế hệ 2–3 hoặc quinolon hô hấp, dựa trên kháng sinh đồ nếu có.
- Phục hồi chức năng hô hấp:
- Tập thở cơ hoành, thở chúm môi giúp tăng thông khí phổi, giảm khó thở.
- Vận động thể lực phù hợp (đi bộ, đạp xe, bơi lội) giúp tăng sức bền, cải thiện chất lượng sống.
- Kỹ thuật dẫn lưu tư thế, vỗ rung lồng ngực hỗ trợ tống xuất đờm.
- Oxy liệu pháp: Chỉ định ở bệnh nhân suy hô hấp mạn, SpO2 dưới 88% khi nghỉ ngơi. Oxy liệu pháp dài hạn giúp giảm tỷ lệ tử vong, cải thiện chức năng tim phổi.
- Điều trị các bệnh phối hợp: Kiểm soát tốt các bệnh nền như tăng huyết áp, đái tháo đường, suy tim để giảm nguy cơ đợt cấp.
Biện pháp hỗ trợ và phòng ngừa
Phòng ngừa và hỗ trợ điều trị viêm phế quản đóng vai trò quan trọng trong kiểm soát bệnh, hạn chế tái phát và biến chứng. Các biện pháp chuyên sâu bao gồm:
- Duy trì môi trường sống sạch sẽ:
- Vệ sinh nhà cửa, loại bỏ bụi bẩn, nấm mốc, lông động vật.
- Tránh tiếp xúc với khói thuốc lá, khói bếp, hóa chất, khí thải công nghiệp.
- Sử dụng máy lọc không khí, máy tạo ẩm để duy trì độ ẩm lý tưởng (40–60%), giảm kích ứng đường thở.
- Bổ sung dinh dưỡng hợp lý:
- Ăn đủ chất, tăng cường rau xanh, trái cây giàu vitamin C, E, kẽm, selen để tăng sức đề kháng.
- Hạn chế thực phẩm chế biến sẵn, nhiều dầu mỡ, đường tinh luyện.
- Uống đủ nước giúp làm loãng đờm, hỗ trợ đào thải độc tố.

Bổ sung dinh dưỡng và nhiều vitamin để tăng sức đề kháng
- Tiêm phòng:
- Vắc xin cúm: Tiêm nhắc lại hàng năm, đặc biệt ở người già, trẻ nhỏ, phụ nữ mang thai, người mắc bệnh mạn tính.
- Vắc xin phế cầu: Giảm nguy cơ viêm phổi, đợt cấp viêm phế quản mạn, chỉ định cho người trên 65 tuổi hoặc có bệnh nền hô hấp.
- Cai thuốc lá:
- Ngừng hút thuốc lá là yếu tố then chốt giúp làm chậm tiến triển viêm phế quản mạn, giảm nguy cơ ung thư phổi, cải thiện chức năng hô hấp.
- Có thể sử dụng liệu pháp thay thế nicotine, tư vấn tâm lý, hỗ trợ nhóm cai thuốc để tăng hiệu quả.
- Kiểm soát các yếu tố nguy cơ nghề nghiệp:
- Đeo khẩu trang, sử dụng thiết bị bảo hộ khi làm việc trong môi trường bụi, hóa chất.
- Khám sức khỏe định kỳ để phát hiện sớm tổn thương phổi nghề nghiệp.
- Giáo dục sức khỏe:
- Hướng dẫn bệnh nhân nhận biết sớm dấu hiệu đợt cấp (ho tăng, khó thở, đờm đổi màu, sốt) để đi khám kịp thời.
- Khuyến khích duy trì lối sống lành mạnh, tập luyện thể dục đều đặn, kiểm soát cân nặng.
Việc phối hợp chặt chẽ giữa điều trị nội khoa, phục hồi chức năng, thay đổi lối sống và phòng ngừa chủ động là nền tảng giúp kiểm soát tốt, giảm thiểu gánh nặng bệnh tật và nâng cao chất lượng sống cho người bệnh.
Biến chứng và ảnh hưởng lâu dài
Không chỉ gây ra các triệu chứng khó chịu kéo dài mà còn tiềm ẩn nhiều biến chứng nghiêm trọng, ảnh hưởng sâu rộng đến sức khỏe tổng thể và chất lượng cuộc sống của người bệnh. Quá trình viêm kéo dài và tái phát nhiều lần làm tổn thương cấu trúc niêm mạc phế quản, dẫn đến hàng loạt hậu quả về mặt hô hấp cũng như ngoài hô hấp.
1. Biến chứng tại hệ hô hấp
- Viêm phổi: Viêm phế quản kéo dài làm suy giảm chức năng bảo vệ của niêm mạc đường thở, tạo điều kiện thuận lợi cho vi khuẩn, virus xâm nhập sâu vào phổi, gây viêm phổi. Viêm phổi trên nền viêm phế quản mạn tính thường nặng hơn, dễ dẫn đến suy hô hấp cấp, đặc biệt ở người già và trẻ nhỏ.
- Giãn phế quản: Tình trạng viêm mạn tính làm phá hủy cấu trúc đàn hồi của thành phế quản, dẫn đến giãn phế quản khu trú hoặc lan tỏa. Giãn phế quản khiến bệnh nhân ho khạc đờm kéo dài, dễ bội nhiễm, xuất huyết phế quản và giảm khả năng trao đổi khí.
- Suy hô hấp mạn tính: Sự xơ hóa, dày lên của thành phế quản và tăng tiết dịch nhầy làm cản trở lưu thông không khí, giảm thông khí phế nang, dẫn đến giảm oxy máu mạn tính. Bệnh nhân có thể xuất hiện tím tái, khó thở khi gắng sức, về lâu dài dẫn đến suy hô hấp không hồi phục.
- Đợt cấp tái phát: Viêm phế quản mạn tính thường xuyên xuất hiện các đợt cấp, mỗi đợt cấp là một lần tổn thương thêm cho niêm mạc phế quản, làm tăng nguy cơ xơ hóa, mất chức năng hô hấp và tăng tỷ lệ nhập viện, tử vong.
2. Ảnh hưởng đến hệ tim mạch và các cơ quan khác
- Tăng áp lực động mạch phổi: Giảm oxy máu kéo dài kích thích co mạch phổi, làm tăng áp lực động mạch phổi. Tình trạng này nếu kéo dài sẽ dẫn đến phì đại và suy thất phải (còn gọi là tâm phế mạn), gây phù ngoại vi, gan to, cổ trướng.
- Suy tim phải: Hậu quả của tăng áp lực động mạch phổi là thất phải phải làm việc nhiều hơn để bơm máu qua phổi, lâu ngày dẫn đến suy tim phải với các biểu hiện như phù chân, gan to, tĩnh mạch cổ nổi.
- Tăng nguy cơ mắc các bệnh lý tim mạch: Viêm phế quản mạn tính làm tăng nguy cơ xơ vữa động mạch, tăng huyết áp, nhồi máu cơ tim do tình trạng viêm mạn tính và giảm oxy máu kéo dài.
- Đái tháo đường và loãng xương: Việc sử dụng corticosteroid kéo dài để kiểm soát các đợt cấp của viêm phế quản mạn tính làm tăng nguy cơ rối loạn chuyển hóa glucose (gây đái tháo đường), giảm mật độ xương (gây loãng xương), đặc biệt ở người cao tuổi.
3. Ảnh hưởng đến chất lượng cuộc sống
- Giảm khả năng lao động và sinh hoạt: Các triệu chứng ho, khạc đờm, khó thở kéo dài khiến người bệnh mệt mỏi, giảm khả năng vận động, hạn chế tham gia các hoạt động xã hội, ảnh hưởng đến công việc và học tập.
- Rối loạn giấc ngủ: Ho và khó thở về đêm làm gián đoạn giấc ngủ, gây mất ngủ mạn tính, giảm chất lượng sống.
- Rối loạn tâm thần kinh: Tình trạng bệnh kéo dài, lo lắng về sức khỏe, phụ thuộc thuốc men có thể dẫn đến trầm cảm, lo âu, giảm hứng thú sống.
4. Biến chứng đặc biệt ở trẻ nhỏ và người già
- Tiến triển nhanh, nguy cơ tử vong cao: Ở trẻ nhỏ, hệ miễn dịch chưa hoàn thiện, còn ở người già, sức đề kháng suy giảm, nên viêm phế quản dễ chuyển sang viêm phổi, suy hô hấp cấp, có thể gây tử vong nếu không được can thiệp kịp thời.
- Rối loạn phát triển ở trẻ em: Viêm phế quản mạn tính kéo dài ở trẻ nhỏ có thể ảnh hưởng đến sự phát triển thể chất, gây suy dinh dưỡng, chậm lớn, giảm sức đề kháng với các bệnh nhiễm trùng khác.
5. Ảnh hưởng lâu dài đến cấu trúc và chức năng phổi
- Xơ hóa phế quản: Tổn thương lặp đi lặp lại làm tăng sinh mô sợi, xơ hóa thành phế quản, giảm tính đàn hồi, làm mất chức năng tự làm sạch của phổi, tăng nguy cơ bội nhiễm.
- Mất chức năng hô hấp không hồi phục: Quá trình xơ hóa và phá hủy cấu trúc phế quản-phế nang là nguyên nhân chính dẫn đến giảm chức năng hô hấp vĩnh viễn, không thể phục hồi hoàn toàn dù đã điều trị tích cực.
6. Các biến chứng khác
- Viêm xoang, viêm tai giữa: Đường thở trên và dưới thông nhau, nên viêm phế quản kéo dài có thể lan lên gây viêm xoang, viêm tai giữa, đặc biệt ở trẻ nhỏ.
- Nguy cơ ung thư phổi: Viêm mạn tính, đặc biệt ở người hút thuốc lá, làm tăng nguy cơ xuất hiện các tổn thương tiền ung thư và ung thư phổi.
Bảng: Một số biến chứng thường gặp của viêm phế quản mạn tính
| Biến chứng | Đặc điểm lâm sàng | Hậu quả |
|---|---|---|
| Viêm phổi | Sốt, ho khạc đờm mủ, khó thở tăng | Suy hô hấp cấp, tử vong nếu không điều trị kịp thời |
| Giãn phế quản | Ho kéo dài, khạc đờm nhiều, có thể ho ra máu | Nhiễm trùng tái phát, giảm chức năng phổi |
| Suy hô hấp mạn | Khó thở khi gắng sức, tím môi, phù chân | Giảm oxy máu, tăng nguy cơ tử vong |
| Tăng áp lực động mạch phổi | Khó thở, phù ngoại vi, gan to | Suy tim phải, giảm tuổi thọ |
| Loãng xương | Đau xương, gãy xương tự nhiên | Giảm khả năng vận động, tăng nguy cơ tàn phế |
Lưu ý: Việc kiểm soát tốt viêm phế quản mạn tính, tuân thủ điều trị, thay đổi lối sống và phòng ngừa các yếu tố nguy cơ là yếu tố then chốt giúp giảm thiểu các biến chứng nguy hiểm và bảo vệ chức năng hô hấp lâu dài.
Những tiến bộ trong nghiên cứu và điều trị viêm phế quản
Viêm phế quản, đặc biệt là mạn tính, vẫn là một thách thức lớn đối với y học hiện đại do tỷ lệ mắc cao và nguy cơ tiến triển thành các bệnh phổi tắc nghẽn mạn tính (COPD). Trong thập kỷ qua, các tiến bộ vượt bậc trong nghiên cứu cơ chế bệnh sinh, phát triển thuốc mới, công nghệ chẩn đoán và cá thể hóa điều trị đã mở ra nhiều hướng tiếp cận hiệu quả hơn cho bệnh nhân.
1. Đột phá trong phát triển thuốc điều trị
Các nghiên cứu gần đây tập trung vào việc kiểm soát phản ứng viêm quá mức – yếu tố trung tâm trong bệnh sinh. Một số nhóm thuốc mới nổi bật gồm:
- Kháng viêm sinh học (Biologics): Các kháng thể đơn dòng như mepolizumab, benralizumab nhắm vào các cytokine chủ chốt (IL-5, IL-4, IL-13) giúp giảm viêm phế quản do tăng bạch cầu ái toan. Những thuốc này đặc biệt hữu ích ở nhóm bệnh nhân có viêm mạn tính kèm hen phế quản hoặc tăng bạch cầu ái toan.
- Thuốc ức chế phosphodiesterase-4 (PDE-4): Roflumilast là đại diện tiêu biểu, có tác dụng ức chế quá trình viêm thông qua giảm sản xuất các chất trung gian hóa học. Thuốc này giúp giảm tần suất đợt cấp ở bệnh nhân mạn tính nặng, đặc biệt khi phối hợp với các thuốc giãn phế quản.
- Liệu pháp miễn dịch: Nghiên cứu về vaccine phòng ngừa các tác nhân gây viêm phế quản (như Haemophilus influenzae, Streptococcus pneumoniae) và các liệu pháp điều hòa miễn dịch đang được đẩy mạnh, nhằm tăng cường khả năng tự bảo vệ của hệ miễn dịch đường hô hấp.
- Ứng dụng công nghệ nano trong bào chế thuốc: Công nghệ nano giúp cải thiện khả năng hấp thu, phân bố thuốc tại mô phổi, giảm liều dùng và hạn chế tác dụng phụ toàn thân. Các hệ dẫn thuốc nano-lipid, nano-polymer đang được thử nghiệm lâm sàng với nhiều triển vọng.
2. Tiến bộ trong chẩn đoán hình ảnh và đánh giá tổn thương phổi
Chẩn đoán sớm và đánh giá chính xác mức độ tổn thương phổi là yếu tố then chốt giúp tối ưu hóa điều trị viêm phế quản. Các công nghệ hình ảnh hiện đại đã được ứng dụng rộng rãi:
- CT scan liều thấp: Cho phép phát hiện sớm các biến đổi cấu trúc phế quản, tổn thương mô kẽ, giãn phế quản hoặc các biến chứng như xẹp phổi, khí phế thũng. CT scan liều thấp giảm thiểu phơi nhiễm tia xạ, phù hợp cho việc theo dõi định kỳ ở bệnh nhân mạn tính.
- Siêu âm phổi: Là phương pháp không xâm lấn, dễ thực hiện tại giường, giúp phát hiện nhanh các dấu hiệu ứ dịch, xẹp phổi, viêm phổi kèm theo. Siêu âm phổi ngày càng được ứng dụng trong cấp cứu và hồi sức hô hấp.
- Chẩn đoán phân tử: Kỹ thuật PCR đa mồi, giải trình tự gen thế hệ mới (NGS) giúp xác định nhanh các tác nhân gây bệnh, phát hiện đột biến gen liên quan đến đáp ứng điều trị hoặc nguy cơ kháng thuốc.
3. Cá thể hóa điều trị dựa trên đặc điểm di truyền và sinh học phân tử
Xu hướng cá thể hóa điều trị (precision medicine) đang trở thành chiến lược chủ đạo trong quản lý bệnh, đặc biệt ở nhóm bệnh nhân mạn tính hoặc có đáp ứng kém với điều trị truyền thống. Một số hướng tiếp cận nổi bật:
- Xác định phenotype và endotype: Phân loại bệnh nhân dựa trên đặc điểm lâm sàng (phenotype) và cơ chế bệnh sinh phân tử (endotype) giúp lựa chọn phác đồ tối ưu. Ví dụ, nhóm viêm phế quản tăng bạch cầu ái toan đáp ứng tốt với kháng thể đơn dòng chống IL-5, trong khi nhóm tăng neutrophil có thể ưu tiên các thuốc ức chế PDE-4.
- Phân tích gen và marker sinh học: Các marker như periostin, YKL-40, FeNO (fractional exhaled nitric oxide) hỗ trợ đánh giá mức độ viêm, dự báo nguy cơ đợt cấp và đáp ứng với từng nhóm thuốc. Phân tích gen liên quan đến chuyển hóa thuốc (CYP450, ABCB1) giúp cá thể hóa liều dùng, giảm nguy cơ tác dụng phụ.
- Ứng dụng trí tuệ nhân tạo (AI) trong phân tích dữ liệu lớn: AI hỗ trợ tổng hợp dữ liệu lâm sàng, hình ảnh, di truyền để dự báo tiến triển bệnh và đề xuất phác đồ điều trị cá nhân hóa.
4. Các hướng nghiên cứu mới và tiềm năng trong tương lai
- Liệu pháp tế bào gốc: Nghiên cứu sử dụng tế bào gốc trung mô (MSC) nhằm tái tạo mô phổi tổn thương, điều hòa miễn dịch và giảm viêm đang cho kết quả khả quan trên mô hình động vật và thử nghiệm lâm sàng giai đoạn đầu.
- Microbiome phổi: Phân tích hệ vi sinh vật phổi giúp hiểu rõ hơn vai trò của microbiome trong bệnh sinh, mở ra hướng điều trị bằng probiotic hoặc điều chỉnh hệ vi sinh.
- Phát triển vaccine thế hệ mới: Vaccine ngừa các chủng virus, vi khuẩn gây viêm phế quản tái phát hoặc mạn tính đang được nghiên cứu với công nghệ mRNA, vector virus, peptide tổng hợp.
- Liệu pháp kết hợp đa mục tiêu: Sử dụng đồng thời nhiều nhóm thuốc (kháng viêm, giãn phế quản, điều hòa miễn dịch) dựa trên đặc điểm phân tử của từng bệnh nhân nhằm tối ưu hóa hiệu quả và hạn chế kháng thuốc.
5. Ứng dụng công nghệ số trong quản lý và theo dõi bệnh nhân viêm phế quản
- Thiết bị theo dõi chức năng hô hấp cá nhân: Các thiết bị đo lưu lượng đỉnh (peak flow meter), cảm biến đo SpO2, thiết bị đo CO2 thở ra giúp bệnh nhân tự theo dõi tình trạng hô hấp tại nhà, phát hiện sớm đợt cấp.
- Ứng dụng di động và nền tảng quản lý bệnh mạn tính: Ứng dụng điện thoại thông minh hỗ trợ nhắc nhở dùng thuốc, ghi nhận triệu chứng, kết nối với bác sĩ từ xa, giúp tăng tuân thủ điều trị và giảm nguy cơ nhập viện.
- Telemedicine: Khám bệnh từ xa, tư vấn trực tuyến và chia sẻ dữ liệu hình ảnh, xét nghiệm giúp quản lý hiệu quả bệnh nhân ở vùng sâu, vùng xa hoặc trong bối cảnh dịch bệnh.
Tham khảo thêm: Thảo dược đông y trị viêm phế quản
6. Một số thử nghiệm lâm sàng nổi bật gần đây
| Tên thuốc/Phương pháp | Cơ chế tác động | Kết quả sơ bộ |
|---|---|---|
| Mepolizumab | Kháng thể đơn dòng chống IL-5 | Giảm tần suất đợt cấp ở bệnh nhân tăng bạch cầu ái toan |
| Roflumilast | Ức chế PDE-4, giảm viêm | Giảm đợt cấp, cải thiện chức năng phổi khi phối hợp với thuốc giãn phế quản |
| Liệu pháp nano-lipid | Tăng hấp thu thuốc tại phổi, giảm tác dụng phụ | Đang thử nghiệm giai đoạn II, kết quả an toàn và dung nạp tốt |