Viêm Phế Quản Mạn Tính: Chuẩn Đoán, Phòng Ngừa Và Điều Trị
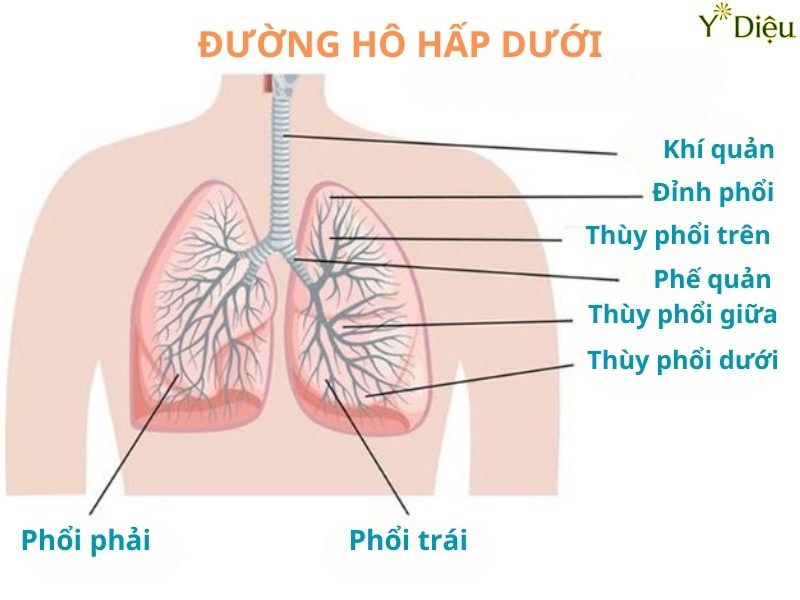
Viêm phế quản mạn tính: Định nghĩa và Đặc điểm lâm sàng
Viêm phế quản mạn tính là một bệnh lý hô hấp thuộc nhóm bệnh phổi tắc nghẽn mạn tính (COPD), đặc trưng bởi tình trạng viêm kéo dài của niêm mạc phế quản. Theo tiêu chuẩn chẩn đoán kinh điển, bệnh được xác định khi bệnh nhân có ho và khạc đờm kéo dài ít nhất 3 tháng mỗi năm và liên tục trong 2 năm liên tiếp, sau khi đã loại trừ các nguyên nhân khác gây ho mạn tính. Đây là một trong những nguyên nhân hàng đầu gây suy giảm chức năng hô hấp và ảnh hưởng nghiêm trọng đến chất lượng sống của người bệnh.
Viêm phế quản mạn tính thường kéo dài, ảnh hưởng tới cuộc sống của người bệnh
Viêm phế quản mạn tính thường gặp ở người lớn tuổi, đặc biệt là nam giới, những người có tiền sử hút thuốc lá lâu năm hoặc tiếp xúc kéo dài với các chất ô nhiễm không khí như bụi công nghiệp, khí thải, hóa chất độc hại. Ngoài ra, các yếu tố di truyền, nhiễm trùng hô hấp tái diễn trong thời thơ ấu, và điều kiện sống chật chội, ẩm thấp cũng góp phần làm tăng nguy cơ mắc bệnh.
Chẩn đoán viêm phế quản mạn tính
Chẩn đoán chủ yếu dựa vào lâm sàng, khai thác tiền sử ho, khạc đờm kéo dài, loại trừ các nguyên nhân khác. Một số xét nghiệm hỗ trợ bao gồm:
- Chức năng hô hấp: Đo hô hấp ký cho thấy giảm FEV1/FVC, mức độ tắc nghẽn không hồi phục hoàn toàn sau test giãn phế quản.
- Hình ảnh học: X-quang phổi có thể thấy dày thành phế quản, tăng đậm trường phổi, đôi khi có hình ảnh khí phế thũng.
- Xét nghiệm đờm: Đánh giá tế bào viêm, loại trừ lao phổi hoặc ung thư phổi.
- Khí máu động mạch: Đánh giá mức độ giảm oxy máu, tăng CO2 máu ở các trường hợp nặng.
Phân biệt với các bệnh lý khác
Viêm phế quản mạn tính cần được phân biệt với các bệnh lý hô hấp khác như hen phế quản, giãn phế quản, lao phổi, ung thư phổi, viêm phổi mạn tính. Đặc điểm phân biệt chủ yếu dựa vào tiền sử bệnh, đặc điểm ho, đờm, đáp ứng với thuốc giãn phế quản và các xét nghiệm hình ảnh, chức năng hô hấp.
Yếu tố nguy cơ và dự phòng
- Hút thuốc lá: Là yếu tố nguy cơ quan trọng nhất, chiếm trên 80% trường hợp mắc bệnh.
- Ô nhiễm môi trường: Tiếp xúc lâu dài với bụi, khí thải, hóa chất độc hại.
- Nhiễm trùng hô hấp tái diễn: Đặc biệt ở trẻ em và người già.
- Yếu tố di truyền: Một số trường hợp có liên quan đến thiếu hụt alpha-1 antitrypsin.
Để dự phòng viêm phế quản mạn tính, cần ngừng hút thuốc lá, hạn chế tiếp xúc với các yếu tố ô nhiễm, tiêm phòng cúm và phế cầu, điều trị triệt để các nhiễm trùng hô hấp cấp tính, cải thiện điều kiện sống và dinh dưỡng hợp lý.
Cơ chế bệnh sinh và các yếu tố nguy cơ
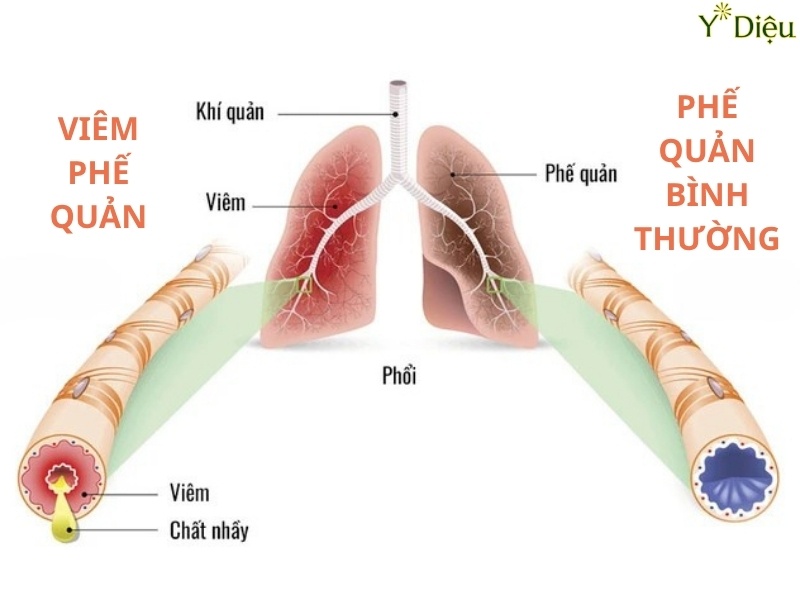
Viêm phế quản mạn tính là một bệnh lý hô hấp đặc trưng bởi tình trạng viêm mạn tính kéo dài tại niêm mạc phế quản, dẫn đến tăng tiết nhầy và hẹp lòng phế quản. Cơ chế bệnh sinh của viêm phế quản mạn tính vô cùng phức tạp, liên quan đến sự tương tác giữa các yếu tố môi trường, di truyền và đáp ứng miễn dịch của cơ thể.
1. Cơ chế bệnh sinh
Quá trình bệnh sinh bắt đầu khi niêm mạc phế quản tiếp xúc lâu dài với các tác nhân kích thích như khói thuốc lá, bụi bẩn, hóa chất công nghiệp hoặc khí độc. Những tác nhân này gây tổn thương trực tiếp đến lớp biểu mô phế quản, làm mất đi hàng rào bảo vệ tự nhiên của đường thở. Sự tổn thương này kích hoạt một loạt các phản ứng viêm phức tạp:
- Kích hoạt tế bào viêm: Đại thực bào, bạch cầu đa nhân trung tính và lympho bào được huy động đến vị trí tổn thương. Các tế bào này giải phóng hàng loạt cytokine tiền viêm như IL-1β, IL-6, TNF-α, cùng các chemokine thu hút thêm tế bào viêm đến vùng tổn thương.
- Phá hủy cấu trúc biểu mô: Các enzyme tiêu protein (protease) do bạch cầu đa nhân trung tính tiết ra, như elastase và metalloproteinase, phá hủy các thành phần của mô liên kết, làm tổn thương thêm lớp biểu mô và màng đáy.
- Tăng sản tuyến nhầy và phì đại tế bào tiết nhầy: Dưới tác động của các cytokine và yếu tố tăng trưởng, các tuyến nhầy dưới niêm mạc tăng sinh, các tế bào tiết nhầy (goblet cell) phì đại, dẫn đến tăng tiết chất nhầy. Chất nhầy trở nên đặc quánh, khó tống xuất, gây tắc nghẽn lòng phế quản.
- Hẹp lòng phế quản: Quá trình viêm mạn tính kích thích tăng sinh mô xơ quanh phế quản, làm dày thành phế quản và giảm tính đàn hồi, dẫn đến hẹp lòng phế quản, hạn chế lưu thông khí.
- Rối loạn chức năng lông chuyển: Tổn thương biểu mô làm giảm số lượng và chức năng của lông chuyển, khiến khả năng làm sạch chất nhầy và dị vật của phế quản bị suy giảm, tạo điều kiện cho vi khuẩn phát triển và nhiễm trùng tái phát.
Quá trình viêm mạn tính này không chỉ giới hạn ở phế quản lớn mà còn lan rộng đến các phế quản nhỏ, góp phần vào sự tiến triển của bệnh phổi tắc nghẽn mạn tính (COPD). Ngoài ra, các yếu tố di truyền và miễn dịch cũng đóng vai trò quan trọng trong việc điều hòa đáp ứng viêm và mức độ tổn thương mô.
2. Các yếu tố nguy cơ
Viêm phế quản mạn tính là kết quả của sự phối hợp giữa các yếu tố môi trường, lối sống và yếu tố nội tại của cơ thể. Một số yếu tố nguy cơ chính bao gồm:
- Hút thuốc lá: Đây là yếu tố nguy cơ hàng đầu, chiếm trên 80% trường hợp mắc viêm phế quản mạn tính. Khói thuốc lá chứa hơn 4.000 hóa chất độc hại, trong đó có nhiều chất gây viêm và phá hủy mô phổi. Hút thuốc lá không chỉ gây tổn thương trực tiếp đến niêm mạc phế quản mà còn làm giảm khả năng tự làm sạch của đường thở, tăng nguy cơ nhiễm trùng và thúc đẩy quá trình viêm mạn tính.
- Tiếp xúc với khói, bụi, hóa chất: Những người làm việc trong môi trường công nghiệp, khai thác mỏ, xây dựng hoặc tiếp xúc thường xuyên với các hóa chất độc hại như amoniac, sulfur dioxide, bụi silic, bụi than... có nguy cơ cao mắc bệnh. Các hạt bụi mịn và hóa chất này khi hít vào phổi sẽ gây kích ứng, tổn thương niêm mạc phế quản và kích hoạt phản ứng viêm kéo dài.
- Nhiễm trùng hô hấp tái phát: Đặc biệt ở trẻ em và người cao tuổi, các đợt nhiễm trùng hô hấp cấp tính lặp đi lặp lại (do virus hoặc vi khuẩn) làm tổn thương lớp biểu mô phế quản, tạo điều kiện cho quá trình viêm mạn tính phát triển. Ngoài ra, nhiễm trùng còn làm tăng sản xuất chất nhầy và thúc đẩy quá trình xơ hóa thành phế quản.
- Yếu tố di truyền: Một số gen liên quan đến đáp ứng viêm và chức năng miễn dịch, như gen mã hóa alpha-1 antitrypsin, có thể làm tăng nguy cơ mắc viêm phế quản mạn tính. Thiếu hụt alpha-1 antitrypsin dẫn đến mất cân bằng giữa protease và antiprotease, làm tăng nguy cơ phá hủy mô phổi và phát triển bệnh.
- Ô nhiễm không khí: Sống ở khu vực có mức độ ô nhiễm không khí cao, đặc biệt là các thành phố lớn, làm tăng nguy cơ mắc bệnh và làm nặng thêm các triệu chứng. Các chất ô nhiễm như bụi mịn PM2.5, khí NO2, SO2, ozone... khi hít vào phổi sẽ kích thích phản ứng viêm và làm tổn thương niêm mạc phế quản.
- Cơ địa dị ứng và hen phế quản: Những người có tiền sử dị ứng hoặc mắc các bệnh dị ứng như hen phế quản, viêm mũi dị ứng có nguy cơ cao phát triển viêm phế quản mạn tính do đáp ứng viêm quá mức của hệ miễn dịch.
- Suy giảm miễn dịch: Các đối tượng có hệ miễn dịch suy yếu (do bệnh lý mạn tính, sử dụng thuốc ức chế miễn dịch, HIV/AIDS...) dễ bị nhiễm trùng hô hấp kéo dài, tạo điều kiện cho quá trình viêm mạn tính tiến triển.
- Yếu tố tuổi tác: Người cao tuổi có nguy cơ mắc viêm phế quản mạn tính cao hơn do chức năng bảo vệ của hệ hô hấp và hệ miễn dịch suy giảm theo thời gian.
Bảng: Một số yếu tố nguy cơ chính của viêm phế quản mạn tính
| Yếu tố nguy cơ | Đặc điểm |
|---|---|
| Hút thuốc lá | Chiếm trên 80% trường hợp, liên quan trực tiếp đến tổn thương niêm mạc phế quản và tăng nguy cơ tiến triển thành COPD. |
| Tiếp xúc với khói, bụi, hóa chất | Người làm việc trong môi trường công nghiệp, khai thác mỏ, xây dựng, tiếp xúc lâu dài với hóa chất độc hại. |
| Nhiễm trùng hô hấp tái phát | Thường gặp ở trẻ em, người cao tuổi, làm tổn thương biểu mô phế quản và thúc đẩy quá trình viêm mạn tính. |
| Yếu tố di truyền | Liên quan đến các gen điều hòa đáp ứng viêm, đặc biệt là thiếu hụt alpha-1 antitrypsin. |
| Ô nhiễm không khí | Sống ở khu vực đô thị, gần nhà máy, giao thông đông đúc, tiếp xúc với bụi mịn và khí độc. |
3. Tương tác giữa các yếu tố nguy cơ
Trong thực tế lâm sàng, các yếu tố nguy cơ thường phối hợp với nhau, làm tăng đáng kể nguy cơ mắc bệnh và mức độ nặng của viêm phế quản mạn tính. Ví dụ, một người hút thuốc lá sống ở khu vực ô nhiễm không khí và làm việc trong môi trường nhiều bụi bẩn sẽ có nguy cơ mắc bệnh cao hơn nhiều lần so với người chỉ có một yếu tố nguy cơ đơn lẻ. Ngoài ra, sự phối hợp giữa yếu tố di truyền và môi trường cũng đóng vai trò quan trọng trong việc xác định khả năng mắc bệnh và đáp ứng điều trị.
4. Vai trò của đáp ứng miễn dịch và vi khuẩn
Đáp ứng miễn dịch không phù hợp hoặc quá mức có thể làm trầm trọng thêm quá trình viêm mạn tính. Sự mất cân bằng giữa các tế bào miễn dịch (Th1/Th2), sự tăng hoạt động của các tế bào viêm và giảm khả năng kiểm soát vi khuẩn tại phế quản là những yếu tố then chốt thúc đẩy tiến triển bệnh. Vi khuẩn cư trú mạn tính trong đường thở, đặc biệt là Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis... có thể duy trì tình trạng viêm và gây các đợt cấp của viêm phế quản mạn tính.
5. Một số yếu tố nguy cơ khác
- Chế độ dinh dưỡng kém: Thiếu hụt vi chất dinh dưỡng, đặc biệt là vitamin C, E, A và các chất chống oxy hóa làm giảm khả năng bảo vệ của niêm mạc phế quản.
- Tiền sử gia đình mắc bệnh hô hấp mạn tính: Có thể liên quan đến yếu tố di truyền hoặc môi trường sống chung.
- Tiếp xúc với khí lạnh kéo dài: Làm tăng nguy cơ co thắt phế quản và thúc đẩy quá trình viêm.
Biểu hiện lâm sàng và chẩn đoán
Triệu chứng lâm sàng
Viêm phế quản mạn tính là một bệnh lý hô hấp tiến triển chậm, đặc trưng bởi tình trạng viêm kéo dài của niêm mạc phế quản. Bệnh thường khởi phát âm thầm, các triệu chứng ban đầu không đặc hiệu, dễ bị bỏ qua hoặc nhầm lẫn với các bệnh lý hô hấp khác như cảm lạnh, viêm họng hoặc hen phế quản. Triệu chứng điển hình của viêm phế quản mạn tính là ho kéo dài ít nhất 3 tháng trong năm và lặp lại trong ít nhất 2 năm liên tiếp, không do các nguyên nhân khác. Ho thường xuất hiện vào buổi sáng, có thể kéo dài cả ngày, kèm theo khạc đờm. Đờm thường có màu trắng đục hoặc vàng nhạt, tính chất nhầy dính, số lượng tăng lên rõ rệt khi thời tiết lạnh, ẩm ướt, khi tiếp xúc với khói bụi, hóa chất hoặc sau khi gắng sức.Các triệu chứng khác có thể gặp bao gồm:
Khi bị viêm phế quản mạn tính thì sẽ có nhiều triệu chứng như ho, khó thở, mệt mỏi
- Khó thở: Ban đầu chỉ xuất hiện khi gắng sức, về sau có thể xuất hiện cả khi nghỉ ngơi, mức độ tăng dần theo tiến triển của bệnh.
- Cảm giác nặng ngực, tức ngực: Đặc biệt rõ rệt vào buổi sáng hoặc khi thời tiết thay đổi.
- Khò khè: Nghe rõ khi thở ra, đôi khi phải dùng ống nghe mới phát hiện.
- Mệt mỏi kéo dài: Do giảm oxy máu mạn tính, ảnh hưởng đến chất lượng cuộc sống.
- Đợt cấp của viêm phế quản mạn tính: Đặc trưng bởi sự tăng nặng đột ngột các triệu chứng ho, khạc đờm, khó thở. Đờm chuyển sang màu vàng đậm hoặc xanh, có thể lẫn máu, kèm theo sốt, đau ngực, rét run. Đợt cấp thường do nhiễm khuẩn hoặc các yếu tố kích thích môi trường.
Chẩn đoán cận lâm sàng
Chẩn đoán viêm phế quản mạn tính dựa trên sự phối hợp giữa lâm sàng và các xét nghiệm cận lâm sàng nhằm xác định mức độ tổn thương, loại trừ các nguyên nhân khác và đánh giá biến chứng.Đo chức năng hô hấp (Spirometry) là xét nghiệm quan trọng nhất, giúp đánh giá mức độ tắc nghẽn đường thở và phân biệt với các bệnh lý khác như hen phế quản. Các chỉ số thường gặp:
- FEV1 (thể tích khí thở ra gắng sức trong giây đầu tiên): Giảm dưới 80% so với giá trị dự đoán.
- FEV1/FVC (tỷ lệ thể tích khí thở ra gắng sức trong giây đầu tiên so với dung tích sống gắng sức): Giảm dưới 70% là tiêu chuẩn chẩn đoán tắc nghẽn mạn tính.
- Đáp ứng kém với thuốc giãn phế quản: Phân biệt với hen phế quản.
- Tăng đậm độ phổi: Do tăng tưới máu phổi hoặc xơ hóa.
- Dày thành phế quản: Thường thấy ở các vùng rốn phổi, biểu hiện bằng các dải mờ song song.
- Hình ảnh khí phế thũng: Xuất hiện ở giai đoạn muộn, biểu hiện bằng tăng sáng phổi, vòm hoành hạ thấp, khoảng gian sườn giãn rộng.
- Loại trừ các tổn thương khác: Như u phổi, lao phổi, giãn phế quản khu trú.
- Công thức máu: Có thể thấy tăng bạch cầu, đặc biệt trong đợt cấp.
- CRP (C-reactive protein): Tăng trong các trường hợp viêm nhiễm cấp tính.
- Khí máu động mạch: Đánh giá mức độ suy hô hấp, thường thấy giảm PaO2, tăng PaCO2 ở giai đoạn muộn hoặc đợt cấp.
- Soi tươi và nhuộm Gram: Phát hiện vi khuẩn, nấm hoặc ký sinh trùng.
- Cấy đờm: Xác định vi khuẩn gây bệnh, đánh giá mức độ nhạy cảm với kháng sinh.
- Loại trừ lao phổi: Bằng xét nghiệm AFB (Acid Fast Bacilli) khi có nghi ngờ.
- Test dị ứng (test da, IgE đặc hiệu): Giúp phân biệt với hen phế quản dị ứng.
- Đo oxi xung (SpO2): Theo dõi mức độ thiếu oxy máu.
- Siêu âm tim: Đánh giá biến chứng tăng áp động mạch phổi, suy tim phải.
- Điện tâm đồ (ECG): Phát hiện các rối loạn nhịp tim, dấu hiệu của tâm phế mạn.
- Hen phế quản
- Giãn phế quản
- Lao phổi
- Ung thư phổi
- Suy tim sung huyết
Tham khảo thêm: Viêm phế quản cấp tính
Biến chứng và các phương pháp điều trị
Biến chứng thường gặp
Viêm phế quản mạn tính là một bệnh lý hô hấp tiến triển, nếu không được kiểm soát hiệu quả sẽ dẫn đến nhiều biến chứng nghiêm trọng, ảnh hưởng sâu sắc đến sức khỏe tổng thể và chất lượng sống của người bệnh. Các biến chứng thường gặp bao gồm:
- Nhiễm trùng phổi tái phát: Đờm ứ đọng kéo dài trong lòng phế quản là môi trường thuận lợi cho vi khuẩn phát triển, làm tăng nguy cơ viêm phổi, áp xe phổi hoặc bội nhiễm các vi sinh vật không điển hình. Nhiễm trùng tái phát nhiều lần có thể dẫn đến tổn thương cấu trúc phổi không hồi phục, hình thành giãn phế quản thứ phát.
- Suy hô hấp mạn tính: Tình trạng tắc nghẽn đường thở kéo dài làm giảm thông khí phế nang, giảm trao đổi khí, dẫn tới thiếu oxy máu mạn tính và tăng CO2 máu. Biểu hiện lâm sàng là khó thở tăng dần, tím môi đầu chi, có thể xuất hiện các đợt cấp mất bù cần nhập viện cấp cứu.
- Tăng áp động mạch phổi: Tình trạng thiếu oxy kéo dài gây co mạch phổi, tăng sức cản mạch máu phổi, dẫn đến tăng áp lực động mạch phổi. Hậu quả là tim phải phải làm việc nhiều hơn, lâu dần dẫn đến suy tim phải (tâm phế mạn), biểu hiện bằng phù ngoại vi, gan to, tĩnh mạch cổ nổi.
- Giảm chất lượng cuộc sống: Bệnh nhân thường xuyên mệt mỏi, khó thở khi gắng sức, giảm khả năng lao động, hạn chế vận động, mất ngủ, lo âu, trầm cảm. Các triệu chứng này kéo dài làm giảm đáng kể chất lượng sống và khả năng tự chăm sóc bản thân.
- Biến chứng toàn thân: Thiếu oxy mạn tính ảnh hưởng đến nhiều cơ quan, gây suy dinh dưỡng do giảm ăn, tăng tiêu hao năng lượng, loãng xương do giảm vận động và sử dụng corticosteroid kéo dài, rối loạn tâm thần kinh như giảm trí nhớ, rối loạn giấc ngủ, thậm chí sa sút trí tuệ ở người cao tuổi.
Nguyên tắc điều trị
Điều trị viêm phế quản mạn tính cần tuân thủ các nguyên tắc chuyên sâu, kết hợp giữa kiểm soát triệu chứng, ngăn ngừa tiến triển bệnh và phòng ngừa biến chứng. Các biện pháp điều trị bao gồm:
- Loại bỏ yếu tố nguy cơ:
- Ngừng hút thuốc lá là yếu tố quan trọng nhất giúp làm chậm tiến triển bệnh, giảm tần suất đợt cấp và cải thiện chức năng phổi.
- Tránh tiếp xúc với khói bụi nghề nghiệp, hóa chất độc hại, ô nhiễm không khí trong nhà và ngoài trời.
- Kiểm soát các bệnh lý nền như hen phế quản, suy tim, đái tháo đường.
- Điều trị bằng thuốc:
- Thuốc giãn phế quản: Là nhóm thuốc chủ lực giúp giảm co thắt cơ trơn phế quản, cải thiện thông khí. Bao gồm:
- Beta2-agonist tác dụng ngắn (SABA): Salbutamol, Fenoterol – dùng khi cần thiết để cắt cơn khó thở.
- Beta2-agonist tác dụng kéo dài (LABA): Formoterol, Salmeterol – dùng duy trì hàng ngày.
- Kháng cholinergic (anticholinergic): Ipratropium bromide, Tiotropium – có thể phối hợp với LABA để tăng hiệu quả giãn phế quản.
- Corticosteroid: Dạng hít (Budesonide, Fluticasone) giúp giảm viêm đường thở, hạn chế tiến triển bệnh và giảm tần suất đợt cấp. Corticosteroid đường uống chỉ dùng trong đợt cấp nặng hoặc khi không đáp ứng với điều trị thông thường do nguy cơ tác dụng phụ toàn thân.
- Thuốc long đờm: Acetylcystein, Ambroxol giúp làm loãng đờm, dễ khạc, giảm nguy cơ tắc nghẽn phế quản và nhiễm trùng thứ phát.
- Kháng sinh: Chỉ định khi có dấu hiệu nhiễm trùng (sốt, đờm mủ, tăng bạch cầu). Lựa chọn kháng sinh dựa trên phổ tác dụng và tình trạng đề kháng tại địa phương. Các thuốc thường dùng: Amoxicillin, Azithromycin, Cefuroxim.
- Oxy liệu pháp: Dành cho bệnh nhân suy hô hấp mạn tính với PaO2 < 55 mmHg hoặc SaO2 < 88%. Oxy liệu pháp dài hạn (≥ 15 giờ/ngày) giúp cải thiện sống còn, giảm biến chứng tim mạch và tăng chất lượng sống.
- Thuốc giãn phế quản: Là nhóm thuốc chủ lực giúp giảm co thắt cơ trơn phế quản, cải thiện thông khí. Bao gồm:
- Biện pháp hỗ trợ không dùng thuốc:
- Vật lý trị liệu hô hấp: Kỹ thuật dẫn lưu tư thế, vỗ rung lồng ngực, tập thở cơ hoành, tập thở chúm môi giúp tăng thông khí, giảm ứ đọng đờm và cải thiện chức năng hô hấp.
- Phục hồi chức năng phổi: Chương trình tập luyện thể lực cá nhân hóa, giáo dục sức khỏe, hỗ trợ tâm lý giúp tăng khả năng gắng sức, giảm triệu chứng và nâng cao chất lượng sống.
- Tiêm phòng vắc xin: Tiêm phòng cúm hàng năm và phế cầu giúp giảm nguy cơ mắc các bệnh nhiễm trùng hô hấp, giảm tần suất và mức độ nặng của các đợt cấp.
- Chế độ dinh dưỡng hợp lý: Đảm bảo đủ năng lượng, giàu protein, bổ sung vitamin và khoáng chất để tăng sức đề kháng, hạn chế suy dinh dưỡng.

Khi bị viêm phế quản mạn tính nên bổ sung đầy đủ dưỡng chất, đặc biệt là các loại vitamin
- Kiểm soát các bệnh lý phối hợp: Điều trị tăng huyết áp, đái tháo đường, suy tim, loãng xương để giảm nguy cơ biến chứng toàn thân.
- Can thiệp ngoại khoa:
- Phẫu thuật giảm thể tích phổi: Áp dụng cho bệnh nhân có vùng phổi giãn rộng, không còn chức năng, giúp giảm triệu chứng khó thở và cải thiện khả năng gắng sức.
- Ghép phổi: Chỉ định ở bệnh nhân trẻ, không đáp ứng với các biện pháp điều trị nội khoa tối ưu, có suy hô hấp tiến triển và chất lượng sống suy giảm nghiêm trọng.
| Nhóm thuốc | Hoạt chất tiêu biểu | Cơ chế tác dụng | Chỉ định chính |
|---|---|---|---|
| Thuốc giãn phế quản | Salbutamol, Formoterol, Ipratropium bromide | Kích thích beta2 hoặc ức chế thụ thể muscarinic, làm giãn cơ trơn phế quản | Giảm khó thở, cải thiện thông khí |
| Corticosteroid | Budesonide, Fluticasone | Chống viêm, giảm phù nề niêm mạc phế quản | Giảm tần suất đợt cấp, kiểm soát triệu chứng |
| Thuốc long đờm | Acetylcystein, Ambroxol | Phá vỡ cầu nối disulfide trong chất nhầy, làm loãng đờm | Giảm ứ đọng đờm, hỗ trợ khạc đờm |
| Kháng sinh | Amoxicillin, Azithromycin | Diệt vi khuẩn gây nhiễm trùng hô hấp | Đợt cấp có dấu hiệu nhiễm trùng |
| Oxy liệu pháp | Oxy y tế | Bổ sung oxy, duy trì SpO2 ≥ 90% | Suy hô hấp mạn tính |
Lưu ý chuyên môn: Việc lựa chọn phác đồ điều trị viêm phế quản mạn tính cần cá thể hóa dựa trên mức độ tắc nghẽn, tần suất đợt cấp, các bệnh lý phối hợp và khả năng đáp ứng của từng bệnh nhân. Đánh giá chức năng hô hấp định kỳ bằng đo hô hấp ký (spirometry) giúp theo dõi tiến triển và hiệu quả điều trị. Bệnh nhân cần được tư vấn kỹ về tuân thủ điều trị, nhận biết dấu hiệu đợt cấp để xử trí kịp thời, hạn chế tối đa nguy cơ biến chứng nghiêm trọng.
Tham khảo: Bài thuốc dân dan chữa viêm phế quản