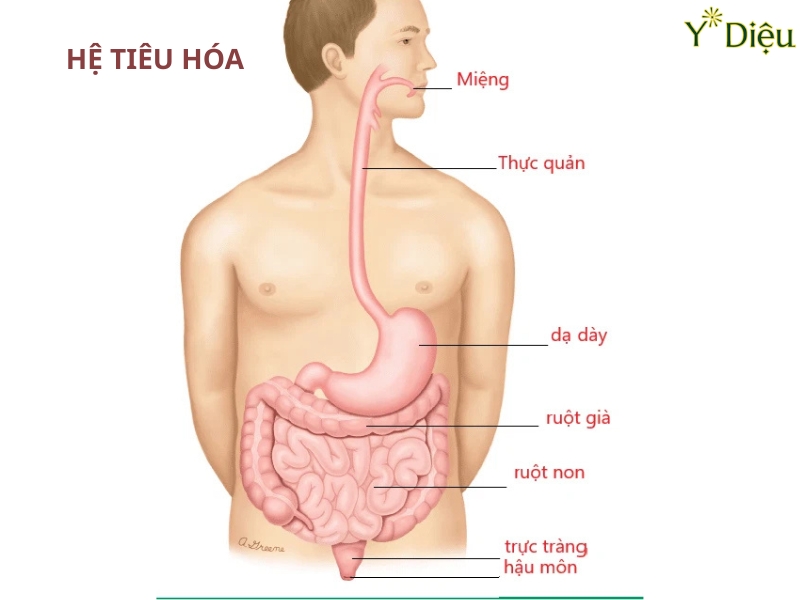
Táo Bón Mạn Tính: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
Định nghĩa và phân loại táo bón mạn tính
Táo bón mạn tính là một rối loạn tiêu hóa phổ biến, đặc trưng bởi tình trạng đại tiện khó khăn hoặc giảm tần suất đại tiện kéo dài trên 3 tháng. Khác với táo bón cấp tính, thường do nguyên nhân tạm thời như chế độ ăn uống hoặc stress, táo bón mạn tính là biểu hiện của các rối loạn chức năng phức tạp hoặc các bệnh lý nền nghiêm trọng. Việc hiểu rõ định nghĩa và phân loại táo bón mạn tính là bước quan trọng để chẩn đoán chính xác và lựa chọn phương pháp điều trị hiệu quả.

Táo bón mạn tính là tình trạng rối loại tiêu hóa kéo dài.
Định nghĩa chi tiết
Theo tiêu chuẩn Rome IV, táo bón mạn tính được định nghĩa dựa trên các tiêu chí lâm sàng bao gồm:
- Tần suất đại tiện dưới 3 lần mỗi tuần.
- Phân cứng, khô hoặc có hình dạng nhỏ, cứng.
- Cảm giác đi đại tiện không hết phân hoặc phải rặn mạnh.
- Phải dùng biện pháp hỗ trợ như thụt tháo hoặc dùng tay để lấy phân.
- Triệu chứng kéo dài ít nhất 3 tháng, với khởi phát ít nhất 6 tháng trước khi chẩn đoán.
Táo bón mạn tính không chỉ ảnh hưởng đến chất lượng cuộc sống mà còn có thể dẫn đến các biến chứng như trĩ, nứt hậu môn, sa trực tràng hoặc thậm chí là tắc ruột nếu không được xử lý kịp thời.
Phân loại táo bón mạn tính theo Rome IV
Phân loại táo bón mạn tính giúp xác định nguyên nhân và hướng điều trị phù hợp. Rome IV chia táo bón mạn tính thành ba nhóm chính:
- Táo bón do rối loạn vận động ruột (Chronic Idiopathic Constipation - CIC): Đây là nhóm táo bón phổ biến nhất, xảy ra khi nhu động ruột bị giảm hoặc không đồng bộ, làm chậm quá trình di chuyển của phân trong đại tràng. Người bệnh thường có phân cứng, đại tiện ít hơn 3 lần/tuần, không có dấu hiệu tắc nghẽn cơ học. Nguyên nhân có thể liên quan đến rối loạn thần kinh ruột hoặc yếu tố di truyền.
- Táo bón do rối loạn chức năng sàn chậu (Defecatory Disorders): Nhóm này bao gồm các rối loạn như hội chứng co thắt cơ thắt hậu môn, rối loạn phối hợp cơ sàn chậu khi đại tiện (dyssynergic defecation). Bệnh nhân có cảm giác muốn đi đại tiện nhưng không thể tống phân ra ngoài do cơ sàn chậu không giãn hoặc co thắt không đúng lúc. Chẩn đoán thường dựa trên các kỹ thuật đo áp lực hậu môn-trực tràng, điện cơ và khảo sát hình ảnh.
- Táo bón thứ phát: Do các bệnh lý nền hoặc tác dụng phụ của thuốc. Các nguyên nhân phổ biến bao gồm:
- Bệnh lý nội tiết: suy giáp, đái tháo đường, tăng canxi máu.
- Bệnh thần kinh: Parkinson, đa xơ cứng, chấn thương tủy sống.
- Bệnh lý cơ quan tiêu hóa: hẹp đại tràng, khối u, viêm đại tràng.
- Tác dụng phụ của thuốc: thuốc giảm đau nhóm opioid, thuốc chống trầm cảm, thuốc lợi tiểu.
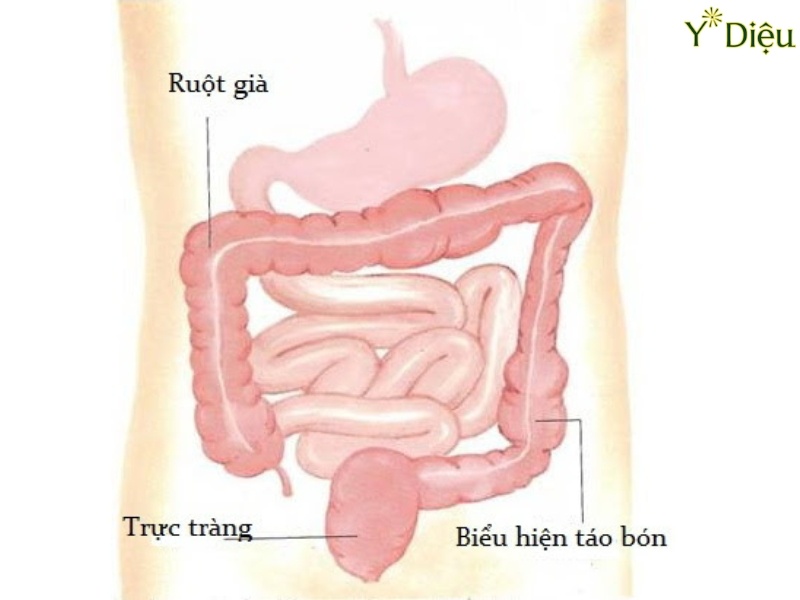
Biểu đồ đại tràng nơi xảy ra táo bón
Cơ chế bệnh sinh
Táo bón mạn tính là kết quả của sự phối hợp phức tạp giữa nhiều yếu tố:
- Rối loạn nhu động ruột: Giảm hoạt động co bóp của đại tràng làm chậm vận chuyển phân, tăng hấp thu nước khiến phân khô cứng.
- Rối loạn chức năng sàn chậu: Cơ thắt hậu môn và cơ nâng hậu môn không phối hợp đúng cách, gây khó khăn trong việc tống phân ra ngoài.
- Yếu tố thần kinh: Rối loạn điều hòa thần kinh ruột hoặc tổn thương thần kinh trung ương ảnh hưởng đến phản xạ đại tiện.
- Yếu tố tâm lý: Stress, lo âu có thể làm thay đổi hoạt động của hệ thần kinh ruột, góp phần làm nặng thêm táo bón.
- Chế độ ăn uống và sinh hoạt: Thiếu chất xơ, uống ít nước, ít vận động làm tăng nguy cơ táo bón.
Tiêu chuẩn chẩn đoán Rome IV cho táo bón mạn tính
| Tiêu chí | Mô tả |
|---|---|
| Phân loại phân theo Bristol | Phân loại 1 và 2 (phân cứng, rắn) |
| Tần suất đại tiện | Dưới 3 lần mỗi tuần |
| Triệu chứng đại tiện khó | Phải rặn mạnh, cảm giác không hết phân, dùng tay hỗ trợ |
| Thời gian | Triệu chứng kéo dài ít nhất 3 tháng, khởi phát ít nhất 6 tháng trước |
Ý nghĩa phân loại trong điều trị
- Táo bón do rối loạn vận động ruột: Điều trị chủ yếu bằng thay đổi chế độ ăn, tăng cường chất xơ, sử dụng thuốc nhuận tràng tác động lên nhu động ruột như prucalopride, linaclotide.
- Táo bón do rối loạn chức năng sàn chậu: Cần phối hợp vật lý trị liệu sàn chậu, biofeedback để cải thiện phối hợp cơ, đôi khi cần can thiệp phẫu thuật.
- Táo bón thứ phát: Xác định và điều trị nguyên nhân nền, điều chỉnh hoặc thay đổi thuốc gây táo bón.
Nguyên nhân và cơ chế bệnh sinh của táo bón mạn tính
Táo bón mạn tính là một rối loạn tiêu hóa phổ biến, đặc trưng bởi sự khó khăn hoặc giảm tần suất đại tiện kéo dài trên 3 tháng. Nguyên nhân của táo bón mạn tính rất đa dạng, bao gồm các yếu tố sinh lý, bệnh lý và thói quen sinh hoạt, trong đó cơ chế bệnh sinh phức tạp liên quan đến sự phối hợp giữa nhu động ruột, chức năng cơ sàn chậu và điều hòa thần kinh - nội tiết.
Cơ chế chính của táo bón mạn tính là sự giảm nhu động ruột, đặc biệt là nhu động đại tràng, làm chậm quá trình vận chuyển phân từ ruột kết đến trực tràng. Khi phân lưu lại lâu trong đại tràng, nước trong phân bị hấp thu quá mức, khiến phân trở nên khô cứng, khó di chuyển và gây đau khi đại tiện. Ngoài ra, rối loạn chức năng cơ sàn chậu cũng đóng vai trò quan trọng trong cơ chế bệnh sinh:
- Co thắt không phối hợp (dyssynergia cơ sàn chậu): Khi cơ sàn chậu không thư giãn đúng lúc trong quá trình đại tiện, làm cản trở sự tống phân ra ngoài.
- Yếu cơ sàn chậu: Giảm sức mạnh cơ có thể làm giảm áp lực cần thiết để đẩy phân ra khỏi trực tràng.
Những rối loạn này thường gây ra tình trạng đại tiện khó khăn, cảm giác đi không hết phân và tạo thành một vòng luẩn quẩn khiến táo bón trở nên dai dẳng và khó điều trị.
Các yếu tố nguy cơ góp phần gây táo bón mạn tính bao gồm:
- Chế độ ăn uống: Thiếu chất xơ làm giảm khối lượng phân và giảm kích thích nhu động ruột. Uống ít nước cũng làm phân khô cứng hơn.

Ăn uống nghèo nàn chất xơ cũng là nguyên nhân gây ra táo bón mạn tính.
- Thói quen sinh hoạt: Lười vận động làm giảm hoạt động cơ thể, ảnh hưởng tiêu cực đến nhu động ruột.
- Sử dụng thuốc: Một số thuốc như thuốc giảm đau nhóm opioid, thuốc chống trầm cảm, thuốc kháng cholinergic, thuốc lợi tiểu có thể làm giảm nhu động ruột hoặc gây mất nước phân.
- Bệnh lý nền: Các bệnh nội tiết như suy giáp, đái tháo đường, bệnh thần kinh ngoại biên, bệnh Parkinson, đa xơ cứng ảnh hưởng đến chức năng thần kinh điều khiển nhu động ruột và cơ sàn chậu.
Sự kết hợp của các yếu tố này tạo nên một vòng luẩn quẩn, trong đó táo bón làm tăng áp lực lên cơ sàn chậu và thần kinh, làm trầm trọng thêm tình trạng rối loạn chức năng, từ đó gây khó khăn trong việc điều trị và dễ tái phát.
Ảnh hưởng của hệ thần kinh và hormone
Hệ thần kinh tự chủ đóng vai trò trung tâm trong việc điều hòa nhu động ruột và phản xạ đại tiện. Hệ thần kinh này bao gồm hệ thần kinh giao cảm và phó giao cảm, phối hợp để kiểm soát sự co bóp của cơ trơn đại tràng và hoạt động của cơ sàn chậu. Cơ chế điều hòa bao gồm:
- Phản xạ đại tiện: Khi phân tích tụ trong trực tràng, các thụ thể căng giãn được kích thích, truyền tín hiệu đến trung tâm thần kinh để kích hoạt phản xạ đại tiện.
- Điều hòa nhu động ruột: Hệ thần kinh phó giao cảm kích thích nhu động ruột, trong khi hệ giao cảm có tác dụng ức chế.
Rối loạn thần kinh, như trong bệnh Parkinson hoặc đa xơ cứng, làm giảm khả năng vận động của ruột do tổn thương các trung tâm thần kinh hoặc dây thần kinh ngoại vi, dẫn đến giảm nhu động và táo bón mạn tính. Ngoài ra, tổn thương thần kinh do đái tháo đường cũng ảnh hưởng đến chức năng ruột.
Hormone cũng ảnh hưởng đáng kể đến chức năng tiêu hóa và nhu động ruột:
- Thay đổi hormone trong thai kỳ: Progesterone tăng cao gây giãn cơ trơn, làm chậm nhu động ruột, dẫn đến táo bón thường gặp ở phụ nữ mang thai.
- Suy giáp: Giảm hormone tuyến giáp làm giảm chuyển hóa cơ bản, làm chậm nhu động ruột và tăng hấp thu nước ở đại tràng.
- Hormone đường tiêu hóa: Các hormone như motilin, gastrin, peptide YY cũng tham gia điều hòa nhu động ruột, rối loạn cân bằng các hormone này có thể góp phần vào cơ chế táo bón.
Tổng hợp lại, sự phối hợp phức tạp giữa hệ thần kinh tự chủ và các hormone nội tiết tạo nên một mạng lưới điều hòa nhu động ruột và phản xạ đại tiện. Bất kỳ sự rối loạn nào trong hệ thống này đều có thể dẫn đến táo bón mạn tính, làm giảm chất lượng cuộc sống và tăng nguy cơ biến chứng.
Triệu chứng và biểu hiện lâm sàng của táo bón mạn tính
Táo bón mạn tính là một rối loạn tiêu hóa phổ biến, đặc trưng bởi sự giảm tần suất đại tiện kéo dài và khó khăn trong việc đi ngoài. Triệu chứng điển hình bao gồm:
- Giảm tần suất đại tiện: Thường dưới 3 lần mỗi tuần, đôi khi chỉ vài lần mỗi tháng.
- Phân cứng, khô: Phân có hình dạng cục, rắn chắc, khó đẩy ra ngoài.
- Khó đi ngoài: Cảm giác phải rặn mạnh, mất nhiều thời gian để đại tiện.
- Cảm giác đi ngoài không hết phân: Bệnh nhân thường có cảm giác phân còn sót lại trong trực tràng sau khi đại tiện.
- Đau bụng, đầy hơi, chướng bụng: Do sự tích tụ khí và phân trong đại tràng, gây khó chịu và đau âm ỉ vùng bụng dưới.
- Máu dính trên phân hoặc giấy vệ sinh: Thường do tổn thương niêm mạc hậu môn, nứt kẽ hậu môn do rặn quá mạnh.
Những triệu chứng này không chỉ ảnh hưởng trực tiếp đến sinh hoạt hàng ngày mà còn có thể dẫn đến các biến chứng nghiêm trọng nếu không được xử lý kịp thời.
Biến chứng thường gặp của táo bón mạn tính:
- Trĩ: Sự giãn nở và viêm các tĩnh mạch ở vùng hậu môn do áp lực tăng khi rặn mạnh.
- Nứt hậu môn: Vết rách nhỏ ở niêm mạc hậu môn gây đau và chảy máu khi đại tiện.
- Sa trực tràng: Phần cuối của trực tràng sa ra ngoài hậu môn, thường gặp ở người già hoặc trẻ em có táo bón kéo dài.
- Tắc ruột do phân tích tụ: Phân cứng tích tụ lâu ngày có thể gây tắc nghẽn đại tràng, dẫn đến đau bụng dữ dội, nôn mửa và cần can thiệp y tế khẩn cấp.
Những biến chứng này không chỉ làm tăng mức độ khó chịu mà còn có thể gây ra các vấn đề sức khỏe nghiêm trọng, ảnh hưởng đến chất lượng cuộc sống và hiệu quả điều trị.
Đánh giá và phân tích triệu chứng
Việc đánh giá triệu chứng táo bón mạn tính đòi hỏi sự tỉ mỉ và toàn diện nhằm phân biệt với các rối loạn tiêu hóa khác như hội chứng ruột kích thích, tắc ruột cơ học hoặc các bệnh lý đại tràng khác. Các bước đánh giá bao gồm:
- Thu thập tiền sử bệnh: Ghi nhận tần suất đại tiện, đặc điểm phân, thời gian kéo dài triệu chứng, các yếu tố làm tăng hoặc giảm triệu chứng, tiền sử bệnh lý tiêu hóa hoặc phẫu thuật trước đó.
- Sử dụng bảng câu hỏi Rome IV: Đây là công cụ chuẩn quốc tế giúp phân loại và chẩn đoán các rối loạn chức năng tiêu hóa, trong đó có táo bón mạn tính. Bảng câu hỏi tập trung vào các tiêu chí như tần suất đại tiện, cảm giác tắc nghẽn, rặn mạnh, và cảm giác đi ngoài không hết phân.
- Theo dõi nhật ký đại tiện: Bệnh nhân được yêu cầu ghi lại thời gian, tần suất, đặc điểm phân và các triệu chứng kèm theo trong một khoảng thời gian nhất định để đánh giá chính xác hơn.
- Khám lâm sàng: Bao gồm khám bụng để phát hiện dấu hiệu tắc ruột, khối u hoặc các bất thường khác; khám hậu môn trực tràng để phát hiện trĩ, nứt hậu môn, sa trực tràng hoặc khối u.
- Xét nghiệm cận lâm sàng: Tùy thuộc vào tình trạng bệnh nhân, các xét nghiệm có thể bao gồm:
- Xét nghiệm máu: Đánh giá thiếu máu, rối loạn điện giải, chức năng tuyến giáp.
- Chụp X-quang đại tràng có chuẩn bị hoặc không chuẩn bị: Đánh giá sự di chuyển của phân và phát hiện tắc nghẽn.
- Nội soi đại tràng: Loại trừ các tổn thương thực thể như polyp, ung thư hoặc viêm đại tràng.
- Đo áp lực hậu môn trực tràng: Đánh giá chức năng cơ thắt hậu môn và phản xạ đại tiện.
- Siêu âm hoặc MRI vùng chậu: Đánh giá các bất thường cấu trúc như sa trực tràng hoặc thoát vị.
Phân tích triệu chứng và kết quả cận lâm sàng giúp xác định nguyên nhân táo bón mạn tính, có thể do:
- Táo bón nguyên phát (chức năng): Do rối loạn vận động đại tràng hoặc cơ thắt hậu môn.
- Táo bón thứ phát: Do các bệnh lý toàn thân như suy giáp, đái tháo đường, bệnh thần kinh, hoặc do tác dụng phụ của thuốc.
Việc phân loại chính xác giúp lựa chọn phương pháp điều trị phù hợp, từ thay đổi chế độ ăn uống, sinh hoạt đến can thiệp y tế hoặc phẫu thuật khi cần thiết.
Phương pháp chẩn đoán và các kỹ thuật hỗ trợ
Chẩn đoán táo bón mạn tính đòi hỏi sự kết hợp chặt chẽ giữa tiền sử bệnh chi tiết, khám lâm sàng toàn diện và các xét nghiệm chuyên sâu nhằm xác định chính xác nguyên nhân và phân loại táo bón. Việc phân biệt táo bón do rối loạn vận động đại tràng hay do rối loạn chức năng cơ sàn chậu là yếu tố quyết định trong lựa chọn phương pháp điều trị hiệu quả.
Các kỹ thuật chẩn đoán thường được áp dụng bao gồm:
- Chụp X-quang đại tràng có thuốc cản quang: Đây là phương pháp hình ảnh cơ bản giúp đánh giá hình thái đại tràng, xác định các điểm tắc nghẽn, phình đại tràng hoặc các bất thường cấu trúc như hẹp, xoắn đại tràng. Thuốc cản quang giúp làm rõ lòng đại tràng, từ đó đánh giá được chức năng vận chuyển phân và khả năng co bóp của đại tràng. Phương pháp này còn hỗ trợ phát hiện các tổn thương bẩm sinh hoặc mắc phải như diverticula, polyp hoặc khối u.
- Đo áp lực hậu môn trực tràng (Anorectal manometry): Đây là kỹ thuật quan trọng để đánh giá chức năng cơ vòng hậu môn và cơ sàn chậu. Thiết bị đo áp lực sẽ ghi nhận áp lực cơ vòng trong trạng thái nghỉ, co thắt và thư giãn, đồng thời đánh giá phản xạ hậu môn trực tràng. Kỹ thuật này giúp phát hiện các rối loạn như co thắt cơ không phối hợp (dyssynergia), giảm áp lực cơ vòng hoặc mất phản xạ hậu môn, là những nguyên nhân phổ biến gây táo bón do rối loạn chức năng sàn chậu.
- Siêu âm hoặc MRI vùng chậu: Các phương pháp hình ảnh này được sử dụng để khảo sát cấu trúc cơ sàn chậu, phát hiện các tổn thương như thoát vị, sa trực tràng, hoặc các bất thường về cơ và dây chằng. MRI vùng chậu đặc biệt có ưu điểm trong việc đánh giá chi tiết các mô mềm, giúp phân biệt các dạng rối loạn cơ sàn chậu và hỗ trợ trong đánh giá trước phẫu thuật.
- Đo thời gian vận chuyển phân (Colonic transit study): Phương pháp này đánh giá tốc độ di chuyển của phân qua đại tràng bằng cách sử dụng các chất đánh dấu phóng xạ hoặc viên nang chứa hạt đánh dấu. Bệnh nhân sẽ được theo dõi qua nhiều ngày để xác định vùng đại tràng bị trì trệ vận chuyển. Kết quả giúp phân biệt táo bón do vận động chậm đại tràng hoặc do rối loạn chức năng cơ sàn chậu, từ đó định hướng điều trị phù hợp.
- Nội soi đại tràng: Là phương pháp không thể thiếu trong chẩn đoán phân biệt các nguyên nhân táo bón do bệnh lý thực thể như viêm loét đại tràng, polyp, khối u hoặc các tổn thương ác tính. Nội soi cho phép quan sát trực tiếp niêm mạc đại tràng, lấy mẫu sinh thiết và can thiệp điều trị nếu cần thiết.
Việc lựa chọn kỹ thuật chẩn đoán phù hợp cần dựa trên triệu chứng lâm sàng đặc trưng và tiền sử bệnh lý của từng bệnh nhân. Ví dụ, ở bệnh nhân có dấu hiệu rối loạn đại tiện kèm theo đau vùng chậu hoặc cảm giác đi ngoài không hết phân, đo áp lực hậu môn trực tràng và MRI vùng chậu sẽ là ưu tiên hàng đầu. Trong khi đó, bệnh nhân có biểu hiện táo bón kéo dài không rõ nguyên nhân cần được đánh giá vận động đại tràng bằng chụp X-quang có thuốc cản quang hoặc đo thời gian vận chuyển phân.

Khi bị táo bón lâu ngày nên đi khám và điều trị để tránh những biến chứng về sau.
Vai trò của xét nghiệm chức năng
Xét nghiệm chức năng đóng vai trò then chốt trong việc phân biệt các dạng táo bón mạn tính, đặc biệt là:
- Đo áp lực hậu môn trực tràng: Giúp xác định các rối loạn cơ học và thần kinh của cơ vòng hậu môn và cơ sàn chậu. Kết quả đo áp lực có thể phát hiện tình trạng co thắt không phối hợp (dyssynergia), giảm áp lực cơ vòng hoặc mất phản xạ hậu môn, từ đó phân loại táo bón thành dạng táo bón do rối loạn chức năng sàn chậu hoặc táo bón do nguyên nhân khác.
- Đo thời gian vận chuyển phân: Là xét nghiệm quan trọng để đánh giá chức năng vận động của đại tràng. Thời gian vận chuyển phân kéo dài cho thấy sự chậm vận động đại tràng, thường gặp trong các trường hợp táo bón do rối loạn vận động ruột. Ngược lại, thời gian vận chuyển bình thường hoặc giảm có thể gợi ý nguyên nhân táo bón do rối loạn chức năng cơ sàn chậu hoặc các yếu tố khác.
Thông qua các xét nghiệm chức năng này, bác sĩ có thể đưa ra phân loại chính xác táo bón mạn tính, từ đó lựa chọn các phương pháp điều trị phù hợp như tập luyện cơ sàn chậu, sử dụng thuốc nhuận tràng, hoặc can thiệp phẫu thuật khi cần thiết. Ngoài ra, các xét nghiệm này còn giúp đánh giá hiệu quả điều trị và theo dõi tiến triển bệnh trong quá trình chăm sóc bệnh nhân.