Chỉ Số Tiểu Đường Thai Kỳ Bao Nhiêu Là Nguy Hiểm
Khái niệm về chỉ số tiểu đường thai kỳ
Tiểu đường thai kỳ (Gestational Diabetes Mellitus - GDM) là một dạng rối loạn chuyển hóa glucose đặc trưng bởi sự tăng đường huyết xuất hiện hoặc được phát hiện lần đầu trong thời kỳ mang thai, thường xảy ra ở tam cá nguyệt thứ hai hoặc thứ ba. Đây không phải là bệnh tiểu đường mạn tính trước khi mang thai mà là tình trạng rối loạn dung nạp glucose do sự thay đổi nội tiết và đề kháng insulin trong thai kỳ.

Tiểu đường thai kỳ là một dạng rối loạn chuyển hóa glucose
Chỉ số tiểu đường thai kỳ đề cập đến các giá trị xét nghiệm glucose trong máu được sử dụng để chẩn đoán, phân loại mức độ nghiêm trọng và theo dõi hiệu quả kiểm soát bệnh lý này. Việc xác định chính xác các chỉ số này có vai trò then chốt trong việc quản lý GDM, nhằm giảm thiểu các biến chứng nguy hiểm cho cả mẹ và thai nhi như tiền sản giật, sinh non, thai to, và nguy cơ tiểu đường type 2 sau sinh.
Phương pháp đo và các chỉ số quan trọng
Đánh giá chỉ số tiểu đường thai kỳ (Gestational Diabetes Mellitus - GDM) đòi hỏi sự chính xác và hiểu biết sâu sắc về các phương pháp xét nghiệm glucose máu. Việc lựa chọn phương pháp phù hợp và hiểu rõ các chỉ số đo được giúp phát hiện sớm, từ đó quản lý và điều trị hiệu quả, giảm thiểu các biến chứng cho mẹ và thai nhi.
1. Đường huyết lúc đói (Fasting Plasma Glucose - FPG):
Phương pháp này đo lượng glucose trong máu sau khi người mẹ nhịn ăn ít nhất 8 giờ, thường là qua đêm. FPG phản ánh khả năng duy trì mức glucose ổn định trong trạng thái không có nguồn năng lượng từ thức ăn. Đây là một chỉ số quan trọng để đánh giá chức năng tiết insulin và sự nhạy cảm của tế bào với insulin.
- Quy trình thực hiện: Người bệnh được yêu cầu nhịn ăn hoàn toàn, chỉ uống nước lọc, trong vòng 8-12 giờ trước khi lấy máu.
- Ý nghĩa lâm sàng: Mức glucose lúc đói cao có thể chỉ ra sự giảm khả năng kiểm soát glucose cơ bản, thường liên quan đến tình trạng đề kháng insulin hoặc giảm tiết insulin.
- Ngưỡng chẩn đoán: Theo ADA, mức FPG từ 92 mg/dL (5.1 mmol/L) trở lên được xem là dấu hiệu của tiểu đường thai kỳ.
2. Đường huyết sau uống dung dịch glucose (Oral Glucose Tolerance Test - OGTT):
OGTT là phương pháp vàng trong chẩn đoán tiểu đường thai kỳ, đánh giá khả năng chuyển hóa glucose của cơ thể sau khi tiếp nhận một lượng glucose chuẩn. Thông thường, dung dịch glucose chứa 75g glucose được sử dụng, và mẫu máu được lấy ở các thời điểm 1 giờ và 2 giờ sau uống.
- Quy trình thực hiện: Sau khi nhịn ăn, người mẹ uống dung dịch glucose trong vòng 5 phút. Mẫu máu được lấy lần lượt ở thời điểm 0 (lúc đói), 1 giờ và 2 giờ sau uống.
- Ý nghĩa lâm sàng: OGTT đánh giá khả năng hấp thu và xử lý glucose của cơ thể, phản ánh chức năng của tuyến tụy và độ nhạy insulin trong điều kiện có nguồn glucose đột ngột.
- Ngưỡng chẩn đoán theo ADA và WHO:
- Đường huyết lúc đói ≥ 92 mg/dL (5.1 mmol/L)
- Đường huyết sau 1 giờ ≥ 180 mg/dL (10.0 mmol/L)
- Đường huyết sau 2 giờ ≥ 153 mg/dL (8.5 mmol/L)
3. Đường huyết ngẫu nhiên:
Đường huyết ngẫu nhiên là chỉ số đo lượng glucose trong máu tại bất kỳ thời điểm nào trong ngày mà không cần nhịn ăn. Phương pháp này ít được ưu tiên trong chẩn đoán tiểu đường thai kỳ do tính biến động cao và ảnh hưởng của các yếu tố như bữa ăn gần nhất, hoạt động thể lực, stress.
- Ưu điểm: Tiện lợi, không yêu cầu nhịn ăn, có thể sử dụng trong các trường hợp cấp cứu hoặc khi không thể thực hiện FPG hoặc OGTT.
- Hạn chế: Độ nhạy và độ đặc hiệu thấp hơn so với FPG và OGTT, dễ bị ảnh hưởng bởi các yếu tố ngoại cảnh.
- Ngưỡng tham khảo: Đường huyết ngẫu nhiên ≥ 200 mg/dL (11.1 mmol/L) kèm theo các triệu chứng lâm sàng của tăng glucose máu có thể gợi ý tiểu đường.
Ý nghĩa chuyên sâu về các chỉ số glucose trong tiểu đường thai kỳ
Trong thai kỳ, sự thay đổi nội tiết tố như tăng progesterone, estrogen, cortisol và các hormone tuyến giáp làm giảm độ nhạy insulin, dẫn đến tăng glucose máu. Các chỉ số glucose đo được phản ánh mức độ đề kháng insulin và khả năng tiết insulin của tuyến tụy:

Chỉ số glucose đo được phản ánh mức độ đề kháng insulin và khả năng tiết insulin của tuyến tụy
- Đường huyết lúc đói (FPG): Phản ánh sự cân bằng glucose cơ bản, nếu tăng chứng tỏ có sự rối loạn chuyển hóa glucose ngay cả khi không có nguồn glucose từ thức ăn.
- Đường huyết sau uống glucose (OGTT): Đánh giá khả năng đáp ứng insulin và chuyển hóa glucose khi có nguồn glucose đột ngột, giúp phát hiện các rối loạn chuyển hóa không rõ ràng ở trạng thái đói.
- Đường huyết ngẫu nhiên: Thường không được dùng để chẩn đoán chính thức nhưng có thể hỗ trợ trong các trường hợp nghi ngờ hoặc theo dõi biến động glucose trong thai kỳ.
Tiêu chuẩn chẩn đoán và các khuyến nghị từ tổ chức y tế
Các tổ chức y tế lớn như Hiệp hội Đái tháo đường Hoa Kỳ (ADA), Tổ chức Y tế Thế giới (WHO) và Hiệp hội Tiểu đường Quốc tế (IDF) đã đưa ra các tiêu chuẩn chẩn đoán dựa trên các nghiên cứu lâm sàng và dịch tễ học:
- ADA 2019: Khuyến cáo thực hiện OGTT 75g ở tuần thai 24-28 cho tất cả phụ nữ mang thai không có tiền sử tiểu đường trước đó.
- WHO 2013: Sử dụng OGTT 75g với các ngưỡng tương tự ADA, nhấn mạnh tầm quan trọng của việc phát hiện sớm để giảm thiểu biến chứng.
- Phân loại mức độ: Dựa trên các giá trị glucose, tiểu đường thai kỳ được phân thành mức độ nhẹ, trung bình hoặc nặng, từ đó quyết định phương pháp điều trị phù hợp.
Kỹ thuật lấy mẫu và xử lý mẫu máu
Độ chính xác của các xét nghiệm glucose máu phụ thuộc nhiều vào kỹ thuật lấy mẫu và xử lý mẫu:
- Lấy máu tĩnh mạch: Ưu tiên lấy máu tĩnh mạch để đảm bảo độ chính xác cao hơn so với lấy máu mao mạch.
- Xử lý mẫu: Mẫu máu cần được xử lý nhanh chóng, thường là ly tâm và bảo quản ở nhiệt độ thấp để tránh hiện tượng glycolysis làm giảm nồng độ glucose.
- Thiết bị đo: Sử dụng máy phân tích glucose chuẩn, được hiệu chuẩn định kỳ để đảm bảo kết quả chính xác.
Ảnh hưởng của các yếu tố ngoại cảnh và sinh lý đến kết quả xét nghiệm
Các yếu tố sau có thể ảnh hưởng đến kết quả đo glucose máu và cần được kiểm soát hoặc ghi nhận khi thực hiện xét nghiệm:
- Thời gian nhịn ăn: Nhịn ăn không đủ thời gian có thể làm tăng đường huyết lúc đói giả tạo.
- Hoạt động thể lực: Tập luyện quá mức trước khi lấy mẫu có thể làm giảm đường huyết.
- Stress và các bệnh lý kèm theo: Stress, nhiễm trùng hoặc các bệnh cấp tính có thể làm tăng glucose máu tạm thời.
- Thuốc sử dụng: Một số thuốc như corticosteroid, thuốc lợi tiểu có thể ảnh hưởng đến chuyển hóa glucose.
Ứng dụng lâm sàng và theo dõi điều trị
Việc đo các chỉ số glucose máu không chỉ giúp chẩn đoán mà còn hỗ trợ theo dõi hiệu quả điều trị tiểu đường thai kỳ:
- Đường huyết lúc đói: Theo dõi để đánh giá kiểm soát glucose cơ bản, điều chỉnh chế độ ăn và thuốc.
- Đường huyết sau ăn: Đánh giá đáp ứng insulin sau bữa ăn, giúp điều chỉnh liều insulin hoặc thuốc hạ đường huyết.
- Đường huyết ngẫu nhiên: Sử dụng trong các trường hợp cần theo dõi nhanh hoặc khi không thể thực hiện các xét nghiệm khác.
Ngưỡng chẩn đoán tiểu đường thai kỳ theo OGTT 75g
Phương pháp Oral Glucose Tolerance Test (OGTT) 75g được xem là tiêu chuẩn vàng trong việc chẩn đoán tiểu đường thai kỳ (GDM - Gestational Diabetes Mellitus). Đây là xét nghiệm đánh giá khả năng dung nạp glucose của cơ thể sau khi uống một lượng đường cố định, giúp phát hiện rối loạn chuyển hóa glucose trong thai kỳ, từ đó ngăn ngừa các biến chứng nguy hiểm cho cả mẹ và thai nhi.

Ngưỡng chẩn đoán tiểu đường thai kỳ theo OGTT 75g.
Quy trình thực hiện OGTT 75g bao gồm việc lấy mẫu máu lúc đói, sau đó cho thai phụ uống dung dịch glucose chứa 75g đường, tiếp tục lấy mẫu máu sau 1 giờ và 2 giờ để đo nồng độ glucose trong máu. Các chỉ số đường huyết thu được sẽ được so sánh với ngưỡng chuẩn để xác định tình trạng tiểu đường thai kỳ.
- Đường huyết lúc đói: ≥ 92 mg/dL (5.1 mmol/L)
- Đường huyết sau 1 giờ: ≥ 180 mg/dL (10.0 mmol/L)
- Đường huyết sau 2 giờ: ≥ 153 mg/dL (8.5 mmol/L)
Tiêu chí chẩn đoán: Nếu bất kỳ một trong ba chỉ số trên vượt ngưỡng, thai phụ sẽ được chẩn đoán mắc tiểu đường thai kỳ. Việc này dựa trên khuyến cáo của Hiệp hội Đái tháo đường Hoa Kỳ (ADA) và Tổ chức Y tế Thế giới (WHO), nhằm đảm bảo phát hiện sớm và điều trị kịp thời.
Ý nghĩa chuyên sâu của từng chỉ số trong OGTT 75g
Đường huyết lúc đói (Fasting Plasma Glucose - FPG): Đây là chỉ số phản ánh mức đường huyết cơ bản khi cơ thể chưa tiếp nhận glucose từ thức ăn hoặc dung dịch đường. Mức đường huyết lúc đói ≥ 92 mg/dL cho thấy sự rối loạn chuyển hóa glucose ngay cả khi không có tác động từ nguồn glucose ngoại sinh, phản ánh khả năng sản xuất insulin hoặc sự nhạy cảm insulin bị suy giảm.
Đường huyết sau 1 giờ: Đây là chỉ số quan trọng để đánh giá khả năng đáp ứng insulin của tuyến tụy và sự hấp thu glucose của các mô ngoại vi. Mức đường huyết ≥ 180 mg/dL sau 1 giờ cho thấy sự tăng đường huyết cấp tính, phản ánh sự rối loạn nghiêm trọng trong quá trình điều hòa glucose, có thể liên quan đến sự đề kháng insulin tăng cao trong thai kỳ.
Đường huyết sau 2 giờ: Chỉ số này phản ánh khả năng duy trì cân bằng glucose sau khi cơ thể đã hấp thu và chuyển hóa glucose trong một khoảng thời gian dài hơn. Mức đường huyết ≥ 153 mg/dL sau 2 giờ cho thấy sự rối loạn chuyển hóa glucose kéo dài, là dấu hiệu rõ ràng của tiểu đường thai kỳ.
Tầm quan trọng của việc chẩn đoán chính xác tiểu đường thai kỳ
Chẩn đoán chính xác tiểu đường thai kỳ dựa trên các ngưỡng OGTT 75g giúp:
- Phát hiện sớm các trường hợp rối loạn chuyển hóa glucose, từ đó giảm nguy cơ biến chứng như tiền sản giật, sinh non, thai to, và các vấn đề về hô hấp ở trẻ sơ sinh.
- Định hướng điều trị phù hợp, bao gồm thay đổi chế độ ăn uống, tập luyện thể dục và nếu cần thiết, sử dụng thuốc hoặc insulin để kiểm soát đường huyết.
- Giám sát chặt chẽ trong suốt thai kỳ nhằm đảm bảo sức khỏe của mẹ và thai nhi, giảm thiểu nguy cơ mắc tiểu đường type 2 sau sinh.
Yếu tố ảnh hưởng đến kết quả OGTT 75g
Để đảm bảo độ chính xác của xét nghiệm OGTT 75g, cần lưu ý các yếu tố sau:
- Chuẩn bị trước xét nghiệm: Thai phụ cần nhịn ăn ít nhất 8 tiếng trước khi làm xét nghiệm, tránh các hoạt động thể lực mạnh và không dùng các loại thuốc có thể ảnh hưởng đến đường huyết.
- Tình trạng sức khỏe: Các bệnh lý kèm theo như nhiễm trùng, stress hoặc các rối loạn nội tiết có thể làm thay đổi kết quả xét nghiệm.
- Thời điểm làm xét nghiệm: Thông thường OGTT được thực hiện vào tuần 24-28 của thai kỳ, thời điểm mà sự đề kháng insulin tăng lên rõ rệt do tác động của hormone thai kỳ.
Phân tích chuyên sâu về cơ chế sinh lý liên quan
Trong thai kỳ, cơ thể người mẹ trải qua nhiều thay đổi nội tiết nhằm hỗ trợ sự phát triển của thai nhi. Các hormone như estrogen, progesterone, prolactin, và human placental lactogen (HPL) có tác dụng làm tăng đề kháng insulin, dẫn đến tăng đường huyết. Nếu tuyến tụy không thể tăng cường sản xuất insulin đủ để bù đắp, sẽ xảy ra tình trạng tăng đường huyết kéo dài, gây ra tiểu đường thai kỳ.
Phương pháp OGTT 75g giúp đánh giá toàn diện khả năng điều hòa glucose của cơ thể trong bối cảnh thay đổi sinh lý này. Việc xác định ngưỡng chẩn đoán dựa trên các nghiên cứu lâm sàng lớn, nhằm tối ưu hóa tỷ lệ phát hiện bệnh mà không gây quá tải xét nghiệm hoặc điều trị không cần thiết.
Ứng dụng lâm sàng và quản lý bệnh nhân
Khi thai phụ được chẩn đoán tiểu đường thai kỳ dựa trên OGTT 75g, bác sĩ sẽ xây dựng kế hoạch quản lý toàn diện bao gồm:
- Thay đổi chế độ ăn: Giảm lượng carbohydrate đơn giản, tăng cường chất xơ và protein để kiểm soát đường huyết.
- Tập luyện thể dục: Các bài tập nhẹ nhàng như đi bộ, yoga giúp tăng cường nhạy cảm insulin.
- Theo dõi đường huyết: Đo đường huyết tại nhà để điều chỉnh chế độ ăn và thuốc kịp thời.
- Sử dụng thuốc hoặc insulin: Trong trường hợp đường huyết không kiểm soát được bằng chế độ ăn và tập luyện, cần dùng thuốc hoặc insulin theo chỉ định.
- Giám sát thai kỳ: Theo dõi sự phát triển của thai nhi, đánh giá nguy cơ biến chứng và lên kế hoạch sinh phù hợp.
Việc tuân thủ nghiêm ngặt các hướng dẫn điều trị dựa trên kết quả OGTT 75g giúp giảm thiểu các biến chứng như thai to, suy hô hấp ở trẻ sơ sinh, hạ đường huyết sau sinh và nguy cơ tiểu đường type 2 ở mẹ sau sinh.
Ý nghĩa lâm sàng của các chỉ số tiểu đường thai kỳ
Tiểu đường thai kỳ (GDM) là một rối loạn chuyển hóa glucose xuất hiện hoặc được phát hiện lần đầu trong thai kỳ, có thể gây ra nhiều biến chứng cho cả mẹ và thai nhi. Việc đánh giá các chỉ số đường huyết trong thai kỳ không chỉ giúp chẩn đoán chính xác mà còn cung cấp thông tin quan trọng về mức độ kiểm soát đường huyết, từ đó ảnh hưởng trực tiếp đến chiến lược điều trị và dự phòng biến chứng.
1. Đường huyết lúc đói (Fasting Plasma Glucose - FPG)
Đường huyết lúc đói là chỉ số quan trọng phản ánh khả năng duy trì cân bằng glucose cơ bản của cơ thể khi không có sự hấp thu thức ăn. Trong thai kỳ, sự tăng đường huyết lúc đói thường liên quan đến:
- Rối loạn chuyển hóa glucose nền tảng: Sự đề kháng insulin tăng lên trong thai kỳ làm giảm khả năng sử dụng glucose của tế bào, dẫn đến tăng đường huyết lúc đói.
- Nguy cơ biến chứng thai kỳ: Đường huyết lúc đói cao có liên quan mật thiết đến nguy cơ tiền sản giật, tăng huyết áp thai kỳ, và các rối loạn tuần hoàn nhau thai.
- Dự báo nguy cơ đái tháo đường type 2 sau sinh: Phụ nữ có đường huyết lúc đói cao trong thai kỳ có nguy cơ cao phát triển đái tháo đường type 2 trong tương lai do sự suy giảm chức năng tế bào beta tụy.
2. Đường huyết sau uống glucose (Postprandial Glucose hoặc 1 giờ, 2 giờ sau nghiệm pháp dung nạp glucose - OGTT)
Chỉ số này phản ánh khả năng đáp ứng insulin và hiệu quả hấp thu glucose của cơ thể sau khi tiếp nhận một lượng glucose cố định. Ý nghĩa lâm sàng bao gồm:
- Đánh giá chức năng tế bào beta tụy: Nếu đường huyết sau uống glucose tăng cao, điều này cho thấy tế bào beta tụy không tiết đủ insulin để đáp ứng nhu cầu tăng cao trong thai kỳ.
- Phản ánh mức độ đề kháng insulin: Tăng đường huyết sau ăn là dấu hiệu của đề kháng insulin, một yếu tố quan trọng trong cơ chế bệnh sinh của tiểu đường thai kỳ.
- Nguy cơ thai to (Macrosomia): Đường huyết sau ăn cao làm tăng lượng glucose truyền qua nhau thai, kích thích sự tăng trưởng quá mức của thai nhi, dẫn đến thai to và các biến chứng khi sinh.
- Nguy cơ sinh non và các biến chứng chu sinh: Mức đường huyết không kiểm soát tốt sau ăn có thể làm tăng nguy cơ sinh non, suy hô hấp sơ sinh và các rối loạn chuyển hóa ở trẻ.
3. Các chỉ số khác liên quan
- HbA1c: Mặc dù không được sử dụng phổ biến trong chẩn đoán GDM do sự thay đổi sinh lý trong thai kỳ, HbA1c vẫn có giá trị trong đánh giá kiểm soát đường huyết trung bình trong 2-3 tháng gần nhất.
- Đường huyết ngẫu nhiên: Có thể được sử dụng như một chỉ số bổ sung khi nghi ngờ GDM, nhưng không đủ độ nhạy và đặc hiệu để thay thế OGTT.
4. Tác động của các chỉ số tiểu đường thai kỳ đến biến chứng mẹ và thai
Việc tăng các chỉ số đường huyết trong thai kỳ có thể dẫn đến nhiều biến chứng nghiêm trọng:
- Tiền sản giật: Đường huyết cao làm tăng stress oxy hóa và viêm nội mạc mạch máu, góp phần vào sự phát triển của tiền sản giật.
- Thai to và khó sinh: Glucose dư thừa truyền qua nhau thai kích thích sản xuất insulin ở thai nhi, dẫn đến tăng trưởng quá mức và nguy cơ chấn thương khi sinh.
- Sinh non: Rối loạn chuyển hóa glucose có thể kích thích các phản ứng viêm và co bóp tử cung sớm.
- Tăng nguy cơ đái tháo đường type 2 sau sinh: Phụ nữ mắc GDM có nguy cơ phát triển đái tháo đường type 2 cao hơn gấp 7 lần so với nhóm không mắc.
5. Vai trò của việc theo dõi và kiểm soát các chỉ số đường huyết trong thai kỳ
Theo dõi thường xuyên các chỉ số đường huyết giúp:
- Phát hiện sớm sự thay đổi bất thường: Giúp can thiệp kịp thời trước khi các biến chứng phát sinh.
- Điều chỉnh chế độ ăn uống: Giảm lượng carbohydrate đơn giản, tăng cường chất xơ và protein để ổn định đường huyết.
- Luyện tập thể dục phù hợp: Tăng cường độ nhạy insulin và cải thiện chuyển hóa glucose.
- Sử dụng thuốc khi cần thiết: Insulin hoặc các thuốc an toàn khác được chỉ định khi chế độ ăn và luyện tập không đủ kiểm soát đường huyết.
- Giám sát thai kỳ chặt chẽ: Để phát hiện và xử trí kịp thời các biến chứng như thai to, suy thai, hoặc tiền sản giật.
6. Các phương pháp đánh giá và theo dõi chỉ số tiểu đường thai kỳ
- Nghiệm pháp dung nạp glucose đường uống (OGTT): Tiêu chuẩn vàng trong chẩn đoán GDM, thường thực hiện ở tuần 24-28 của thai kỳ.
- Đo đường huyết tại nhà: Sử dụng máy đo đường huyết cá nhân để theo dõi đường huyết lúc đói và sau ăn hàng ngày.
- Khám thai định kỳ: Kết hợp đánh giá lâm sàng và siêu âm để theo dõi sự phát triển của thai nhi và các dấu hiệu biến chứng.
Ảnh hưởng của các yếu tố khác đến chỉ số tiểu đường thai kỳ
Tiểu đường thai kỳ (Gestational Diabetes Mellitus - GDM) là một rối loạn chuyển hóa glucose xuất hiện hoặc được phát hiện lần đầu trong thai kỳ. Việc kiểm soát chỉ số đường huyết trong thai kỳ đóng vai trò quan trọng trong việc giảm thiểu các biến chứng cho cả mẹ và thai nhi. Ngoài các yếu tố cơ bản như cân nặng và chế độ ăn, nhiều yếu tố khác cũng ảnh hưởng sâu sắc đến chỉ số tiểu đường thai kỳ, bao gồm:
- Tuổi tác: Phụ nữ mang thai trên 35 tuổi có nguy cơ mắc tiểu đường thai kỳ cao hơn do sự suy giảm chức năng tế bào beta tuyến tụy và tăng đề kháng insulin theo tuổi tác. Các nghiên cứu chỉ ra rằng, quá trình lão hóa tế bào ảnh hưởng đến khả năng tiết insulin, đồng thời làm giảm độ nhạy cảm của các mô ngoại vi với insulin, dẫn đến tăng glucose huyết tương. Ngoài ra, tuổi tác cao còn liên quan đến các bệnh lý nền như tăng huyết áp, rối loạn lipid máu, góp phần làm phức tạp thêm tình trạng chuyển hóa trong thai kỳ.
- Tiền sử gia đình: Yếu tố di truyền đóng vai trò quan trọng trong nguy cơ phát triển tiểu đường thai kỳ. Nếu trong gia đình có người thân mắc đái tháo đường type 2 hoặc tiểu đường thai kỳ, thai phụ sẽ có nguy cơ cao hơn do sự truyền các gen liên quan đến đề kháng insulin và rối loạn chức năng tế bào beta. Các gen như TCF7L2, KCNJ11 và PPARG được nghiên cứu nhiều trong mối liên hệ với tiểu đường, ảnh hưởng đến quá trình sản xuất và đáp ứng insulin. Việc xác định tiền sử gia đình giúp bác sĩ đánh giá nguy cơ và theo dõi sát sao hơn trong thai kỳ.
- Chế độ dinh dưỡng: Chế độ ăn uống đóng vai trò trung tâm trong kiểm soát đường huyết. Việc tiêu thụ nhiều thực phẩm giàu đường đơn và tinh bột nhanh hấp thu (như bánh kẹo, nước ngọt, cơm trắng, bánh mì trắng) làm tăng nhanh lượng glucose trong máu, gây áp lực lên tuyến tụy phải tiết insulin nhiều hơn. Nếu tình trạng này kéo dài, sẽ dẫn đến đề kháng insulin và rối loạn chuyển hóa glucose. Ngược lại, chế độ ăn giàu chất xơ, protein và các carbohydrate phức tạp giúp ổn định đường huyết và cải thiện độ nhạy insulin. Ngoài ra, việc phân bố bữa ăn hợp lý, tránh ăn quá nhiều vào một lúc cũng giúp kiểm soát chỉ số tiểu đường thai kỳ hiệu quả.
- Thể trạng: Thừa cân và béo phì là những yếu tố nguy cơ hàng đầu gây ra đề kháng insulin trong thai kỳ. Mô mỡ, đặc biệt là mỡ nội tạng, tiết ra các cytokine gây viêm như TNF-α, IL-6 làm giảm khả năng hoạt động của insulin tại các mô cơ và gan. Điều này dẫn đến tăng glucose huyết tương và làm tăng gánh nặng cho tuyến tụy. Chỉ số khối cơ thể (BMI) trước khi mang thai trên 25 kg/m² được xem là yếu tố nguy cơ quan trọng. Việc kiểm soát cân nặng trước và trong thai kỳ thông qua chế độ ăn và vận động giúp giảm nguy cơ tiểu đường thai kỳ.
- Hoạt động thể chất: Thiếu vận động làm giảm khả năng sử dụng glucose của cơ thể do giảm hoạt động của các enzyme liên quan đến chuyển hóa glucose trong cơ bắp. Vận động giúp tăng cường sự nhạy cảm insulin bằng cách kích thích vận chuyển GLUT4 lên màng tế bào cơ, tăng hấp thu glucose từ máu vào tế bào. Các bài tập aerobic nhẹ nhàng như đi bộ, bơi lội, yoga thai kỳ được khuyến khích để duy trì cân bằng chuyển hóa. Ngược lại, lối sống ít vận động làm tăng nguy cơ đề kháng insulin và phát triển tiểu đường thai kỳ.
Yếu tố nội tiết và sinh lý khác: Ngoài các yếu tố trên, sự thay đổi nội tiết tố trong thai kỳ như tăng nồng độ estrogen, progesterone, cortisol và hormone tăng trưởng cũng góp phần làm tăng đề kháng insulin. Các hormone này làm giảm khả năng tác động của insulin lên các mô ngoại vi, đặc biệt là trong tam cá nguyệt thứ hai và thứ ba, khi nhu cầu chuyển hóa glucose của thai nhi tăng cao. Sự cân bằng giữa tiết insulin và đề kháng insulin là yếu tố quyết định chỉ số đường huyết trong thai kỳ.
Ảnh hưởng của stress và yếu tố tâm lý: Stress kéo dài làm tăng sản xuất cortisol và catecholamine, hai hormone có tác dụng làm tăng glucose huyết tương thông qua kích thích quá trình tân tạo glucose ở gan và giảm hấp thu glucose tại mô ngoại vi. Tình trạng căng thẳng tâm lý cũng có thể ảnh hưởng đến thói quen ăn uống và vận động, gián tiếp làm tăng nguy cơ tiểu đường thai kỳ.
Ảnh hưởng của thuốc và các bệnh lý kèm theo: Một số loại thuốc như corticosteroid, thuốc chống động kinh có thể làm tăng đường huyết. Ngoài ra, các bệnh lý như hội chứng buồng trứng đa nang (PCOS), tăng huyết áp thai kỳ cũng liên quan đến rối loạn chuyển hóa glucose và tăng nguy cơ tiểu đường thai kỳ.
Việc hiểu rõ và đánh giá toàn diện các yếu tố này giúp bác sĩ xây dựng kế hoạch phòng ngừa, theo dõi và điều trị phù hợp, đồng thời hỗ trợ thai phụ có những điều chỉnh lối sống và chế độ dinh dưỡng hợp lý nhằm kiểm soát chỉ số tiểu đường thai kỳ hiệu quả.
Phân tích chuyên sâu về các chỉ số và phương pháp kiểm soát
Chỉ số tiểu đường thai kỳ không chỉ đơn thuần là các con số đo lường mà còn phản ánh sự phức tạp của quá trình chuyển hóa glucose trong cơ thể người mẹ. Đường huyết lúc đói cao có thể xuất phát từ hai cơ chế chính:
- Tăng sản xuất glucose tại gan: Gan có thể tăng cường quá trình tân tạo glucose (gluconeogenesis) và phân giải glycogen (glycogenolysis) do sự giảm nhạy cảm insulin, dẫn đến lượng glucose được giải phóng vào máu nhiều hơn bình thường.
- Giảm nhạy cảm insulin tại gan: Insulin bình thường có tác dụng ức chế sản xuất glucose ở gan, nhưng khi gan kháng insulin, quá trình này bị mất kiểm soát, làm tăng đường huyết lúc đói.
Đường huyết sau uống glucose (thường là sau 1 hoặc 2 giờ) cao phản ánh sự suy giảm chức năng của tế bào beta tuyến tụy hoặc tăng đề kháng insulin ở mô ngoại vi:
- Suy giảm chức năng tế bào beta: Tế bào beta tuyến tụy không tiết đủ insulin để đáp ứng với lượng glucose tăng cao sau ăn hoặc sau uống glucose, làm đường huyết không được kiểm soát hiệu quả.
- Tăng đề kháng insulin ở mô ngoại vi: Các mô như cơ xương và mô mỡ giảm khả năng hấp thu glucose dưới tác động của insulin, dẫn đến đường huyết sau ăn tăng cao.
Kiểm soát các chỉ số đường huyết trong tiểu đường thai kỳ đòi hỏi một chiến lược toàn diện, bao gồm:
- Chế độ ăn kiêng hợp lý: Ưu tiên các thực phẩm có chỉ số glycemic thấp, cân bằng carbohydrate, protein và chất béo, đồng thời chia nhỏ bữa ăn để tránh tăng đường huyết đột ngột.
- Tăng cường vận động: Các bài tập nhẹ nhàng như đi bộ, yoga giúp cải thiện độ nhạy insulin và hỗ trợ kiểm soát đường huyết hiệu quả.
- Sử dụng thuốc: Khi chế độ ăn và vận động không đủ, cần sử dụng insulin hoặc các thuốc hạ đường huyết an toàn cho thai kỳ. Insulin là lựa chọn ưu tiên do không qua nhau thai, đảm bảo an toàn cho thai nhi.
- Theo dõi liên tục: Đo đường huyết thường xuyên giúp đánh giá hiệu quả điều trị, phát hiện sớm các biến động và điều chỉnh kịp thời để tránh các biến chứng như tiền sản giật, sinh non hoặc thai nhi to quá mức.
Vai trò của xét nghiệm HbA1c trong tiểu đường thai kỳ
Xét nghiệm HbA1c đo tỷ lệ glycosyl hóa hemoglobin, phản ánh mức đường huyết trung bình trong vòng 2-3 tháng gần nhất. Mặc dù không phải là phương pháp chẩn đoán chính cho tiểu đường thai kỳ do các yếu tố sau:
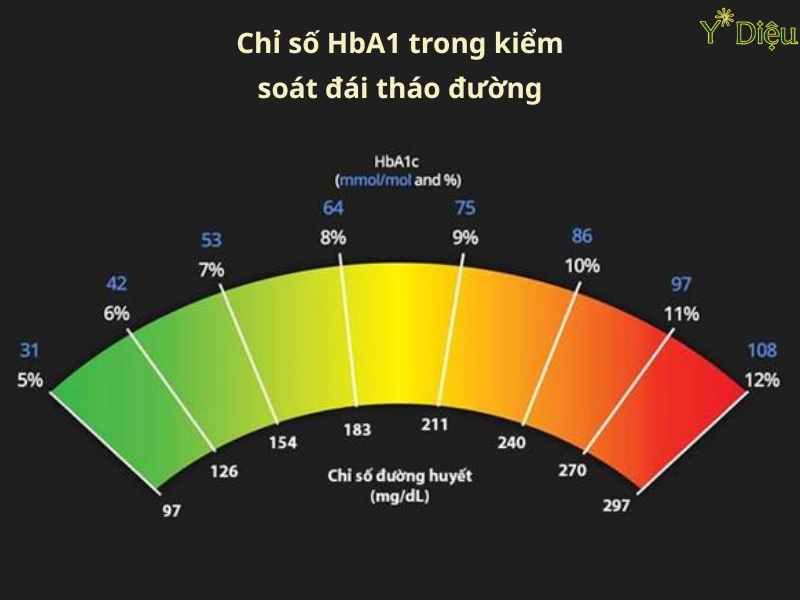
Vai trò của xét nghiệm HbA1c trong tiểu đường thai kỳ.
- Thời gian bán hủy của hemoglobin kéo dài, không phản ánh chính xác biến động đường huyết ngắn hạn trong thai kỳ.
- Thay đổi sinh lý trong thai kỳ như tăng thể tích máu và thay đổi chuyển hóa có thể làm sai lệch kết quả HbA1c.
Tuy nhiên, HbA1c vẫn có giá trị quan trọng trong việc:
- Đánh giá kiểm soát đường huyết dài hạn, giúp bác sĩ theo dõi hiệu quả điều trị tổng thể.
- Dự đoán nguy cơ biến chứng thai kỳ như dị tật bẩm sinh, tiền sản giật, và các vấn đề về phát triển thai nhi.
- Hỗ trợ phân loại mức độ kiểm soát bệnh và điều chỉnh phác đồ điều trị phù hợp.
Tiêu chuẩn quốc tế và sự khác biệt trong chỉ số
Các tổ chức y tế quốc tế đưa ra tiêu chuẩn chẩn đoán tiểu đường thai kỳ có thể có sự khác biệt nhỏ về ngưỡng đường huyết, ảnh hưởng đến tỷ lệ chẩn đoán và chiến lược điều trị:
- Hiệp hội Đái tháo đường Hoa Kỳ (ADA): Sử dụng nghiệm pháp dung nạp glucose đường uống (OGTT) 75g với các ngưỡng đường huyết lúc đói ≥ 92 mg/dL, sau 1 giờ ≥ 180 mg/dL, và sau 2 giờ ≥ 153 mg/dL.
- Tổ chức Y tế Thế giới (WHO): Cũng sử dụng OGTT 75g nhưng có thể áp dụng ngưỡng khác nhau tùy theo vùng địa lý và đặc điểm dân số, ví dụ ngưỡng lúc đói ≥ 126 mg/dL hoặc sau 2 giờ ≥ 140 mg/dL.
Sự khác biệt này dẫn đến:
- Khác biệt trong tỷ lệ chẩn đoán tiểu đường thai kỳ giữa các quốc gia và vùng lãnh thổ.
- Ảnh hưởng đến quyết định điều trị, theo dõi và quản lý bệnh nhân.
- Yêu cầu các chuyên gia y tế cần hiểu rõ đặc điểm dân số, điều kiện kinh tế xã hội để lựa chọn tiêu chuẩn phù hợp nhất.
Việc áp dụng tiêu chuẩn phù hợp không chỉ giúp phát hiện sớm và chính xác tiểu đường thai kỳ mà còn giảm thiểu nguy cơ biến chứng cho cả mẹ và thai nhi, đồng thời tối ưu hóa nguồn lực y tế.
Ứng dụng công nghệ trong theo dõi chỉ số tiểu đường thai kỳ
Tiểu đường thai kỳ (Gestational Diabetes Mellitus - GDM) là một dạng rối loạn chuyển hóa glucose xuất hiện trong thai kỳ, ảnh hưởng trực tiếp đến sức khỏe của mẹ và thai nhi. Việc kiểm soát đường huyết chặt chẽ là yếu tố then chốt để giảm thiểu các biến chứng như tiền sản giật, sinh non, hoặc thai nhi to lớn bất thường. Trong bối cảnh này, sự phát triển của công nghệ y tế đã mang lại những bước tiến vượt bậc trong việc theo dõi và quản lý chỉ số đường huyết cho thai phụ.
Hệ thống giám sát liên tục glucose (Continuous Glucose Monitoring - CGM) là một trong những công nghệ tiên tiến nhất được áp dụng trong quản lý tiểu đường thai kỳ. CGM sử dụng một cảm biến nhỏ được cấy dưới da, thường ở vùng bụng hoặc cánh tay, để đo nồng độ glucose trong dịch kẽ liên tục 24/7. Dữ liệu thu thập được sẽ được truyền không dây đến thiết bị hiển thị hoặc ứng dụng điện thoại thông minh, giúp thai phụ và bác sĩ theo dõi biến động đường huyết theo thời gian thực.
Ưu điểm nổi bật của CGM trong tiểu đường thai kỳ bao gồm:
- Giám sát liên tục và chính xác: CGM cung cấp dữ liệu mỗi vài phút, giúp phát hiện sớm các biến động đường huyết, đặc biệt là các đợt hạ đường huyết hoặc tăng đường huyết thoáng qua mà phương pháp đo đường huyết truyền thống bằng que thử không thể phát hiện kịp thời.
- Phân tích xu hướng glucose: Các hệ thống CGM hiện đại tích hợp phần mềm phân tích dữ liệu, giúp nhận diện các mẫu biến động glucose theo ngày, theo bữa ăn hoặc theo hoạt động thể chất, từ đó hỗ trợ bác sĩ điều chỉnh phác đồ điều trị cá nhân hóa.
- Tăng cường tuân thủ điều trị: Việc theo dõi liên tục và trực quan giúp thai phụ nhận thức rõ hơn về ảnh hưởng của chế độ ăn uống, vận động và thuốc men đến đường huyết, từ đó nâng cao ý thức tuân thủ điều trị.
- Giảm thiểu số lần lấy máu: CGM giảm nhu cầu lấy máu đầu ngón tay nhiều lần trong ngày, giảm đau đớn và tăng sự thoải mái cho thai phụ.
Bên cạnh CGM, các thiết bị đo đường huyết cá nhân hiện đại cũng được cải tiến với các tính năng thông minh như kết nối Bluetooth, lưu trữ dữ liệu tự động và đồng bộ hóa với ứng dụng điện thoại. Điều này tạo điều kiện thuận lợi cho việc ghi nhận và chia sẻ dữ liệu với bác sĩ một cách nhanh chóng và chính xác.
Cơ chế hoạt động và công nghệ cảm biến trong CGM
Cảm biến CGM hoạt động dựa trên nguyên lý enzym glucose oxidase hoặc các công nghệ điện hóa khác để chuyển đổi nồng độ glucose trong dịch kẽ thành tín hiệu điện. Tín hiệu này được xử lý và truyền đến thiết bị thu nhận. Một số cảm biến thế hệ mới còn sử dụng công nghệ quang học hoặc cảm biến không xâm lấn, nhằm giảm thiểu tối đa sự khó chịu cho người sử dụng.
Thời gian sử dụng cảm biến thường kéo dài từ 7 đến 14 ngày tùy loại, sau đó cần được thay thế để đảm bảo độ chính xác. Các thiết bị CGM hiện đại cũng được trang bị hệ thống cảnh báo tự động khi phát hiện mức glucose vượt ngưỡng an toàn, giúp thai phụ có thể can thiệp kịp thời.
Ứng dụng dữ liệu CGM trong quản lý tiểu đường thai kỳ
Dữ liệu thu thập từ CGM không chỉ giúp theo dõi mức đường huyết mà còn hỗ trợ phân tích các yếu tố ảnh hưởng đến biến động glucose:
- Ảnh hưởng của chế độ ăn uống: Phân tích mức đường huyết trước và sau bữa ăn giúp đánh giá hiệu quả của các loại thực phẩm và khẩu phần ăn, từ đó điều chỉnh chế độ dinh dưỡng phù hợp.
- Tác động của hoạt động thể chất: Dữ liệu CGM cho phép theo dõi sự thay đổi glucose khi thai phụ vận động, giúp xây dựng kế hoạch tập luyện an toàn và hiệu quả.
- Phản ứng với thuốc điều trị: CGM giúp đánh giá hiệu quả của insulin hoặc các thuốc hạ đường huyết khác, hỗ trợ bác sĩ điều chỉnh liều lượng chính xác.
- Phát hiện các biến cố hạ đường huyết: Đặc biệt quan trọng trong thai kỳ, khi các triệu chứng hạ đường huyết có thể bị che lấp hoặc không rõ ràng, CGM giúp cảnh báo sớm để tránh các hậu quả nghiêm trọng.
Thách thức và hướng phát triển công nghệ theo dõi tiểu đường thai kỳ
Mặc dù CGM và các thiết bị đo đường huyết hiện đại mang lại nhiều lợi ích, vẫn tồn tại một số thách thức kỹ thuật và thực tiễn:
- Chi phí cao: Thiết bị CGM và cảm biến thường có giá thành cao, chưa phổ biến rộng rãi ở nhiều quốc gia đang phát triển.
- Độ chính xác và hiệu chỉnh: Cảm biến cần được hiệu chỉnh định kỳ bằng các phép đo đường huyết truyền thống để đảm bảo độ chính xác.
- Khả năng tương thích và bảo mật dữ liệu: Việc đồng bộ dữ liệu với các nền tảng y tế điện tử cần đảm bảo an toàn thông tin và tính bảo mật cao.
- Đào tạo và hỗ trợ người dùng: Thai phụ cần được hướng dẫn kỹ lưỡng về cách sử dụng thiết bị và phân tích dữ liệu để tận dụng tối đa lợi ích công nghệ.
Trong tương lai, công nghệ theo dõi tiểu đường thai kỳ dự kiến sẽ phát triển theo hướng:
- Cảm biến không xâm lấn: Giảm thiểu tối đa sự khó chịu và nguy cơ nhiễm trùng.
- Trí tuệ nhân tạo và phân tích dữ liệu lớn: Tự động hóa việc phân tích xu hướng glucose và đề xuất phác đồ điều trị cá nhân hóa.
- Tích hợp hệ sinh thái y tế số: Kết nối dữ liệu từ CGM với hồ sơ sức khỏe điện tử, ứng dụng chăm sóc sức khỏe từ xa và tư vấn trực tuyến.
Việc ứng dụng công nghệ hiện đại trong theo dõi chỉ số tiểu đường thai kỳ không chỉ nâng cao chất lượng chăm sóc mà còn góp phần giảm thiểu gánh nặng y tế và cải thiện kết quả sức khỏe cho cả mẹ và bé.
Tham khảo thêm: Thảo dược hỗ trợ tiểu đường














